Derechos y obligaciones en materia de información y documentación clínica
Sistemas de información sanitaria
Conceptos generales
Un sistema de información sanitaria es un mecanismo para recolectar, procesar, analizar y transmitir la información necesaria para organizar y operar los servicios sanitarios, así como para la investigación y la enseñanza (OMS, 1973).
Las partes de este mecanismo que permiten obtener un producto final son: la recolección de datos, el procesamiento de datos, el análisis de la información y la transmisión de los resultados.
Etapas del diseño de un sistema de información sanitaria:
a) Definición del Sistema: Incluye los elementos que lo componen, las relaciones entre ellos y los objetivos del sistema.
b) Identificación de los niveles de decisión: Puede ser central, provincial, o correspondiente a un Área o Zona Básica de Salud.
c) Identificación de los tipos de decisión: Según la función que cumplan o el grado de estructuración.
d) Definición de las funciones de los elementos.
Fuentes de información:
- Externas:
- Demográficas: Incluye el censo poblacional, padrones municipales, y registros de nacimientos, defunciones y matrimonios.
- Otras: Información de servicios sociales, personales, económicos, etc.
- Internas: Índices y registros diagnósticos, registros de ambulatorios y consultorios, registros de unidades de servicios y registros hospitalarios.
Sistema de información sanitaria del Sistema Nacional de Salud
Está regulado a partir de la Ley 16/2003, de 28 de mayo, de cohesión y calidad del Sistema Nacional de Salud, concretamente en su Capítulo V “Del Sistema de Información Sanitaria”. El artículo 53 especifica lo siguiente:
“El Ministerio responsable de Sanidad establecerá un sistema de información sanitaria del Sistema Nacional de Salud que garantice la disponibilidad de la información y la comunicación recíproca entre las Administraciones sanitarias. Para ello, en el seno del Consejo Interterritorial del Sistema Nacional de Salud se acordarán los objetivos y contenidos de la información.
El objetivo general del sistema de información sanitaria del Sistema Nacional de Salud será responder a las necesidades de los siguientes colectivos, con las finalidades que en cada caso se indican:
a) Autoridades sanitarias: La información favorecerá el desarrollo de políticas y la toma de decisiones, proporcionando información actualizada y comparativa sobre la situación y evolución del Sistema Nacional de Salud.
b) Profesionales: La información se dirigirá a mejorar sus conocimientos y habilidades clínicas. Incluirá directorios, resultados de estudios, evaluaciones de medicamentos, productos sanitarios y tecnologías, análisis de buenas prácticas, guías clínicas, recomendaciones y recopilación de sugerencias.
c) Ciudadanos: Contendrá información sobre sus derechos y deberes y los riesgos para la salud, facilitará la toma de decisiones sobre su estilo de vida, prácticas de autocuidado y uso de los servicios sanitarios, y ofrecerá la posibilidad de formular sugerencias sobre los aspectos mencionados.
d) Organizaciones y asociaciones en el ámbito sanitario: Contendrá información sobre asociaciones de pacientes y familiares, organizaciones no gubernamentales que actúan en el ámbito sanitario y sociedades científicas, con el fin de promover la participación de la sociedad civil en el Sistema Nacional de Salud.
Sistema de Información Sanitaria
El sistema de información sanitaria incluirá datos sobre prestaciones y la cartera de servicios tanto en atención sanitaria pública como privada. Incorporará, como datos básicos, información relativa a la población protegida, recursos humanos y materiales, actividades realizadas, farmacia y productos sanitarios, financiación y resultados obtenidos, así como las expectativas y opiniones de los ciudadanos. Todo esto se hará desde una perspectiva de atención integral a la salud, desagregando por sexo todos los datos que lo permitan.
Para asegurar la máxima fiabilidad de la información, el Ministerio de Sanidad, previo acuerdo del Consejo Interterritorial del Sistema Nacional de Salud, establecerá la definición y normalización de datos y flujos, la selección de indicadores y los requisitos técnicos necesarios para la integración de la información y su análisis desde la perspectiva del principio de igualdad entre mujeres y hombres.
El sistema de información sanitaria estará disponible para sus usuarios, que incluyen las administraciones públicas sanitarias, los gestores y profesionales de la sanidad, y los ciudadanos, en los términos de acceso y difusión acordados en el Consejo Interterritorial del Sistema Nacional de Salud.
Las Comunidades Autónomas, la Administración General del Estado y las Entidades Gestoras de la Seguridad Social aportarán los datos necesarios para el mantenimiento y desarrollo de este sistema de información sanitaria. Asimismo, estas administraciones tienen derecho a acceder y disponer de los datos del sistema de información necesarios para el ejercicio de sus competencias.
La cesión de datos, incluidos aquellos de carácter personal necesarios para el sistema de información sanitaria, estará sujeta a la legislación de protección de datos personales y a las condiciones acordadas en el Consejo Interterritorial del Sistema Nacional de Salud.
¿Sabías que…
El sistema de información sanitaria debe evolucionar desde los modelos tradicionales de explotación de datos independientes y descriptivos hacia un sistema que permita tratar la información de manera integrada y generar conocimiento? Esto permitirá que el Sistema Nacional de Salud se posicione ventajosamente para responder a las demandas de la sociedad a la que sirve y superar las amenazas que limitan su desarrollo correcto.
Debe ofrecer un servicio eficaz a las Comunidades Autónomas para la gestión de los servicios sanitarios y lograr el reconocimiento de todos los sectores que forman parte del Sistema Nacional de Salud y de la sociedad en general.
Registros de actividades de enfermería en Atención Primaria y Especializada
Registros de actividades de enfermería en Atención Primaria
Los registros de actividades de enfermería en Atención Primaria consisten en documentar diariamente las actividades realizadas en el Centro de Salud, tanto dentro del centro como en el domicilio de los pacientes. El objetivo es conocer, en un período de tiempo determinado, la morbilidad generada por la demanda y la manera en que dicha demanda ha sido atendida.
Con la implementación de sistemas informáticos y la cita previa, desde las unidades administrativas se genera una hoja de consulta diaria que incluye todos los pacientes que serán atendidos en un día determinado. Esta hoja contiene:
- Fecha de la consulta.
- Número de orden.
- Identificación del paciente.
- Número de Historia Clínica.
- Edad y sexo.
- Lugar de la consulta (en el centro o en el domicilio del paciente).
- Tipo de consulta (espontánea, derivada, concertada o programada).
- Motivo de la consulta (cura, técnica, programa, administrativa, Educación Sanitaria, etc.).
Junto con la hoja diaria de consulta, se adjuntan todas las Historias Clínicas de los pacientes que acuden a la consulta, ya sea para registrar el motivo de la misma, evaluar el seguimiento de un programa, o introducir al paciente en un nuevo programa.
Una vez finalizada la consulta y registradas todas las actividades en la hoja de consulta, estas se llevarán a las unidades administrativas para su cumplimentación.
¿Qué significa codificación?
Codificar significa asignar un código a cada actividad realizada tanto en la consulta como en los domicilios. Estas codificaciones varían según el sistema de registro adoptado por la dirección de Atención Primaria. Por ejemplo:
- Paciente encamado – C96.
- Paciente terminal – C95.
- Cura – E06.
- Extracción de muestra de sangre – E08, etc.
Cumplimentación
Cumplimentar significa registrar toda la actividad diaria de la consulta y domicilios junto con las codificaciones correspondientes. Esto incluye:
- Añadir nuevos pacientes que acudieron a la consulta fuera de horario o fueron derivados por el médico, y aquellos que por causas urgentes (accidentes, enfermedad repentina, etc.) necesitan atención.
Utilidad de los registros de actividades
Los registros de actividades tienen múltiples utilidades:
- Registro de morbilidad.
- Datos administrativos.
- Evaluación de la actividad.
- Investigación.
- Número de consultas totales en un período determinado.
- Número de consultas por habitante y año.
- Número de motivos de consulta.
- Número de visitas a domicilio por año.
- Número de urgencias atendidas.
- Número de consultas programadas, concertadas y espontáneas.
- Número de pacientes con un tipo de patología crónica.
- Número de pacientes vacunados correctamente (tétanos, rubéola, Hib).
- Número de embarazos por mujer y año.
- Número de nacimientos por mujer y año.
- Tiempo medio de duración de la consulta.
Importancia de los registros de actividades
Aunque los registros ocupan bastante tiempo, son fundamentales, ya que constituyen la base de los sistemas de información y evolución de los servicios. La existencia de registros adecuados es una evidencia de calidad, permitiendo también verificar las características básicas de la Atención Primaria.
Los registros sirven como herramientas necesarias para el control y conocimiento de los problemas de salud y factores de riesgo en la comunidad. Las cualidades de un buen registro incluyen precisión, objetividad, completitud y oportunidad.
Documentos clínicos de uso en Atención Primaria
Estos son los documentos clínicos utilizados en Atención Primaria:
- Historia Médica: Similar a las hojas médicas y de enfermería que se usan en hospitales.
- Historia de Enfermería: La consulta directa ofrecida por los diplomados de enfermería a los pacientes en los Centros de Salud requiere una Historia de Enfermería. Esta historia se enfoca en los planes de cuidados de enfermería relacionados con programas específicos para crónicos, hipertensos, diabéticos, vacunaciones y educación sanitaria tanto para los enfermos como para la población en general.
- Impreso de citación: Se refiere a la cita para la próxima consulta. Incluye datos del paciente, día, hora, lugar y servicio al que se cita al paciente, así como instrucciones sobre cualquier preparación previa necesaria para la consulta.
- Impreso de solicitud de pruebas complementarias: Utilizado para dirigir al paciente a otros servicios o centros sanitarios para pruebas adicionales.
Sistemas de registros en enfermería hospitalaria
El Registro de Actividad de Atención Sanitaria Especializada está regulado por el Real Decreto 69/2015, de 6 de febrero. Este decreto tiene como objetivo regular el Registro de Actividad de Atención Sanitaria Especializada (RAE-CMBD), así como establecer su estructura y contenido.
Este registro es de naturaleza administrativa y forma parte del Sistema de Información Sanitaria del Sistema Nacional de Salud, según lo previsto en el artículo 53 de la Ley 16/2003, de 28 de mayo, de cohesión y calidad del Sistema Nacional de Salud. La normativa se aplica tanto a hospitales como a centros ambulatorios que brindan servicios de atención especializada, tanto públicos como privados. El ámbito de aplicación del registro incluye:
- Hospitalización.
- Hospitalización a domicilio.
- Hospital de día médico.
- Cirugía ambulatoria.
- Procedimientos ambulatorios de especial complejidad.
- Urgencias.
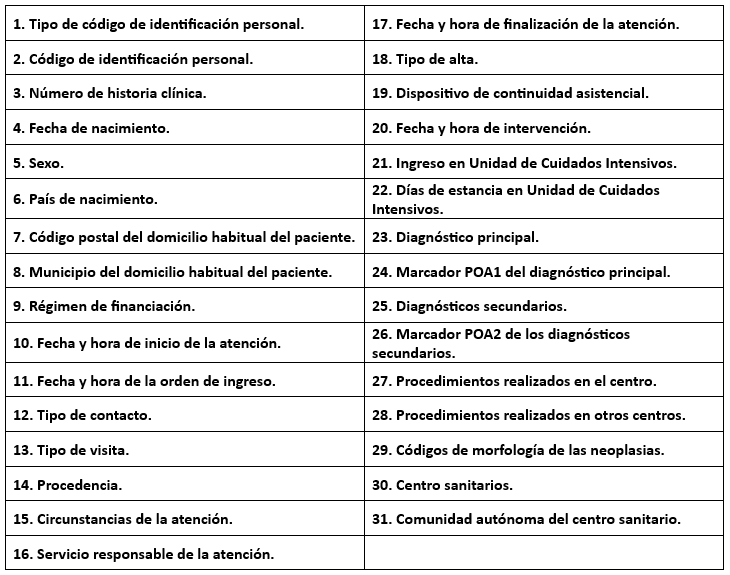
Datos incluidos en el registro:
Las comunidades autónomas pueden establecer sus propios modelos de registro dentro de sus competencias, incorporando otros datos que consideren necesarios.
En el registro no se incluirán datos relativos a la ideología, creencia, religión, origen racial, ni orientación sexual del paciente.
Documentos clínicos de uso hospitalario
Los documentos clínicos utilizados en un entorno hospitalario incluyen:
- Hoja de ingreso: Cumplimentada por el personal administrativo, incluye datos personales del paciente, contacto de familiares directos, servicio de ingreso, habitación y motivo de ingreso (diagnóstico probable).
- Informe médico de urgencias: Recoge los resultados del interrogatorio, exploraciones y pruebas complementarias realizadas en el Servicio de Urgencias al llegar al hospital, así como la impresión diagnóstica.
- Hoja de enfermería de urgencias: Detalla las atenciones de enfermería brindadas al paciente en el Servicio de Urgencias, así como la evolución de los cuidados de enfermería si el paciente permanece varias horas en este servicio.
- Hoja de evolución médica: Cada médico anota, durante la estancia del paciente en el hospital, sus reflexiones sobre la evolución del paciente, las pruebas a realizar, las alternativas de tratamiento, etc.
- Orden de tratamiento: Se actualiza diariamente e incluye los tratamientos prescritos por los médicos, dosis, frecuencia de administración y duración del tratamiento. Dependiendo de la evolución del paciente, puede ser necesario ajustar los tratamientos, por lo que este documento debe ser actualizado regularmente.
Documentos clínicos de uso hospitalario
- Hoja de evolución: Tanto los diplomados en enfermería como los auxiliares registran la evolución del paciente basada en los cuidados de enfermería proporcionados. Esta hoja incluye el plan de cuidados y describe las atenciones realizadas.
- Gráficas de constantes vitales: Se utilizan para registrar los signos vitales del paciente de forma periódica.
- Impresos de consentimiento informado: Cuando se necesita realizar una prueba o tratamiento que implique algún riesgo para la vida del paciente, es necesario informar al paciente o a sus familiares responsables (en caso de menores, coma, etc.) mediante un documento escrito que deben firmar como autorización, si están de acuerdo.
- Hojas operatorias: Hay tres tipos:
- Hoja de intervención quirúrgica: Utilizada por el cirujano responsable para registrar el diagnóstico, tipo de cirugía, técnica operatoria, duración, toma de muestras para anatomía patológica, colocación de prótesis, tipo, etc.
- Hoja de anestesia: Rellenada por el anestesista, incluye los anestésicos utilizados, dosis, tiempo de administración, gráfica de constantes vitales, balance hídrico y problemas relacionados con la anestesia.
- Hoja de enfermería: Completada por la enfermera de quirófano, documenta peticiones al banco de sangre, radiodiagnóstico, envíos a anatomía patológica, etc.
- Informe clínico de alta: Redactado y firmado por el médico del servicio encargado del paciente, es un resumen de su historia clínica que incluye antecedentes personales y familiares, motivo de ingreso, diagnóstico, tratamientos médicos y quirúrgicos aplicados, y recomendaciones terapéuticas para el médico de familia.
- Impreso de alta voluntaria: Completado por el médico encargado del paciente a solicitud del paciente mismo, debe ser firmado por él o su representante.
- Certificado de defunción o parte facultativo de defunción: Documento oficial que certifica el fallecimiento del paciente.
Recordatorio
Los registros ocupan bastante tiempo pero son esenciales, ya que constituyen la base de los sistemas de información y evolución de los servicios.
Normas para el llenado de los registros
Todos los registros deben completarse con bolígrafo azul o negro, a excepción de la gráfica diaria.
Hoja de valoración del paciente
Esta hoja consta de dos partes: la recopilación de datos y su registro. Debe realizarse dentro de las primeras 24 horas tras el ingreso del paciente.
Hoja de evolución y planificación de cuidados de enfermería.
Una vez finalizada la recopilación y valoración de datos, estos deben analizarse para identificar los problemas del paciente, con el objetivo de priorizarlos y establecer un plan de cuidados. Se debe anotar la fecha en que se detecte el problema, ya sea al ingreso o si surgen durante la hospitalización.
Ejemplo:
- Problema: “Alteración en” el sueño.
- Etiología: Relacionado con la toma de somníferos.
- Síntomas: “Manifestado por” inquietud, irritabilidad, cansancio.
- Enunciado del diagnóstico: Insomnio relacionado con la toma de somníferos, manifestado por inquietud, irritabilidad y cansancio.
Se debe anotar la fecha de resolución del problema, y si no se ha resuelto, dejar el espacio en blanco.
Observaciones de Enfermería
Este documento es para anotar las incidencias que ocurren durante el día en la atención al paciente. Se debe incluir la fecha y hora, y completarse en orden cronológico.
- Incidencias por turno.
- Observaciones basadas en problemas y cuidados.
- Anotación de actividades de enfermería no rutinarias.
- Detección de complicaciones derivadas del proceso patológico, tratamientos o técnicas y diagnósticos.
- Respuesta de los pacientes a los cuidados proporcionados por el equipo de enfermería.
- Información dada al paciente y/o familia.
- Razón de revisión y/o cuidados planificados.
Todos los registros deben estar firmados por la persona que realiza la actividad u observación, y deben escribirse con letra legible.
Informe de Alta de Enfermería
El informe de alta de enfermería asegura la continuidad de los cuidados cuando el paciente es dado de alta. Este informe se envía a la Atención Primaria y consta de cinco apartados:
1. Motivo de ingreso: se indica el diagnóstico o problema que motivó el ingreso, utilizando el diagnóstico médico.
2. Problemas detectados: se hace una síntesis de los problemas detectados, tanto reales como potenciales, durante la valoración al ingreso y la hospitalización. El auxiliar de enfermería aporta los datos recogidos.
3. Cuidados administrados: resumen de los cuidados prestados por enfermeras y auxiliares de enfermería durante la hospitalización. No deben ser descriptivos y deben incluir actividades derivadas de riesgos o diagnósticos potenciales, así como posibles complicaciones.
4. Problemas no resueltos al alta: se mencionan los problemas que no se pudieron resolver y las cuestiones que la enfermera del Centro de Salud debe reforzar en la Educación Sanitaria.
5. Observaciones: una vez dado de alta el paciente, toda la Historia Clínica y estudios radiológicos realizados se archivarán en el Registro General del Hospital.
Historia Clínica
Historia Clínica en Atención Primaria
La historia clínica en Atención Primaria es el documento esencial dentro del sistema de registro y es la herramienta principal para garantizar y evaluar la calidad de la atención médica. Contiene información sobre la salud de una persona y su evolución a lo largo de su vida, con un enfoque en la identificación de problemas de salud.
¿Qué es la historia clínica?
- Información necesaria para cumplir con los objetivos asistenciales.
- Incluye:
- Área Social: datos familiares, laborales, educativos, etc.
- Área Preventiva: detalles de actividades preventivas y vacunaciones previas.
- Área Médica: problemas tratados y su seguimiento.
¿Cuál es la utilidad de la historia clínica?
- Asistencial: Facilita la atención sanitaria del paciente individual a través de médicos, enfermeras, auxiliares de enfermería y trabajadores sociales, estableciendo un seguimiento y detectando problemas.
- Información Sanitaria: Permite cuantificar la incidencia y prevalencia de enfermedades, y formular y comprobar hipótesis sobre los factores que las condicionan.
- Evaluación: Principalmente del proceso, pero también de la estructura y los resultados. Proporciona los elementos necesarios para programar acciones de salud, asignar recursos humanos y materiales, y planificar la solución de problemas de salud.
- Investigación Epidemiológica, Docencia y Aspectos Médico-legales.
Premisas para trabajar con la Historia Clínica
- Registro de datos en un formato organizado.
- Los datos se refieren únicamente a un paciente específico y pueden obtenerse directa o indirectamente.
- Registro de datos exactos, completos y específicos.
- Las características de los datos varían según el Centro de Salud y el aspecto a considerar.
- La calidad de los registros afecta la dependencia de los sistemas de información.
Información del Área Social
- Datos de Identificación: nombre y apellidos, dirección postal y teléfono, sexo, lugar y fecha de nacimiento, número de S.S. y DNI, médico y enfermera asignados, y fecha en que se realizó la historia.
- Otros Datos: situación familiar, situación social, estudios y otros.
Datos Preventivos
- Datos de Comienzo: actividades preventivas y vacunaciones.
- Datos de Seguimiento: prevención de infecciones, prevención del cáncer, hábitos de vida perjudiciales, enfermedades crónicas y complicaciones del embarazo y parto.
Documentación Básica de una Historia Clínica
- Adulto: hoja de Historia Clínica, hoja de seguimiento y carpeta con datos administrativos.
- Niño: hoja de Historia Clínica, gráficas de desarrollo y hoja de seguimiento.
- Documentación Complementaria: hojas de protocolo de programas, informes de interconsulta, informes hospitalarios, etc.
Elementos de Documentación Básica de la Historia Clínica
- Es una carpeta de cartulina que tiene dos funciones: contener el resto de la Historia Clínica y registrar la información de identificación del usuario.
La información recogida en esta carpeta incluye:
- En el Anverso: número de Historia Familiar, fecha de apertura de la Historia, apellido y nombre del cabeza de familia, apellido y nombre del cónyuge, domicilio, teléfono, tiempo de asentamiento en la localidad, nombre del médico, de la enfermera y del trabajador social, y nombre del Centro de Salud.
- En el Reverso: composición del grupo familiar, características de la vivienda, datos ambientales y observaciones.
Elementos de la Historia Clínica
Los elementos de la Historia Clínica se pueden enumerar de la siguiente manera:
- Código de la historia individual, compuesto por ocho dígitos:
- Dos últimas cifras del año de nacimiento.
- Mes de nacimiento.
- Día de nacimiento.
- Iniciales de los dos apellidos.
- Datos de la historia sociolaboral:
- Actual:
- Nombre de la empresa.
- Profesión.
- Mutuas de accidentes.
- Anteriores:
- Trabajos previos en ambientes nocivos.
- Si es estudiante o ama de casa.
- Actual:
- Antecedentes familiares: relacionados con padres, hermanos, etc., especialmente aquellos referentes a infarto agudo de miocardio (IAM), accidente cerebrovascular (ACV), hipertensión arterial (HTA), diabetes, dislipemia, cáncer, y enfermedad renal.
- Alergias medicamentosas: deben indicarse con (+) o (-) y subrayarse con rotuladores fluorescentes, además de anotarse en la hoja de seguimiento.
- Antecedentes personales: deben registrarse con (+) o (-) para indicar si se ha preguntado al paciente, al menos sobre HTA, diabetes e intervenciones quirúrgicas.
- En el caso de mujeres, se añaden: menarquía, tipo de menstruación, historia obstétrica, abortos, embarazos, partos prematuros, menopausia, cirugía ginecológica (legrados, histerectomías) y métodos anticonceptivos (especificar).
- Hábitos tóxicos:
- Tabaco (+) o (-). Edad de inicio expresando el número de paquetes/año.
- Alcohol (+) o (-). Cantidad calculada en gramos de etanol al día.
- Otras drogas: tipo y forma de consumo. Años de consumo.
- Ejercicio físico: tipo de ejercicio.
- Resumen de problemas: anotar los problemas de salud más importantes, especialmente aquellos en el listado de patologías crónicas.
- Otros datos de interés.
- Tablas accesorias.
- Monitorización de actividades preventivas.
- Hoja de seguimiento:
- En el encabezado: nombre y apellidos, número de historia individual y familiar, alergias medicamentosas si existen.
- En el margen izquierdo: toma de constantes vitales.
- En el margen derecho: medicación crónica que toma, con nombre y dosis.
Archivo de la Historia Clínica
El archivo de la Historia Clínica puede organizarse de varias maneras:
- Por orden alfabético: útil en áreas rurales con baja densidad de población.
- Por orden de apertura:
- Ventajas: manipulación rápida del archivo.
- Inconvenientes: requiere un fichero adicional en orden alfabético para asegurar el archivo.
- Por orden numérico (según la clave de la fecha de nacimiento):
- Ventajas: manipulación rápida del archivo y fácil recuerdo del número por parte del paciente.
- Inconvenientes: requiere un fichero adicional y puede haber alteraciones en las fechas de nacimiento de algunos pacientes.
- Por orden correlativo (según el número de Historia Clínica): con la implementación de sistemas informáticos, este método secuencial es uno de los más eficientes, permitiendo una rápida recuperación y fácil manipulación de las Historias Clínicas.
El uso de la Historia Clínica debe restringirse al centro de salud, pudiendo ser utilizada por todos los profesionales pero garantizando la máxima confidencialidad.
Historia Clínica en Atención Hospitalaria
La atención hospitalaria se diferencia significativamente de la Atención Primaria. En el hospital, el paciente pierde sus conexiones habituales, se encuentra aislado y se le somete a un estudio intensivo. La historia clínica se reconstruye hasta el presente y se expande horizontal y transversalmente solo hasta el alta, ya sea por curación, mejoría, voluntad propia o fallecimiento. En la Atención Primaria, el paciente es estudiado de forma longitudinal, con una historia que se desarrolla a lo largo del tiempo; desde su primer contacto hasta la muerte, manteniendo sus conexiones familiares, sociales y laborales. Además, el personal sanitario se convierte en un visitante del paciente y su familia en la atención domiciliaria.

Composición del dossier de cuidados
El dossier de cuidados se compone de:
- Recogida de datos y valoración del paciente
- Objetivo: Informar sobre la situación integral del paciente al momento de su ingreso en el hospital, utilizado para detectar problemas reales o potenciales.
- Hoja de planificación de cuidados
- Objetivo: Registrar y comunicar al equipo multidisciplinar las respuestas del paciente a las acciones realizadas para resolver los problemas detectados.
- Gráfica
- Objetivo: Registro gráfico de los signos vitales del paciente durante su estancia hospitalaria, realizado por el personal de enfermería.
- Observaciones de Enfermería
- Objetivo: Documentar día a día las incidencias que ocurren al paciente durante su hospitalización, así como los cuidados proporcionados.
- Informe de alta de enfermería
- Objetivo: Informar al paciente, su familia y el Centro de Salud sobre:
- Motivo de ingreso.
- Cuidados realizados.
- Situación integral del paciente al momento del alta.
- Problemas no resueltos al alta.
- Unidad de procedencia.
- Responsable del paciente.
- Teléfono de contacto.
- Objetivo: Informar al paciente, su familia y el Centro de Salud sobre:
Elementos de documentación básica de la Historia Clínica Hospitalaria
- Carpeta con datos administrativos:
- Esta carpeta tiene dos funciones:
- Contener el resto de la Historia Clínica.
- Registrar la información de identificación del usuario.
- La información que se incluye en esta carpeta es la siguiente:
- En la parte exterior: número de Historia, número de cama, nombre y apellidos, servicio al que está adscrito, edad y fecha de ingreso.
- En el interior: orden de las hojas de la Historia Clínica al momento del alta, número de estudios radiológicos entregados para archivo y claves de cada servicio.
- Esta carpeta tiene dos funciones:
- Documentación de una Historia Clínica:
- Órdenes terapéuticas.
- Gráfica diaria.
- Observaciones de Enfermería.
- Valoración del paciente al ingreso.
- Historia Clínica y Exploración Física.
- Curso Clínico.
- Listado de problemas.
- Informe de analítica.
- Petición de estudios complementarios.
- Hoja Clínico-Estadística.
- Informe de enfermería e informe médico: al alta del paciente.
La Historia Clínica Hospitalaria reúne en un único documento, a nombre de cada paciente, toda la información necesaria para desarrollar un plan de cuidados individualizado. En este documento, el dossier de cuidados de enfermería agrupa todos los datos necesarios para:
- Conocer al paciente.
- Monitorear el tratamiento.
- Facilitar la comunicación entre los diferentes miembros del equipo de salud.
- Organizar, planificar y evolucionar permanentemente los cuidados.
Conceptos generales en documentación sanitaria
Según la Ley 41/2002, de 14 de noviembre, que regula la autonomía del paciente y los derechos y obligaciones en materia de Información y Documentación Clínica, se entienden los siguientes términos:
- Centro sanitario: es el conjunto organizado de profesionales, instalaciones y medios técnicos que realiza actividades y presta servicios para cuidar la salud de los pacientes y usuarios.
- Certificado médico: es la declaración escrita de un médico que certifica el estado de salud de una persona en un momento determinado.
- Consentimiento informado: es la conformidad libre, voluntaria y consciente de un paciente, manifestada en pleno uso de sus facultades después de recibir la información adecuada, para que se lleve a cabo una actuación que afecta a su salud.
- Documentación clínica: es el soporte de cualquier tipo o clase que contiene un conjunto de datos e informaciones de carácter asistencial.
- Historia clínica: es el conjunto de documentos que contienen los datos, valoraciones e informaciones de cualquier índole sobre la situación y la evolución clínica de un paciente a lo largo del proceso asistencial.
- Información clínica: son todos los datos, independientemente de su forma, clase o tipo, que permiten adquirir o ampliar conocimientos sobre el estado físico y la salud de una persona, o sobre la manera de preservarla, cuidarla, mejorarla o recuperarla.
- Informe de alta médica: es el documento emitido por el médico responsable en un centro sanitario al finalizar cada proceso asistencial de un paciente, que especifica los datos del paciente, un resumen de su historial clínico, la actividad asistencial prestada, el diagnóstico y las recomendaciones terapéuticas.
- Intervención en el ámbito de la sanidad: es toda actuación realizada con fines preventivos, diagnósticos, terapéuticos, rehabilitadores o de investigación.
- Libre elección: es la facultad del paciente o usuario de optar, libre y voluntariamente, entre dos o más alternativas asistenciales, entre varios facultativos o entre centros asistenciales, en los términos y condiciones que establezcan los servicios de salud competentes en cada caso.
- Médico responsable: es el profesional encargado de coordinar la información y la asistencia sanitaria del paciente o usuario, actuando como interlocutor principal en todo lo referente a su atención e información durante el proceso asistencial, sin perjuicio de las obligaciones de otros profesionales que participen en las actuaciones asistenciales.
- Paciente: es la persona que requiere asistencia sanitaria y está sometida a cuidados profesionales para el mantenimiento o recuperación de su salud.
- Servicio sanitario: es la unidad asistencial con organización propia, equipada con recursos técnicos y personal cualificado para llevar a cabo actividades sanitarias.
- Usuario: es la persona que utiliza los servicios sanitarios de educación y promoción de la salud, prevención de enfermedades e información sanitaria.
Documentación sanitaria en la Ley 41/2002, de 14 de noviembre, básica reguladora de la Autonomía del Paciente y Derechos y Obligaciones en materia de Información y Documentación Clínica
La Historia Clínica
Antes de la promulgación de esta Ley, la Historia Clínica única estaba mencionada en el artículo 61 de la Ley General de Sanidad. Con la publicación de la Ley 41/2002, dicho artículo 61 fue derogado, convirtiéndose esta ley en la normativa que regula la documentación sanitaria en general y la Historia Clínica en particular.
Según la Ley 41/2002, la Historia Clínica incluye el conjunto de documentos relacionados con los procesos asistenciales de cada paciente, identificando a los médicos y otros profesionales que han intervenido, con el objetivo de lograr la máxima integración posible de la documentación clínica de cada paciente, al menos dentro de cada centro (art. 14.1. de la Ley 41/2002).
La gestión de las Historias Clínicas afecta el derecho a la intimidad, por lo que cada centro debe archivar las Historias Clínicas de sus pacientes, sin importar si están en papel, soporte audiovisual, informático u otro formato, garantizando su seguridad, correcta conservación y recuperación de la información (art. 14.2. de la Ley 41/2002).
Las Administraciones sanitarias deben establecer mecanismos que garanticen la autenticidad del contenido de la Historia Clínica y de los cambios realizados en ella, así como la posibilidad de su reproducción futura (art. 14.3. de la Ley 41/2002). Las Comunidades Autónomas aprobarán las disposiciones necesarias para que los centros sanitarios adopten las medidas técnicas y organizativas adecuadas para archivar y proteger las Historias Clínicas, evitando su destrucción o pérdida accidental (art. 14.4. de la Ley 41/2002).
La Historia Clínica debe incluir la información esencial para conocer de manera veraz y actualizada el estado de salud del paciente. Todo paciente o usuario tiene derecho a que se registre la información obtenida en todos sus procesos asistenciales, realizados por el servicio de salud tanto en Atención Primaria como en Atención Especializada, ya sea por escrito o en el soporte técnico más adecuado (art. 15.1. de la Ley 41/2002).
La principal finalidad de la Historia Clínica es facilitar la asistencia sanitaria, dejando constancia de todos los datos que, según criterio del facultativo, permitan conocer de manera veraz y actualizada el estado de salud.
El contenido mínimo de la Historia Clínica incluye:
a) Documentación relativa a la hoja clínico-estadística.
b) Autorización de ingreso.
c) Informe de urgencia.
d) Anamnesis y exploración física.
e) Evolución.
f) Órdenes médicas.
g) Hoja de interconsulta.
h) Informes de exploraciones complementarias.
i) Consentimiento informado.
j) Informe de anestesia.
k) Informe de quirófano o de registro del parto.
l) Informe de anatomía patológica.
m) Evolución y planificación de cuidados de enfermería.
n) Aplicación terapéutica de enfermería.
ñ) Gráfico de constantes.
o) Informe clínico de alta.
La autorización de ingreso, el informe de urgencia, el consentimiento informado, el informe de anestesia, el informe de quirófano o de registro del parto, el gráfico de constantes y el informe clínico de alta solo serán obligatorios en la Historia Clínica cuando se trate de procesos de hospitalización o cuando así se disponga (art. 15.2. de la Ley 41/2002).
En casos de nacimiento, la Historia Clínica incluirá, además de la información mencionada, los resultados de las pruebas biométricas, médicas o analíticas necesarias para determinar el vínculo de filiación con la madre, según lo establecido reglamentariamente.
La Historia Clínica se llevará con criterios de unidad e integración en cada institución asistencial, como mínimo, para facilitar el mejor y más oportuno conocimiento por parte de los facultativos de los datos de un determinado paciente en cada proceso asistencial (art. 15.4. de la Ley 41/2002).
Usos de la Historia Clínica
La Historia Clínica es una herramienta fundamental para garantizar una atención adecuada al paciente. Los profesionales asistenciales del centro que se encargan del diagnóstico o tratamiento del paciente tienen acceso a su Historia Clínica, ya que es esencial para proporcionar una atención adecuada (art. 16.1. de la Ley 41/2002).
Cada centro debe establecer métodos que permitan, en todo momento, el acceso a la Historia Clínica de cada paciente por los profesionales que le atienden (art. 16.2. de la Ley 41/2002).
El acceso a la Historia Clínica con fines judiciales, epidemiológicos, de salud pública, de investigación o de docencia se regula por la legislación vigente en materia de protección de datos personales, la Ley 14/1986, de 25 de abril, General de Sanidad, y otras normas aplicables. Este acceso debe asegurar que los datos de identificación personal del paciente se mantengan separados de los datos clínicos asistenciales para garantizar el anonimato, salvo que el paciente haya dado su consentimiento para no separarlos.
Se exceptúan los casos de investigación previstos en el apartado 2 de la Disposición adicional decimoséptima de la Ley Orgánica de Protección de Datos Personales y Garantía de los Derechos Digitales, así como los casos de investigación judicial en los que se considere necesario unificar los datos identificativos con los clínicos asistenciales. En estos casos, se actuará conforme a lo que dispongan los jueces y tribunales en el proceso correspondiente. El acceso a los datos y documentos de la Historia Clínica queda limitado estrictamente a los fines específicos de cada caso.
Cuando sea necesario para la prevención de un riesgo o peligro grave para la salud de la población, las Administraciones sanitarias mencionadas en la Ley 33/2011, de 4 de octubre, General de Salud Pública, podrán acceder a los datos identificativos de los pacientes por razones epidemiológicas o de protección de la salud pública. Este acceso debe ser realizado, en todo caso, por un profesional sanitario sujeto al secreto profesional o por otra persona con una obligación equivalente de secreto, previa justificación por parte de la Administración que solicite el acceso a los datos.
El personal de administración y gestión de los centros sanitarios solo puede acceder a los datos de la Historia Clínica que estén relacionados con sus propias funciones (art. 16.4. de la Ley 41/2002).
El personal sanitario debidamente acreditado que desempeñe funciones de inspección, evaluación, acreditación y planificación tiene acceso a las Historias Clínicas en el desempeño de sus funciones para comprobar la calidad de la atención, garantizar el respeto de los derechos del paciente o cumplir cualquier otra obligación del centro respecto a los pacientes y usuarios o la propia Administración sanitaria (art. 16.5. de la Ley 41/2002).
El personal que accede a los datos de la Historia Clínica en el ejercicio de sus funciones está obligado a mantener la confidencialidad (art. 16.6. de la Ley 41/2002).
Las Comunidades Autónomas (CC AA) establecerán el procedimiento para que quede constancia del acceso a la Historia Clínica y de su uso (art. 16.7. de la Ley 41/2002).
Conservación de la documentación clínica
Los centros sanitarios deben conservar la documentación clínica en condiciones que garanticen su correcto mantenimiento y seguridad, aunque no necesariamente en el soporte original, para asegurar la debida atención al paciente durante el tiempo adecuado a cada caso y, como mínimo, cinco años desde la fecha del alta de cada proceso asistencial.
Sin embargo, los datos de la historia clínica relacionados con el nacimiento del paciente, incluidos los resultados de las pruebas biométricas, médicas o analíticas necesarias para determinar el vínculo de filiación con la madre, no se destruirán. Estos datos se trasladarán, una vez conocido el fallecimiento del paciente, a los archivos definitivos de la Administración correspondiente, donde se conservarán con las debidas medidas de seguridad de acuerdo con la legislación de protección de datos.
La documentación clínica también se conservará a efectos judiciales conforme a la legislación vigente. Asimismo, se conservará cuando existan razones epidemiológicas, de investigación o relacionadas con la organización y funcionamiento del Sistema Nacional de Salud. Su tratamiento se realizará de manera que se evite en lo posible la identificación de las personas afectadas.
Sin perjuicio del derecho referido en el artículo siguiente, los datos de la historia clínica relacionados con las pruebas biométricas, médicas o analíticas necesarias para determinar el vínculo de filiación con la madre del recién nacido solo podrán ser comunicados a petición judicial, dentro del correspondiente proceso penal o en caso de reclamación o impugnación judicial de la filiación materna.
Los profesionales sanitarios tienen el deber de cooperar en la creación y mantenimiento de una documentación clínica ordenada y secuencial del proceso asistencial de los pacientes (art. 17.3. de la Ley 41/2002).
La gestión de la Historia Clínica en los centros con pacientes hospitalizados, o en aquellos que atiendan a un número significativo de pacientes bajo cualquier otra modalidad asistencial, según el criterio de los servicios de salud, se realizará a través de una unidad de admisión y documentación clínica. Esta unidad se encargará de integrar las Historias Clínicas en un solo archivo. La custodia de dichas Historias Clínicas estará bajo la responsabilidad de la dirección del centro sanitario (art. 17.4. de la Ley 41/2002).
Datos adicionales:
Se considera historia clínica extraviada aquella que no se encuentra localizada durante un periodo superior a tres meses después de su búsqueda. Se considera historia clínica provisionalmente extraviada aquella que no se encuentra localizada durante un periodo superior a un mes.
Los profesionales sanitarios que desarrollen su actividad de manera individual son responsables de la gestión y custodia de la documentación asistencial que generen (art. 17.5. de la Ley 41/2002).
El derecho de acceso a la Historia Clínica
El paciente tiene derecho a acceder a su Historia Clínica, con la excepción de las anotaciones subjetivas de los facultativos, y a obtener una copia de los datos que figuran en ella. Los centros sanitarios deben regular el procedimiento para garantizar el cumplimiento de estos derechos (art. 18.1 de la Ley 41/2002).
El derecho del paciente a acceder a la Historia Clínica también puede ser ejercido por un representante debidamente acreditado (art. 18.2 de la Ley 41/2002).
El derecho del paciente a acceder a la documentación de la Historia Clínica no puede perjudicar el derecho de terceros a la confidencialidad de los datos incluidos en ella con fines terapéuticos, ni puede afectar el derecho de los profesionales que participaron en su elaboración, quienes pueden oponerse al acceso del paciente a sus anotaciones subjetivas (art. 18.3 de la Ley 41/2002).
Los centros sanitarios y los facultativos que ejercen de manera individual solo permitirán el acceso a la Historia Clínica de pacientes fallecidos a las personas vinculadas a ellos por razones familiares o de hecho, a menos que el fallecido haya prohibido expresamente dicho acceso y se pueda acreditar. En cualquier caso, el acceso de un tercero a la Historia Clínica debido a un riesgo para su salud se limitará a los datos pertinentes, sin proporcionar información que afecte la intimidad del fallecido, las anotaciones subjetivas de los profesionales sanitarios o que perjudique a terceros (art. 18.4 de la Ley 41/2002).
Derechos relacionados con la custodia de la Historia Clínica
El paciente tiene derecho a que los centros sanitarios establezcan un mecanismo de custodia activa y diligente de las Historias Clínicas. Esta custodia debe permitir la recogida, integración, recuperación y comunicación de la información, todo ello sujeto al principio de confidencialidad (art. 19 de la Ley 41/2002).
La coordinación de las Historias Clínicas
El Ministerio responsable de Sanidad, en coordinación y con la colaboración de las Comunidades Autónomas competentes en la materia, promoverá, con la participación de todos los interesados, la implementación de un sistema de compatibilidad que, considerando la evolución y disponibilidad de los recursos técnicos, y la diversidad de sistemas y tipos de Historias Clínicas, permita su uso por los centros asistenciales de España que atiendan a un mismo paciente. Esto evitará que los pacientes atendidos en diferentes centros se sometan a exploraciones y procedimientos innecesariamente repetidos (disposición adicional tercera de la Ley 41/2002).
Informe de alta y otra documentación clínica
Informe de alta
Todo paciente, familiar o persona vinculada a él tiene derecho a recibir el informe de alta del centro, servicio o establecimiento sanitario una vez finalizado el proceso asistencial. Las características, requisitos y condiciones de los informes de alta serán establecidos reglamentariamente por las Administraciones Sanitarias Autonómicas (art. 20 de la Ley 41/2002).
El informe de alta debe contener, como mínimo:
- Los datos del proceso asistencial del paciente.
- Un resumen de su historial clínico.
- La actividad asistencial prestada.
- El diagnóstico.
- Las recomendaciones terapéuticas.
Mientras no se desarrolle lo dispuesto en la Ley 41/2002, el informe de alta se regirá por la Orden del Ministerio de Sanidad y Consumo, de 6 de septiembre de 1984, que regula la obligatoriedad del Informe de Alta (disposición transitoria única de la Ley 41/2002).
Alta del paciente: alta voluntaria y forzosa
Si el paciente no acepta el tratamiento prescrito, se le propondrá firmar el alta voluntaria. Si se niega a firmar, la dirección del centro sanitario, a propuesta del médico responsable, puede ordenar el alta forzosa en las condiciones reguladas por la ley. La negativa a aceptar el tratamiento no dará lugar al alta forzosa si existen tratamientos alternativos, aunque sean paliativos, siempre que el centro sanitario los ofrezca y el paciente los acepte. Estas circunstancias deben quedar debidamente documentadas (art. 21.1 de la Ley 41/2002).
Si el paciente no acepta el alta, la dirección del centro, tras revisar el informe clínico correspondiente, escuchará al paciente. Si este persiste en su negativa, se informará al juez, quien confirmará o revocará la decisión (art. 21.2 de la Ley 41/2002).
Emisión de certificados médicos
Todo paciente o usuario tiene derecho a recibir certificados que acrediten su estado de salud. Estos certificados serán gratuitos cuando así lo establezca una disposición legal o reglamentaria (art. 22 de la Ley 41/2002).
Obligaciones profesionales de información técnica, estadística y administrativa
Los profesionales sanitarios, además de cumplir con las obligaciones en materia de información clínica, deben completar los protocolos, registros, informes, estadísticas y demás documentación asistencial o administrativa relacionada con los procesos clínicos en los que participan. También deben cumplir con los requisitos de los centros o servicios de salud competentes y las autoridades sanitarias, incluidos los relacionados con la investigación médica y la información epidemiológica (art. 23 de la Ley 41/2002).
Recuerda que…
El paciente tiene derecho a acceder a su Historia Clínica, con la excepción de las anotaciones subjetivas de los facultativos, y a obtener una copia de los datos que figuran en ella. Los centros sanitarios deben regular el procedimiento para garantizar el cumplimiento de estos derechos.
Archivos
El archivo es el lugar donde se almacenan y organizan todas las Historias Clínicas de los pacientes atendidos por un centro sanitario. Las funciones generales del archivo incluyen la conservación de documentos, acceso a la documentación, sistematización del archivo, información y educación. Las historias se ordenan según el número asignado al abrirse.
La información clínica de un paciente puede almacenarse de las siguientes maneras:
- En un fichero: Aquí se archivan únicamente los datos esenciales del paciente. Este fichero se encuentra en todas las consultas y salas de un centro sanitario.
- En el archivo de consulta o de planta: En este archivo se guarda la historia clínica del paciente mientras está siendo tratado por su enfermedad. Si el paciente es ingresado, su ficha se traslada a la planta correspondiente.
- Archivo central: En este archivo se almacenan todas las historias clínicas del centro una vez que han sido cerradas, es decir, cuando el paciente ha sido dado de alta o ha fallecido. Las historias se conservan en este archivo durante años.
- Libro de urgencias: En este libro se registran los datos más esenciales de todos los pacientes que requieren atención urgente. Estos datos incluyen la identificación del paciente, la hora de llegada al servicio de urgencias, la unidad a la que es trasladado (si aplica), el diagnóstico clínico y la hora de alta o fallecimiento.
Criterios de cumplimentación
Documentos clínicos
Para facilitar la cumplimentación de los documentos clínicos, todos deben tener el mismo tamaño y seguir un diseño estandarizado. Cada centro hospitalario selecciona sus modelos de impresos siguiendo criterios establecidos para su correcta cumplimentación:
- El tamaño de los impresos debe ser DIN A4.
- Deben llevar en el encabezado el membrete del centro sanitario.
- Solo deben estar impresos por una cara. Pueden completarse con ordenador, máquina de escribir o a mano, pero siempre con letra clara.
- En la parte superior del impreso debe incluirse la filiación del paciente: número de Historia Clínica, nombre, apellidos, edad, sexo, fecha de nacimiento, etc. Actualmente, se imprimen etiquetas adhesivas en el momento en que el paciente ingresa en el hospital, que se pegan con todos estos datos en el apartado de filiación de todos los documentos clínicos.
- Hay un documento clínico para cada caso: peticiones de consulta, peticiones de pruebas complementarias de radiodiagnóstico, laboratorios, etc.
- Siempre deben llevar la firma del médico que hace la petición.
Para la adecuada cumplimentación de la Historia Clínica, es necesario entender que es un documento personal, integrado y de carácter acumulativo. Es decir, la Historia Clínica debe ser única por paciente. Cada vez que el paciente acude al hospital o presenta una nueva dolencia, no se abre una nueva Historia Clínica, sino que se añaden las nuevas informaciones a la existente.
En la Historia Clínica de Atención Primaria podemos distinguir:
- Documentos clínicos de uso sistemático, que se utilizan para todos los pacientes que acuden al Centro de Salud:
- Lista de condicionantes y problemas.
- Hoja de seguimiento.
- Hoja pediátrica y hojas de crecimiento.
- Documentos de uso ocasional, que registran información más detallada y específica sobre algunos procesos:
- Hoja de exploración y evaluación física.
- Hoja de monitorización de datos. Seguimiento del paciente: peso, frecuencia cardíaca, tensión arterial, dietas, glucemia, colesterolemia, potasemia, etc., y también la concentración de medicamentos en sangre.
- Hojas de datos obstétricos.
- Hoja de asistencia continua.
- Hoja de interconsulta. Solicitud de médico especialista.
Documentos no clínicos
Son documentos que, para ser correctamente tramitados y tener efecto, deben estar debidamente cumplimentados en cuanto a:
- Remitente: unidad que lo tramita, persona, cargo que desempeña y firma.
- Destinatario: servicio, persona y cargo.
- Motivo de la tramitación.


