Consideraciones físicas y ambientales sobre la salud.
Concepto de Salud
El concepto de salud ha evolucionado a lo largo de la historia de la humanidad, influenciado por las condiciones de vida de las poblaciones, las ideas predominantes de cada época, la política, la economía, el conocimiento científico, etc. Como resultado, han surgido muchas definiciones de salud, todas ellas influidas por las circunstancias de cada momento histórico. Estas definiciones han contribuido de manera significativa a que, desde las ciencias biomédicas y sociales, se pueda entender mejor la complejidad de un proceso que hoy en día considera la salud y la enfermedad como partes de un mismo fenómeno.
En 1946, la Organización Mundial de la Salud (OMS) definió la salud como “un estado de completo bienestar físico, mental y social, y no solamente la ausencia de enfermedad”. Esta definición incorpora varios aspectos importantes de la salud:
1. Salud desde la perspectiva interna del individuo y el entorno externo que lo rodea.
2. Considera al individuo como un ser integral biopsicosocial.
3. Asocia la salud con la creatividad y la productividad (Pender, 1987).
Para entender mejor el concepto de salud, es útil conocer su evolución histórica, que puede dividirse en cuatro momentos clave:
1. Concepción Mágico-Religiosa
Desde la prehistoria, la medicina comenzó a ser vista como una ciencia, pero la falta de explicaciones para muchos procesos relacionados con la salud, junto con la influencia de ciertas creencias, llevó a la gente a pensar que la salud provenía de influencias sobrenaturales o divinas. Vestigios de esta perspectiva todavía se observan hoy en algunas prácticas no profesionales relacionadas con la salud.
Concepto de Salud
El concepto de salud ha evolucionado a lo largo de la historia, influido por las condiciones de vida, las ideas predominantes, la política, la economía, y los avances científicos. Cada periodo histórico ha aportado definiciones variadas, todas contribuyendo a una comprensión más profunda de la salud y la enfermedad como partes de un mismo proceso.
En 1946, la Organización Mundial de la Salud (OMS) definió la salud como “un estado de completo bienestar físico, mental y social, y no solamente la ausencia de enfermedad”. Esta definición destaca varios aspectos clave:
- Perspectiva interna y externa: Considera tanto la salud del individuo como el entorno que lo rodea.
- Visión integral: Ve al individuo como un ser biopsicosocial.
- Creatividad y productividad: Relaciona la salud con estas cualidades (Pender, 1987).
Para entender el concepto de salud, es útil revisar su evolución histórica, que puede dividirse en cuatro momentos clave:
1. Concepción Mágico-Religiosa
Desde la prehistoria, la medicina se consideraba una ciencia, pero la falta de explicaciones para muchos procesos de salud, junto con ciertas creencias, llevó a la gente a atribuir la salud a influencias sobrenaturales o divinas. Este enfoque todavía se observa en algunas prácticas no profesionales de salud hoy en día.
Ya en el antiguo Egipto, existía un profundo sentido de la higiene y la limpieza corporal, con la construcción de aljibes y canales de desagüe. Los hebreos mejoraron sus prácticas de higiene y desarrollaron la ley mosaica, conocida como “Levítico”, que se considera el primer código escrito de higiene, abordando el aseo personal, la higiene durante el embarazo, la protección del agua y los alimentos, y la eliminación de residuos orgánicos.
En la cultura helénica, el cuidado del cuerpo se consideraba fundamental, y la salud era un pilar del culto al cuerpo. Los romanos valoraban el saneamiento y el cuidado del cuerpo, desarrollando una política urbanística que incluía termas, acueductos y cloacas.
En las sociedades preestatales, la enfermedad se atribuía a malos espíritus, y el sacerdote era el encargado de eliminar ese mal. Con el tiempo, griegos, hebreos y romanos adoptaron conceptos más coherentes de salud, aunque en la Edad Media hubo un retroceso significativo. En esta época, la pérdida de salud se veía como un castigo divino por los pecados, y la función del sacerdote se confundía nuevamente con la del sanitario. Las ciudades medievales estaban fortificadas, la gente vivía hacinada, no había técnicas de saneamiento, y los hábitos higiénicos eran deficientes, lo que provocó grandes epidemias como la peste y el cólera.
2. Concepción Miasmática y Bacteriológica
Este enfoque, vigente hasta tiempos recientes, se basaba en la necesidad de investigar el origen de las enfermedades, superando la insatisfacción del enfoque anterior.
A finales del siglo XVIII, la química experimentó un gran desarrollo, y diversas ciencias la usaron para explicar distintos fenómenos. La medicina se asoció con la química para entender aspectos fisiológicos y patológicos. Sin embargo, surgieron algunos inconvenientes:
- Datos imprecisos: Muchas hipótesis se formulaban con información insuficiente y pocos casos.
- Dificultad experimental: Era complicado llevar a cabo experimentalmente estas hipótesis.
Concepción Miasmática y Bacteriológica
En este contexto, surgieron varias teorías sobre el comportamiento químico conocidas como hipótesis miasmáticas. Los miasmas eran sustancias invisibles de naturaleza desconocida que emanaban de los enfermos o se desprendían durante la putrefacción y descomposición de cadáveres, siendo consideradas la causa de enfermedades contagiosas y epidémicas.
Aunque la química no podía explicar exactamente qué eran los miasmas, logró identificar sus principales componentes: carbono, hidrógeno y nitrógeno (emanaciones de la putrefacción). La solución adoptada para neutralizar los miasmas incluía fumigaciones ácidas y alcalinas.
Concepción Multicausal y Ecológica
Este enfoque considera que la salud está influenciada por las condiciones del entorno en el que se vive, entendiendo el medio ambiente en un sentido amplio que incluye el medio natural, infraestructuras, estilos de vida, hábitos y cultura. Aunque es un enfoque moderno y adecuado, algunos autores lo consideran excesivamente centrado en aspectos sanitarios y no contempla al individuo en todos sus aspectos, especialmente los sociales y relacionales.
Es crucial destacar la importancia de cambiar la perspectiva tradicional que muchos profesionales de la salud y la comunidad tienen sobre la salud, viéndola solo como la ausencia de enfermedad. Es fundamental promover una visión positiva de la salud y enfocarse en su promoción.
Concepción Social
Esta visión entiende la salud como un proceso de adaptación o desadaptación al entorno. Es considerada por muchos autores como la visión más completa y actualizada de la salud, teniendo en cuenta tres niveles de variables:
- Nivel biológico: El individuo es visto como un ser vivo que se alimenta, nutre, deambula y realiza diversas reacciones químicas.
- Nivel histórico: La especie humana es responsable de su propia cultura, que se expresa a través de la transformación de la naturaleza por parte de los seres humanos y las diferentes civilizaciones.
- Nivel social: El individuo se relaciona con los demás, lo que implica un proceso de adaptación o desadaptación al entorno en el que vive. Si el entorno es hostil, habrá un proceso de rechazo; si es favorable, habrá interacción y adaptación.
Modelos de Salud
Dado que el concepto de salud es muy complejo, se han desarrollado diversos modelos para explicar su relación con la enfermedad. A continuación, se describen algunos de los modelos más destacados:
A) Modelo Médico
En este modelo, la salud se define como la ausencia de síntomas de enfermedad. Es decir, la salud y la enfermedad son opuestas. Dunn describe la salud en este contexto como “un estado relativamente pasivo de ausencia de enfermedad… una condición de relativa homeostasis”.
B) Modelo Ecológico
Este modelo sugiere que la persona está profundamente conectada con su entorno y se interrelaciona con él. Así, la salud y la enfermedad resultan de la interacción entre la persona, el medio interno o externo, y los factores ambientales cuya presencia o ausencia pueden causar enfermedades.
C) Modelo de Capacidad de Trabajo
Parsons es una figura destacada en este modelo, que define la salud como “el estado óptimo de un individuo que le permite realizar sus funciones de manera eficaz”. En este enfoque, la capacidad para trabajar es lo más importante, dejando de lado los aspectos sociales de la persona.
D) Modelo de Adaptación
Dubas es un representante clave de este modelo, que ve la enfermedad como resultado de la falta de adaptación del individuo a su entorno. Murray y Zentner definen la salud como “un estado de bienestar en el que la persona puede analizar los procesos de adaptación, con fines determinados, de manera física, mental, emocional, espiritual y social, en respuesta a estímulos internos o externos (tensiones), para mantener su estabilidad relativa, comodidad y alcanzar sus metas personales y culturales”.
E) Modelo de Evolución
En este modelo, el objetivo final de la persona es evolucionar y alcanzar su máximo desarrollo. Maslow, quien jerarquizó las necesidades humanas, es una figura destacada en este enfoque. En 1954, Maslow afirmó que cada persona tiene necesidades humanas básicas esenciales para la integración del sistema homeostático. Estas necesidades deben ser satisfechas para mantener un estado de salud.
Maslow considera a la persona como un ser integrado y organizado, cuya motivación es satisfacer sus necesidades básicas. Define una necesidad humana o vital como aquella que debe satisfacerse para garantizar la supervivencia de una persona o grupo, utilizando una estructura jerárquica de cinco niveles para designar las necesidades humanas:
En esta pirámide, las necesidades más importantes para mantener la vida (fisiológicas y de seguridad) tienen la prioridad más alta. Una vez cubiertas estas necesidades básicas, los seres humanos pueden avanzar para satisfacer necesidades de pertenencia, autoestima, reconocimiento por parte de los demás y autorrealización.
Montagu (1975) y Kalish (1982) también siguen esta estructura jerárquica en sus teorías sobre las necesidades humanas.
Dentro del ámbito de la Salud, varias enfermeras han proporcionado definiciones del concepto de salud, las cuales pueden incluirse en los modelos previamente mencionados:
Dorothy E. Johnson: “La salud es un estado dinámico y difícil de alcanzar, influido por factores biológicos, psicológicos y sociales.”
Imogene King: “La salud se identifica como un estado dinámico a lo largo del ciclo vital; la enfermedad interfiere en este ciclo.”
Myra Levine: “La salud se determina socialmente.”
Florence Nightingale: “La salud significa estar bien y utilizar las propias capacidades para alcanzarla completamente.”
Dorothea Orem: “La salud es un estado de la persona caracterizado por el vigor o la plenitud del desarrollo de las estructuras humanas y del funcionamiento corporal y mental.”
Sor Callista Roy: “La salud es un estado y un proceso de ser y llegar a estar integrado y completo.”
Algunas definiciones destacadas sobre la salud son:
a) “Estado de bienestar físico, mental y social, y no solamente la ausencia de enfermedad” (OMS 1946).
b) “Aquella manera de vivir que es autónoma, solidaria y profundamente alegre” (Perpiñán 1976).
c) “Capacidad de desarrollar el propio potencial personal y responder positivamente a los desafíos del entorno”. Se considera un recurso para la vida, no el objetivo de esta (Glosario de promoción de la salud. OMS 1985).
d) “La salud es una aptitud óptima para una vida plena, fructífera y creativa” (Hoysman 1961).
e) “La salud es algo positivo, una actitud gozosa y una aceptación alegre de las responsabilidades que la vida impone al individuo” (Sigerid 1941).
Enfoque Dinámico-Ecológico de la Salud
Han surgido numerosas definiciones de ecología, destacando la de Haeckel: “la ciencia que estudia las relaciones de los seres vivientes entre sí y con el medio que les rodea”.
Se ha comprobado que la contaminación ambiental, provocada tanto por el sector industrial como por la actividad diaria de las personas, representa serios peligros para la salud. Los contaminantes químicos y agentes físicos nocivos, como el monóxido de carbono emitido por los automóviles, afectan gravemente la salud.
Además de los contaminantes químicos, el ruido también tiene un impacto negativo a largo plazo, disminuyendo la agudeza auditiva y pudiendo causar sordera. Para prevenir el deterioro de la salud debido a estos contaminantes, es crucial estudiar su generación, extensión en el medio ambiente, y cómo afectan al individuo, así como encontrar medios para solucionarlos.
El nuevo concepto de salud se plantea desde un enfoque dinámico y ecológico, lo que implica que es un concepto en constante cambio que incluye aspectos subjetivos, objetivos y sociales.
1. Los aspectos subjetivos se refieren a la percepción personal de cada individuo sobre su estado de salud, sus experiencias, alegría de vivir, bienestar social, etc. Estos aspectos son difíciles de medir o cuantificar desde el punto de vista de las Ciencias Biomédicas, y por lo tanto, no contribuyen a definir claramente los estados de salud o enfermedad, dado que es imposible establecer una frontera clara entre ambos.
Aspectos Objetivos, Sociales y Dinámico-Ecológicos de la Salud
2. Aspectos Objetivos Se refieren a parámetros físicos, biológicos y capacidades, los cuales son medibles o cuantificables fácilmente desde el punto de vista de las Ciencias Biomédicas. Estos aspectos se evalúan mediante exploración clínica, pruebas de laboratorio y la determinación de la capacidad funcional, lo que ayuda a establecer diagnósticos de enfermedades orgánicas o biológicas claras. Sin embargo, por sí solos, no permiten descartar otros problemas o la ausencia de enfermedad.
3. Aspectos Sociales Estos aspectos consideran el proceso de adaptación o desadaptación al entorno, el trabajo social productivo y la existencia de incapacidades o invalideces. Los procesos de adaptación al medio social y cultural son factores determinantes del estado de salud. Algunos comportamientos se arraigan en la sociedad y se convierten en normas debido a la presión social, definiendo los estilos de vida de cada comunidad. Sin embargo, no todas estas normas son necesariamente saludables.
Por lo tanto, la salud y la enfermedad no deben considerarse como estados completamente separados, sino como partes de un proceso único: el proceso de Salud-Enfermedad.
En el contexto del concepto dinámico de salud, Terris define la salud como: “un estado de bienestar físico, mental y social con capacidad de funcionamiento y no únicamente la ausencia de afecciones o enfermedad”. Una persona está sana cuando puede trabajar y participar en la vida social de su comunidad.
Determinantes de la Salud: Influencia del Medio Físico, Social y Cultural
Cuando hablamos de salud y enfermedad, no podemos limitar las causas a factores específicos, ya que son múltiples los factores que influyen en el estado de salud. Algunos de estos factores son internos, como el código genético, y otros son externos, como la cultura y el medio ambiente.
Estos factores se pueden clasificar en cuatro grandes grupos:
1. Medio Ambiente: Incluye todos los factores externos que afectan la salud, como la calidad del aire, el agua, la vivienda y las condiciones de trabajo.
2. Estilo de Vida: Se refiere a los hábitos y comportamientos personales que influyen en la salud, como la dieta, el ejercicio, el consumo de alcohol y tabaco, y la gestión del estrés.
3. Genética y Biología Humana: Incluye la herencia genética y los procesos biológicos inherentes a cada individuo.
4. Sistemas de Salud: Se refiere a la disponibilidad y calidad de los servicios de salud, así como al acceso a la atención médica y a la educación sanitaria.
Cada uno de estos grupos tiene una importancia relativa como determinante de la salud, lo que significa que su grado de influencia varía.
Medio Ambiente
El medio ambiente influye en la salud mediante varios mecanismos, como la contaminación del aire, el agua y los alimentos, lo que puede llevar a una pérdida de salud en las personas.
La capacidad de adaptación de una persona a su entorno puede ser beneficiosa o perjudicial, dependiendo de si es buena o mala. Las variaciones de temperatura y los cambios estacionales también pueden afectar al individuo, por ejemplo, provocando insolaciones en verano o congelaciones en invierno.
Un cambio en las creencias culturales de una persona puede desencadenar enfermedades, ya que altera su estabilidad y seguridad.
El tipo de trabajo, el salario necesario para mantener a la familia y otras situaciones pueden anteponerse a las necesidades de salud, es decir, la persona puede priorizar sus ingresos sobre el tratamiento de una enfermedad.
De acuerdo con lo anterior, podemos destacar varios factores que influyen en la persona a través del medio ambiente:
a) Agentes biológicos: Incluyen bacterias (abscesos), virus (rabia), hongos (candidiasis) y parásitos (tenia), responsables de enfermedades infecciosas o transmisibles. Estas enfermedades son la principal causa de muerte en países subdesarrollados, donde la pobreza y el hacinamiento facilitan su propagación. Enfermedades como el Sida afectan tanto a países desarrollados como no desarrollados.
b) Agentes físicos: Pueden provenir del entorno natural o de la manipulación industrial. Un ejemplo son las radiaciones ionizantes, que causan problemas de salud pública en algunas regiones, ya sea por emanaciones naturales o, más frecuentemente, por escapes radiactivos de centrales nucleares. La exposición a materiales como el amianto, el sílice o el caucho aumenta el riesgo de ciertos tipos de cáncer.
c) Agentes químicos: Son sustancias que pueden causar diversas alteraciones en el organismo. Por ejemplo, el óxido de azufre liberado por las chimeneas de la siderurgia puede provocar enfermedades respiratorias como bronquitis, asma y cáncer. De manera similar, el plomo liberado por los tubos de escape de los automóviles contamina el aire en las grandes ciudades.
d) Factores psicosociales y psicoculturales: Incluyen el nivel cultural de la persona, que influye en cómo percibe, siente y experimenta la salud. Alteraciones en estas creencias pueden afectar negativamente la salud. Otro factor es el poder adquisitivo, donde algunas personas priorizan la economía familiar sobre su salud. Las relaciones interpersonales también pueden afectar la salud, ya que un apoyo inadecuado de un ser querido puede dificultar el manejo de la enfermedad. Además, el grado de adaptación o desadaptación al entorno puede generar estrés e incapacidad para afrontar situaciones, afectando negativamente la salud.
En resumen, la salud se ve influenciada por múltiples factores ambientales, desde biológicos y físicos hasta químicos y psicosociales, todos los cuales pueden tener un impacto significativo en el bienestar de las personas.
Estilo de vida
El estilo de vida es el factor que más influye en la salud. Los hábitos y costumbres de una persona determinan si su forma de vida es saludable o perjudicial. Por ejemplo, fumar o consumir alcohol en exceso son hábitos nocivos para la salud. Una dieta alta en grasas puede causar enfermedades cardíacas, el tabaquismo incrementa el riesgo de cáncer de pulmón, una nutrición deficiente puede llevar a carencias significativas, y la promiscuidad junto con prácticas sexuales inadecuadas aumentan la incidencia de enfermedades de transmisión sexual. El consumo excesivo de alcohol puede provocar accidentes y graves problemas físicos, entre otros.
Es importante entender que la salud es un aspecto que puede ser educado, comenzando esta educación desde la infancia en el hogar. Los principios de una vida saludable se transmiten no solo a través de la enseñanza directa, sino también mediante las actitudes y hábitos de los miembros de la familia, que los niños aprenden por imitación.
Hablar de estilo de vida implica considerar cómo una persona organiza su comportamiento diario, abarcando su relación consigo misma, con los demás, con el trabajo, el ocio, el consumo, etc.
Biología humana
Este aspecto se refiere a la genética, es decir, a las propiedades o características heredadas. La genética influye en la aparición de ciertas enfermedades, como la fenilcetonuria, que es un trastorno enzimático hereditario. También, algunas alteraciones cromosómicas pueden causar enfermedades, como el síndrome de Down.
Hay enfermedades relacionadas con el código genético que pueden influir en su aparición, como la diabetes o el cáncer de mama. Además, ciertas razas son más propensas a determinadas enfermedades. Por ejemplo, la raza negra tiene una mayor incidencia de hipertensión arterial en comparación con otras razas.
El sexo también juega un papel en la predisposición a ciertas enfermedades. Las mujeres son más susceptibles a enfermedades degenerativas óseas y del sistema inmunológico, mientras que los hombres tienen una mayor incidencia de enfermedades respiratorias y digestivas, como úlceras de estómago y EPOC (Enfermedad Pulmonar Obstructiva Crónica).
Sistema Sanitario
El sistema sanitario influye en todos los aspectos de la salud, dependiendo de su capacidad para cubrir una mayor o menor cantidad de enfermedades, si es gratuito o no, y la calidad de los servicios ofrecidos. Los sistemas de salud que priorizan la prevención y la promoción de la salud a través de la educación, en lugar de centrarse únicamente en la atención médica, mejoran significativamente los indicadores de salud de la comunidad. Estos indicadores nos permiten medir el estado de salud.
Concepto de Enfermedad y Efectos Generales de Enfermar
Muchos autores han descrito las distintas fases de la enfermedad. Entre ellos, Suchman destaca por definir varias etapas en el desarrollo de una enfermedad:
1. Aparición de los síntomas: En esta etapa, la persona se percata de que su estado físico está alterado. Aparecen los primeros síntomas, lo que le hace darse cuenta de que algo no está bien. A menudo, las personas intentan soluciones a través de la automedicación.
2. Aceptación de la enfermedad: La persona busca apoyo en su entorno para confirmar la pérdida de su salud. Si su familia, amigos, etc., validan sus sospechas, la persona busca ayuda profesional.
3. Búsqueda de expertos sanitarios: La persona busca la ayuda de expertos, ya sea por iniciativa propia o persuadida por su entorno. En esta fase, una de las características principales es el alto nivel de ansiedad del paciente, quien solicita constantemente información, temiendo que su enfermedad empeore. El paciente también busca la confirmación del diagnóstico, la explicación de sus síntomas y la garantía de su curación.
4. El enfermo dependiente: La mayoría de las personas aceptan ponerse en manos de los profesionales sanitarios, permitiéndoles cierto control sobre su vida. Cuando las personas intentan mantener su total independencia, la rehabilitación se vuelve más difícil.
5. Recuperación: En esta fase, el paciente retorna a su actividad normal, dejando atrás la enfermedad. La duración de la recuperación depende de la gravedad del proceso.
Concepto de Signo y Síntoma
La enfermedad es parte de un proceso único, el proceso Salud-Enfermedad. Cuando se rompe el equilibrio de este estado y la balanza se inclina hacia el lado negativo, surgen manifestaciones subjetivas y objetivas de enfermedad. La enfermedad es, por lo tanto, una alteración del estado y/o funcionamiento que se manifiesta por signos y síntomas.
Signo: Es toda evidencia objetiva de enfermedad que puede ser medida. Ejemplos incluyen fiebre, presión arterial elevada, y una lesión pulmonar visible en una radiografía de tórax.
Síntoma: Es toda manifestación subjetiva de enfermedad que no puede ser medida. Un ejemplo es el dolor. Algunos síntomas pueden ser también signos. Por ejemplo, la fiebre, que es un signo medible, también es un síntoma porque causa malestar en el cuerpo del enfermo y es percibida de manera diferente por cada persona.
Síndrome: Es el conjunto de signos y síntomas que caracterizan y definen una enfermedad o entidad nosológica particular.
Clasificación de las Enfermedades
Existen diversas formas de clasificar las enfermedades según diferentes criterios:
a) Según la edad de aparición:
- Infantiles: Enfermedades que se manifiestan en la infancia.
- Adulto: Enfermedades que aparecen en la edad adulta.
- Vejez: Enfermedades que suelen presentarse en la tercera edad.
b) Según su localización:
- Localizadas: Limitadas a una parte específica del cuerpo, afectando a un órgano o estructura determinada. Cuando se extienden a todos los órganos de un mismo sistema (como el aparato circulatorio o el sistema nervioso), se les llama enfermedades sistémicas.
- Generales: Afectan a todo el cuerpo, como las intoxicaciones por agentes externos.
c) Según su duración:
- Agudas: Aparecen de repente y duran poco tiempo, generalmente desde unos días hasta unas pocas semanas.
- Crónicas: Se desarrollan lentamente y duran mucho tiempo, a veces meses o años, y en muchos casos no se curan completamente.
d) Según su etiología (causas):
- Hereditaria: Transmitidas de padres a hijos a través de los genes. Se diferencian en:
- Enfermedad hereditaria: Puede manifestarse al nacer o en edades posteriores.
- Enfermedad congénita: Presente desde antes del nacimiento, usualmente desarrollada durante el periodo embrionario o fetal.
- Por agentes físicos y/o químicos:
- Físicos: Causadas por factores como calor, frío, radiaciones, ruido, etc.
- Químicos: Provocadas por sustancias como gases o hidrocarburos.
- Por agentes biológicos: Conocidas como enfermedades infecciosas o transmisibles, causadas por bacterias, virus, hongos, parásitos, etc.
- Psicosociales: Derivadas de factores como el estrés o las depresiones.
e) Según su patogenia (mecanismos de desarrollo):
- Enfermedades inflamatorias: El organismo responde a un agente agresor con inflamación para defenderse. El agente puede ser biológico (bacteria, virus, etc.) o físico/químico.
- Enfermedades inmunológicas: Problemas con el sistema inmune que reacciona de manera anormal ante estímulos normales, o cuando la agresión de ciertos agentes supera la capacidad de respuesta del sistema inmune.
- Enfermedades metabólicas: Resultan de alteraciones en el metabolismo, tanto en reacciones anabólicas (constructivas) como catabólicas (destructivas).
- Reacciones anabólicas: Reacciones que construyen la materia del cuerpo.
- Reacciones catabólicas: Reacciones que descomponen sustancias complejas en más simples, produciendo calor y energía.
- Enfermedades constitucionales: Desencadenadas por factores hereditarios, que pueden ser predisponentes o determinantes.
- Factor predisponente: Facilita la aparición de la enfermedad, pero no es la causa directa.
- Factor determinante: Es la causa directa de la enfermedad.
- Alteraciones celulares: Problemas que afectan las células de los tejidos.
- Atrofia: Disminución del volumen celular, llevando a la muerte y desaparición de las células.
- Hipertrofia: Aumento del volumen celular por encima de lo normal.
- Tumores o neoplasias: Alteraciones en la morfología y crecimiento descontrolado de las células.
f) Enfermedades degenerativas:
- Degenerativas: Producidas por cambios en la composición química de los tejidos, afectando su estructura y función.
Historia Natural de la Enfermedad
La enfermedad, que afecta la salud de manera continua y sostenida, se puede estudiar mediante fases arbitrarias conocidas como su historia natural, lo cual es útil para su análisis, prevención y tratamiento. Para entender una enfermedad específica, se utiliza la patocronía, que estudia cómo esta enfermedad evoluciona a lo largo del tiempo.
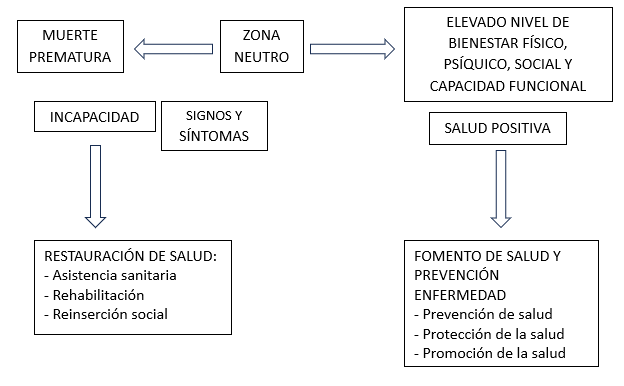
Estado de Salud
La OMS define el estado de salud como un “estado de completo bienestar físico, mental y social, y no solamente la ausencia de enfermedad.” Este equilibrio se da entre el ser humano y su entorno.
Periodo Prepatogénico
En esta etapa, la persona está sana, pero tiene mayor susceptibilidad a la enfermedad debido a su constitución (factores endógenos) o por la acción de agentes externos (factores exógenos), lo que aumenta la probabilidad de desarrollar una patología en comparación con aquellos que no están expuestos a estos factores de riesgo.
Según Piédrola, los factores de riesgo pueden ser:
- Genéticos: El material hereditario de los padres puede predisponer a enfermedades.
Físicos: Presión, humedad, temperatura, luz, ruido, radiaciones, etc.
- Químicos: Contaminantes ambientales, productos industriales, aditivos alimentarios, fármacos, hábitos tóxicos como alcohol, tabaco y drogas.
- Biológicos: Microorganismos necesarios para el desarrollo de enfermedades infecciosas.
- Económicos
- Sociales
- Culturales
Algunos factores (factores secundarios) no actúan de manera directa, sino a través de otros (factores primarios) cuya aparición facilitan.
Ciertos factores de riesgo son necesarios para que se desarrolle una enfermedad, pero no son suficientes por sí solos, requiriendo la presencia de otros factores adicionales para que la patología se manifieste.
Durante este periodo, se lleva a cabo la prevención primaria, que consiste en intervenir sobre los factores de riesgo modificables o en aumentar la resistencia a la enfermedad mediante la estimulación del sistema inmunológico, como ocurre con la vacunación.
Periodo Patogénico Subclínico
En esta fase, la patología ya está presente (con daño anatómico o funcional), pero no es suficiente para ser percibida por el individuo, por lo que no presenta síntomas evidentes que lo motiven a consultar a un médico.
La enfermedad puede ser detectada mediante pruebas de detección temprana o “screening”. En esta etapa se implementa la prevención secundaria, que busca reducir la prevalencia de la enfermedad que la prevención primaria no pudo evitar. El objetivo es restaurar la salud o, al menos, ralentizar la progresión de la enfermedad mediante medidas conservadoras y, posiblemente, tratamientos farmacológicos.
Además, se promueve la educación sanitaria para modificar conductas que afectan negativamente la salud de las personas.
Periodo Patogénico Clínico (Enfermedad Declarada)
En esta fase, la enfermedad está claramente establecida, con un daño suficiente para provocar síntomas que se agrupan en un síndrome reconocible por el médico. Esto permite orientar las pruebas diagnósticas necesarias para concretar el proceso patológico e indicar un tratamiento, generalmente farmacológico o más intervencionista, con el objetivo de lograr una curación lo más temprana, completa y definitiva posible. Aquí se aplica la prevención terciaria, que intenta evitar que la enfermedad resulte en la muerte o en la invalidez.
Periodo de Invalidez o de Secuelas
En esta etapa, el paciente ha sufrido algún déficit que la prevención secundaria no pudo evitar. Aquí interviene la rehabilitación (y, si es necesario, la reeducación).
El conjunto de actuaciones en la prevención primaria, secundaria y terciaria, junto con la rehabilitación, constituyen la totalidad del desempeño profesional del médico, considerando la historia natural de la enfermedad.
Otra Clasificación de las Fases de la Enfermedad
1. Periodo de Incubación o Fase de Latencia: Es el tiempo durante el cual el agente agresor actúa sobre el organismo pero aún no se presentan síntomas ni signos de la enfermedad. Es una fase silenciosa, donde la enfermedad está presente pero no manifiesta.
2. Fase Prodrómica: Empiezan a aparecer las primeras manifestaciones o síntomas, pero aún son leves y no específicos.
3. Estado: Los síntomas y signos se vuelven evidentes y alcanzan su máxima intensidad.
4. Fase de Resolución: La enfermedad progresa hacia la curación total, parcial o hacia la muerte. Los síntomas y signos disminuyen hasta desaparecer por completo o parcialmente, dejando posibles secuelas.
Prevención y promoción de la salud. Niveles de prevención
Prevención y promoción de la salud. Concepto
En 1978, la Organización Mundial de la Salud (OMS), durante su conferencia en Alma-Ata, incluyó la “promoción de la salud” como un aspecto crucial de la atención primaria. Más adelante, en 1981, la OMS presentó su estrategia “Salud para todos en el año 2000”, enfatizando la importancia de promover estilos de vida saludables, prevenir enfermedades evitables y rehabilitar a quienes ya padecen enfermedades, con el objetivo de alcanzar un nivel básico de salud para toda la población.
En 1986, durante la Primera Conferencia Internacional sobre Promoción de la Salud en Ottawa, se definió la promoción de la salud como “el proceso de capacitar a la población para que aumente el control sobre su propia salud y la mejore”. La Carta de Ottawa especificó una serie de acciones y líneas de actuación, entre ellas:
- Acciones específicas: abogar por la salud, capacitar a las personas para que elijan opciones saludables y mediar entre intereses divergentes para favorecer la salud.
- Líneas de actuación: desarrollar políticas públicas de salud, crear entornos saludables, apoyar la acción comunitaria, desarrollar habilidades individuales para la salud y reorientar los servicios de salud hacia un enfoque más preventivo y proactivo.
La prevención se ha definido de muchas maneras, siendo una de las más completas la de la Canadian Task Force, que la describe como “cualquier medida que permita reducir la probabilidad de aparición de una afección o enfermedad o bien interrumpir o aminorar su progresión”.
Por lo tanto, la promoción de la salud se enfoca en los aspectos positivos del proceso salud-enfermedad, ayudando a las personas a desarrollar habilidades para adoptar hábitos de vida saludables que promuevan el bienestar y una mejor calidad de vida. Por otro lado, la prevención de enfermedades se centra en evitar la aparición de enfermedades mediante diversas técnicas y medidas.
Hoy en día, las actividades de prevención y promoción de la salud se consideran un conjunto integrado dentro de la Medicina Preventiva. A pesar de esto, es evidente que:
- La prevención se enfoca principalmente en los individuos y está casi exclusivamente en el ámbito sanitario, siendo responsabilidad de los servicios de salud.
- La promoción se dirige a la población en general y va más allá del ámbito sanitario, involucrando a otros organismos.
Particularmente importante es el papel del sistema educativo, donde la educación para la salud se incluye como parte de la “educación en valores”. Esto busca fomentar actitudes favorables al cuidado de la salud y generalizar conductas saludables. Además, la promoción de la salud también involucra a aquellos que se ocupan de las condiciones medioambientales, infraestructuras y servicios comunitarios. Aquí, la cobertura, calidad y gratuidad de los servicios de salud, junto con la legislación vigente, juegan un papel crucial.
La Atención Primaria de salud tiene un gran potencial para influir en el cambio de actitudes de las personas, gracias al contacto directo y continuo que los médicos y enfermeros tienen con los pacientes. Esto les posiciona estratégicamente para desarrollar actividades de prevención y promoción de la salud.
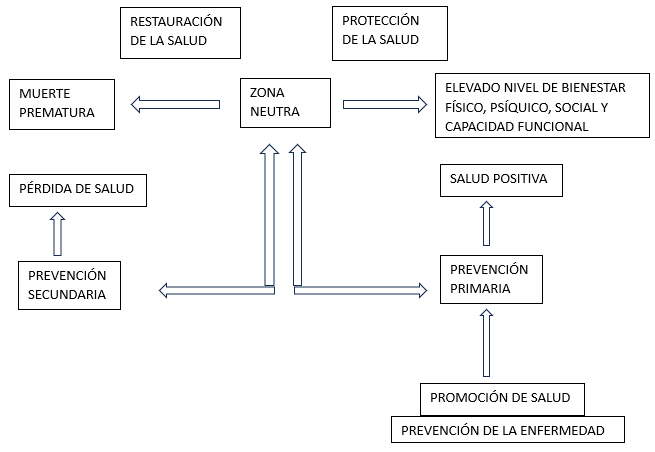
Niveles de prevención
La prevención no solo incluye acciones para evitar enfermedades (concepto clásico), sino también medidas para retrasar su progresión y mitigar sus consecuencias. Las actividades preventivas pueden clasificarse según diferentes criterios:
a) Según el momento en la historia natural de la enfermedad en el que se implementan las acciones, se distinguen los siguientes niveles:
- Prevención Primaria: Su objetivo es reducir la probabilidad de aparición de afecciones y enfermedades, lo que disminuye la incidencia de estas. Estas actividades están dirigidas a la población sana y/o en riesgo.
- Prevención Secundaria: Busca interrumpir o ralentizar la progresión de la enfermedad después de su aparición, mientras está en una etapa subclínica. Esto se logra mediante el diagnóstico precoz o cribado y el tratamiento temprano, con el objetivo de reducir la prevalencia de la enfermedad.
- Prevención Terciaria: Pretende retrasar el curso de la enfermedad y las discapacidades derivadas de ella cuando ya está bien establecida y existen lesiones patológicas irreversibles, con o sin secuelas.
- Prevención Cuaternaria: Consiste en un conjunto de actividades sanitarias que evitan o atenúan las consecuencias de intervenciones innecesarias o excesivas del sistema sanitario.
b) Según el tipo de acción a desarrollar, se diferencia entre:
- Cribado (screening): Actividad de prevención secundaria que implica la aplicación de procedimientos de detección a una población determinada.
- Educación para la salud: Busca promover en los individuos la adopción de estilos de vida saludables, el uso adecuado de los servicios de salud y la participación activa en la mejora de su propio estado de salud y del entorno. En este ámbito, el consejo sanitario, como actividad de prevención primaria, es una herramienta poderosa para la enfermería. También puede ser útil el enfoque grupal.
- Inmunización o quimioprofilaxis: Actividades de prevención primaria. La inmunización contra agentes infecciosos es una de las estrategias preventivas más eficaces.
- Legislación y control de riesgos ambientales.
c) Según la edad y el sexo de los receptores de las medidas preventivas, se distinguen programas específicos para niños, adolescentes, mujeres, adultos y ancianos.
d) Según otros criterios, como el tipo de patologías o problemas a prevenir (cardiovascular, oncológico, etc.) o el tipo de población a la que se dirige (población general, grupo poblacional seleccionado o individuos).
Prevención primaria
Desde la publicación del informe Lalonde en 1974, se ha reconocido la importancia de actuar sobre el estilo de vida y el entorno para la prevención primaria de enfermedades. Esto incluye la modificación de conductas insalubres a través de la educación sanitaria y la eliminación de agentes nocivos en el medio ambiente, así como evitar la exposición a estos agentes.
En los adultos, la prevención primaria abarca las siguientes actividades:
- Modificación de conductas insalubres: Esto se realiza mediante la educación para la salud, enfocándose en áreas como la alimentación y nutrición infantil, la prevención de la cardiopatía isquémica y el cáncer colorrectal, y la lucha contra el tabaquismo, con el fin de prevenir enfermedades como la cardiopatía isquémica, la enfermedad pulmonar obstructiva crónica y la isquemia crónica de las extremidades inferiores.
- Control de agentes nocivos en el medio ambiente: Se implementan medidas para reducir la emisión de estos agentes o prevenir accidentes relacionados con ellos.
- Evitación de la exposición a factores nocivos: Se establecen medidas en el lugar de trabajo, como la protección individual contra enfermedades profesionales, y en otros entornos, como la prohibición de fumar en lugares públicos.
- Aumento de la resistencia de los individuos a agentes nocivos: Se llevan a cabo acciones como la fluoración o cloración del agua y la vacunación.
Estas actividades, muchas de las cuales pertenecen al ámbito de la promoción de la salud, tienen como objetivo reducir la probabilidad de aparición de enfermedades o impedir que ocurran. Con ello, se disminuirá el número de nuevos casos que aparecen en un período determinado, es decir, la incidencia de estas enfermedades. La prevención primaria se realiza en el periodo prepatogénico de la historia natural de la enfermedad.
Prevención secundaria
Debido a que la prevención primaria es muy complicada en el caso de las enfermedades crónicas, es crucial enfocarse en su diagnóstico temprano. Esto generalmente trae consigo un beneficio significativo en el tratamiento y pronóstico de cada enfermedad. En los adultos, las estrategias más comunes para lograr esto son:
Autoexamen: Recomendado, aunque con algunas controversias, en el caso del cáncer de mama.
Información a la población general sobre síntomas y signos tempranos: Por ejemplo, los síntomas que permiten reconocer rápidamente un infarto agudo de miocardio o un ataque cerebral, los cambios en la apariencia de un lunar, bulto o cicatriz, la aparición y persistencia de tos y ronquera, el cambio en los hábitos intestinales o la pérdida de peso inexplicable.
Cribado o cribado poblacional (screening).
Cribado o cribado poblacional (screening)
Este proceso consiste en aplicar procedimientos de detección a poblaciones sanas, enfermas o en riesgo. Estos procedimientos solo sirven para identificar a individuos que podrían estar enfermos o en riesgo, quienes luego deben someterse a estudios de confirmación para establecer o descartar el diagnóstico de manera definitiva.
La implementación de un test de cribado requiere considerar los costos implicados en términos de: 1) inversión en recursos humanos, materiales y organizativos; 2) impacto económico negativo en los individuos diagnosticados; y 3) “efectos secundarios” (Sackett), como la ansiedad generada por los “falsos positivos” y el fenómeno de “etiquetado” en personas que aparentemente están sanas.
Las condiciones para llevar a cabo un programa de cribado son las siguientes:
– La enfermedad (o factor de riesgo) debe: ser un problema de salud pública relevante, tener una historia natural bien conocida, contar con criterios diagnósticos bien establecidos que permitan distinguir claramente entre individuos sanos y enfermos, y disponer de un tratamiento eficaz que mejore el pronóstico, reduciendo significativamente la morbilidad y mortalidad más que el tratamiento en la fase sintomática.
– El test (o programa) debe: ser eficaz (útil en condiciones ideales), efectivo (útil en la práctica real) y eficiente (con una relación costo-beneficio favorable). Debe ser sencillo, seguro, aceptado por la población y el personal sanitario, accesible, con alta fiabilidad, y contar con evidencia científica, entre otros.
La eficacia de un programa de cribado (utilidad antes de su aplicación en la población general) puede verse afectada por tres tipos de sesgo o error:
– Sesgo de voluntariado: Debido a que los voluntarios suelen ser más colaboradores y presentan mejores niveles de salud que la población general.
– Sesgo de adelantamiento del tiempo de diagnóstico: Ocurre cuando el resultado positivo se debe a que el diagnóstico se hizo antes de lo habitual, no necesariamente a la eficacia del programa.
– Sesgo de duración de la enfermedad: Surge porque los pacientes con enfermedades crónicas tienden a tener períodos preclínicos y clínicos más largos y mayor supervivencia. En contraste, otros procesos con períodos preclínicos cortos suelen tener períodos clínicos y supervivencias menores. Por lo tanto, cualquier programa de cribado aplicado a enfermedades del primer tipo tenderá a mostrar resultados muy positivos, ya que es más probable detectar la enfermedad en períodos preclínicos largos.
Eficiencia de un programa de cribado
La eficiencia de un programa de cribado depende de su costo, tanto por sí mismo como en comparación con otros programas alternativos. Los costos pueden clasificarse en:
- Costes directos: Estos incluyen los gastos de administración del programa, como instrumental, personal, desplazamientos, etc.
- Costes indirectos: Estos abarcan los derivados de las pruebas diagnósticas falsamente positivas y falsamente negativas:
- Costes de los falsos positivos: Incluyen la repetición de pruebas, el riesgo de tratamientos innecesarios y la angustia de los individuos diagnosticados erróneamente con una enfermedad inexistente.
- Costes de los falsos negativos: Incluyen la repetición de pruebas, la falsa sensación de seguridad en los individuos y el retraso en el inicio del tratamiento médico adecuado.
El cribado no es exactamente lo mismo que la detección oportunista o búsqueda activa de casos (case finding). En esta última, el test se aplica al paciente que acude a consulta por cualquier motivo, considerando su edad, sexo y factores de riesgo presentes. Esta búsqueda activa tiene la ventaja de ser realizada por profesionales que atienden habitualmente al paciente, garantizando mejor la ejecución de las pruebas diagnósticas definitivas.
Actualmente, los test de cribado que han demostrado ser eficaces incluyen los de hipertensión, hipercolesterolemia, cáncer de mama en mujeres mayores de cincuenta años y cáncer de cérvix.
El diagnóstico precoz o despistaje rápido, junto con el tratamiento consecuente, permite la interrupción o el enlentecimiento de la progresión de la enfermedad, reduciendo así su prevalencia, es decir, el número de casos existentes en un periodo determinado (suma de los casos nuevos de ese periodo más los casos acumulados no resueltos de periodos anteriores). La prevención secundaria se lleva a cabo durante el periodo patogénico de la historia natural de la enfermedad.
En España, a finales de 1998, se implementó un programa de actividades preventivas y de promoción de la salud en Atención Primaria (PAPPS), que se ha ido desarrollando gradualmente. Este programa incluye recomendaciones sobre actividades de prevención, así como mecanismos de evaluación que permiten medir el grado de cumplimiento de las distintas medidas. Estas medidas y sus métodos de evaluación son revisados periódicamente por un grupo de profesionales dedicados a esta tarea.
Prevención terciaria
En ciertos casos y enfermedades, la prevención primaria y secundaria pueden resultar ineficaces. En estas situaciones, es posible implementar medidas enfocadas en el tratamiento y la rehabilitación para retardar la progresión de la enfermedad y prevenir o minimizar complicaciones, recaídas, secuelas e invalideces.
Según los estudios de Martín Zurro, la prevención terciaria se define como el conjunto de acciones destinadas al tratamiento y rehabilitación de una enfermedad ya establecida, ralentizando su progresión y así evitando o reduciendo complicaciones e invalideces, con el objetivo de mejorar la calidad de vida de los pacientes.
La prevención terciaria busca mejorar la calidad de vida del paciente y se aplica durante el periodo patogénico en su estadio clínico y durante el periodo de resolución de la historia natural de la enfermedad.
Prevención cuaternaria
La prevención cuaternaria consiste en un conjunto de intervenciones destinadas a evitar, reducir y mitigar el daño causado a los pacientes por la intervención sanitaria.
Este concepto se basa en los principios de seguridad del paciente (incluyendo efectos adversos y prácticas de los profesionales) y en el principio de “primum non nocere” (lo primero es no hacer daño).
Ejemplos y procedimientos relacionados con este tipo de prevención incluyen:
- No realizar actividades innecesarias.
- Limitar el impacto dañino a los pacientes.
- Corregir los efectos secundarios surgidos como consecuencia de una actividad médica.
- Prevenir el efecto cascada tanto diagnóstico como terapéutico.
- Evitar chequeos o pruebas complementarias innecesarias.
Salud Pública
Antecedentes históricos de la salud pública
Desde tiempos remotos, las sociedades y civilizaciones han llevado a cabo actividades para proteger la salud. Los egipcios se destacan como uno de los pueblos más limpios de su época, manteniendo la higiene personal, utilizando diversas fórmulas farmacéuticas, construyendo canales para aguas residuales y depósitos de arcilla para el agua potable.
Los hebreos mejoraron las prácticas higiénicas, incorporando en la Ley Mosaica el Código Levítico (1.500 a.C.), considerado el primer código escrito de higiene. Este código incluye deberes personales y comunitarios como la higiene personal, la eliminación de aguas residuales, la protección de alimentos y agua, la desinfección de viviendas tras enfermedades y la higiene materna.
Los griegos también tomaron medidas en cuanto a higiene, enfocándose más en la higiene personal, el ejercicio y las dietas alimenticias que en el saneamiento ambiental.
El Imperio Romano se destacó por sus actividades en higiene personal y sanidad pública, construyendo numerosos baños públicos y asegurando un suministro adecuado de agua mediante acueductos.
En la Edad Media, se produjo un cambio de actitud respecto a la higiene y el saneamiento. Predominando el cristianismo, se consideraba inmoral la contemplación del cuerpo, por lo que se abandonó la práctica del baño regular y se descuidaron las medidas de saneamiento. El abastecimiento de agua potable quedó en desuso, y las basuras y aguas residuales se arrojaban a las calles.
La falta de higiene, junto con las malas condiciones socioeconómicas y la carencia de alimentos, facilitó la propagación de enfermedades transmisibles, causando algunas de las epidemias más devastadoras de la historia. La lepra se extendió desde Egipto a Asia Menor y, debido a los movimientos de población por causas bélicas como las Cruzadas, se propagó por toda Europa. Posteriormente, la Peste Bubónica se difundió principalmente por el aumento de contactos comerciales entre Europa, Oriente Medio y Asia.
Las primeras medidas gubernamentales en salud pública incluyeron el aislamiento de leprosos, la cuarentena marítima y la creación de cordones sanitarios en tierra, lo que algunos autores consideran el inicio de la salud pública organizada en el siglo XVI.
Durante el Renacimiento y los siglos posteriores, los progresos en salud pública fueron limitados debido a los escasos avances en el conocimiento de la epidemiología y las enfermedades infecciosas.
Al inicio de la Edad Contemporánea, se produjo un despertar de la conciencia sanitaria. Los verdaderos pioneros de este cambio fueron el inglés Edward Jenner, quien descubrió la vacuna contra la viruela, creando el primer método científico para la prevención de enfermedades, y el alemán Johann Peter Frank, quien en su obra “Un sistema completo de policía médica”, publicada entre 1779 y 1817, estableció los principios que deben guiar la acción gubernamental para proteger la salud de la población.
Sin embargo, la salud pública alcanzó su pleno desarrollo a mediados del siglo XVII gracias a la labor del abogado inglés Edwin Chadwick y el estadounidense Lemuel Shattuck.
El informe Chadwick sobre el estado de las ciudades de Inglaterra y Gales subrayaba la relación entre la pobreza y la enfermedad. Chadwick concluyó que la salud de la población depende principalmente de las condiciones socioeconómicas y del saneamiento. Para llegar a esta conclusión, realizó un estudio estadístico de diversos estratos sociales (aristocracia, clase obrera, etc.).
El informe Shattuck presentaba una serie de recomendaciones sanitarias para la ciudad de Massachusetts, tales como: programas de saneamiento para ciudades y viviendas, elaboración de estudios sobre enfermedades prevalentes, fomento de la higiene mediante la instalación de letrinas y baños públicos, y la inclusión de la medicina preventiva en la práctica clínica.
Dato curioso:
Gracias a estos informes, los gobiernos de los países de América del Norte y Europa establecieron por primera vez servicios de salud pública. Estos servicios se enfocaban principalmente en combatir las enfermedades transmisibles mediante medidas de saneamiento, inspección y legislación.
A mediados del siglo XIX surgió la Era Bacteriológica de la Salud Pública, caracterizada por avances en el conocimiento de la epidemiología y las enfermedades transmisibles prevalentes en esa época. El objetivo principal era proteger la salud de la población.
A principios del siglo XX, C.E. Winslow introdujo importantes avances en el concepto de salud pública, abarcando la promoción de la salud y la prevención de enfermedades. Winslow definió la salud pública como: “la ciencia y el arte de prevenir enfermedades, prolongar la vida y fomentar la salud y la eficiencia física y mental mediante esfuerzos organizados de la comunidad para sanear el medio ambiente, controlar infecciones comunitarias y educar al individuo sobre los principios de higiene personal; organizar servicios médicos y de enfermería para el diagnóstico temprano y el tratamiento preventivo de enfermedades, así como desarrollar la infraestructura social que garantice a cada individuo de la comunidad un nivel de vida adecuado para el mantenimiento de la salud”.
A mediados del siglo XX, se produjo un avance en la medicina asistencial con la creación de servicios nacionales de salud y seguros sociales de asistencia sanitaria. Por ello, las palabras “restauración y recuperación de salud” se incorporaron al concepto de salud pública.
Concepto de Salud Pública
Hoy en día, la Salud Pública se define como “la ciencia y el arte de organizar y dirigir los esfuerzos colectivos destinados a proteger, promover y restaurar la salud de los habitantes de una comunidad”. Esto abarca el conjunto de actividades organizadas por la comunidad para promover, proteger y restaurar la salud de la población.
La Salud Pública es una responsabilidad de los gobiernos, quienes deben organizar todas las actividades comunitarias que, de manera directa o indirecta, contribuirán a la salud de la población. Algunas de estas actividades son realizadas por los servicios de salud, tales como la promoción y defensa de la salud, la prevención de enfermedades y la restauración de la salud, conformando así un sistema de salud o sistema sanitario. Además, existen otras actividades organizadas por los gobiernos que afectan la salud, como las políticas de empleo y la labor de los educadores sociales.
Las acciones de promoción, defensa y prevención de la salud se clasifican según se enfoquen en el medio ambiente (protección de la salud) o en el individuo (promoción de la salud y prevención de enfermedades).
En el primer grupo se incluyen:
- Saneamiento ambiental: vigilancia de la contaminación del agua, aire y suelo.
- Higiene alimentaria: vigilancia y control de los alimentos.
En el segundo grupo se agrupan actividades relacionadas con:
- Incremento de la salud de los individuos y colectividades.
- Prevención de enfermedades específicas: vacunas, educación sanitaria, detección precoz, etc.
La salud comunitaria surge como una extensión de la salud pública, en la que la propia comunidad participa en la planificación, administración, gestión y control de las acciones destinadas a lograr un estado óptimo de salud. Esta participación se realiza a través de representantes de diversos sectores e instituciones (consejos, asociaciones parlamentarias, etc.).
Según la OMS, los objetivos de la salud pública son: a) Promoción de estilos de vida saludables (promoción de la salud). b) Prevención de enfermedades. c) Establecimiento de servicios de rehabilitación y salud.
El creciente interés en la salud pública culminó con la estrategia global de salud para todos en el año 2000, continuada por los objetivos europeos de salud para el comienzo del siglo XXI. Estos objetivos, adoptados por el Comité Regional de Europa de la OMS en su 48ª sesión celebrada en Copenhague en septiembre de 1998, están dirigidos a la población europea y constan de 21 puntos.

El desarrollo de la Atención Primaria de Salud se considera esencial para alcanzar el objetivo esperado y se reconoce que esta estrategia depende del desarrollo real de la población (participación comunitaria) y la colaboración intersectorial. A partir de esta estrategia, surge el concepto de promoción de la salud, entendido como un proceso para capacitar a la población para que incremente y mejore su salud.
Funciones de la Salud Pública y Comunitaria
Funciones a desarrollar por los servicios de salud
a) Promoción de la salud (protección de la salud), mediante:
- Acciones sobre el medio ambiente (higiene alimentaria y saneamiento ambiental).
- Acciones sobre el individuo (educación sanitaria y medicina preventiva).
b) Restauración de la salud (asistencia sanitaria a los enfermos), a través de:
- Asistencia sanitaria (atención primaria y especializada).
c) Funciones generales: administración sanitaria, estadísticas de salud, demografía, epidemiología, programas de salud, planificación sanitaria, legislación sanitaria, docencia a profesionales e investigación científica.
Funciones de Salud Comunitaria
Las principales áreas de actuación de la salud comunitaria incluyen educación, políticas de urbanismo, vivienda, obras públicas, y acciones o políticas de distribución social de los recursos (justicia social).
La salud comunitaria debe entenderse como un avance respecto a la salud pública, donde la responsabilidad en materia de salud no recae únicamente en las administraciones públicas y los gobiernos, sino que también exige la responsabilidad y participación de la comunidad en la planificación, control y gestión de las acciones que cada estado lleve a cabo en materia de salud. Esta responsabilidad se ejerce mediante la participación democrática en la elección de dirigentes y la definición de políticas sanitarias.
A finales del siglo XX, la salud comunitaria adquirió gran relevancia en países como Gran Bretaña, Canadá y Estados Unidos. Es crucial para lograr el compromiso y la participación de la comunidad en la planificación y gestión de las acciones en salud, así como para informar y educar sanitariamente a la población.
Cuando la comunidad está adecuadamente informada, se incrementa la sensibilidad y el compromiso hacia la promoción de la salud, facilitando el alcance de los objetivos deseados. La Educación para la Salud debe capacitar a los ciudadanos para que, basándose en información veraz y científica, utilicen estas capacidades para un mejor control de los factores que influyen en la salud.
Salud Medioambiental
El ser humano es influenciado por el medio ambiente y, a su vez, tiene un gran impacto sobre él, a veces de manera perjudicial. Las relaciones de intercambio y equilibrio entre los seres vivos y el medio ambiente son complejas, y más aún en el caso del ser humano. Mientras que en la mayoría de los seres vivos los mecanismos de adaptación al medio son genéticos (selección natural), el ser humano puede dar respuestas inteligentes, modificando el medio para evitar influencias peligrosas. La degradación ambiental es un ejemplo de cómo esta capacidad puede ser más perjudicial que beneficiosa.
Concepto de ecología
El término “ecología” proviene del griego “oikos”, que significa casa o lugar donde se vive. Haeckel, un biólogo alemán del siglo XIX, fue el primero en introducir este término. La definió como “la ciencia que estudia las relaciones de los seres vivos entre sí y con el medio que los rodea”. La ecología humana es una rama de la biología que examina la dinámica de las interacciones entre el medio ambiente y el hombre, ya sea como individuo (autoecología), como comunidad (sinecología) o como poblaciones (demoecología).
Concepto de medio ambiente
Según la OMS, el medio ambiente es “el conjunto de influencias externas, físicas, químicas, biológicas y sociales que ejercen un efecto significativo y perceptible sobre la salud y el bienestar del individuo en la comunidad”. Actualmente, se destaca la creciente importancia de los factores psicosociales y socioculturales (drogadicción, violencia, delincuencia) junto con los de carácter físico-químico (clima, entorno rural o urbano, condiciones físicas del hogar y del trabajo) y biológico (alimentos, vectores).
Términos ecológicos
- Biotipo: Es el conjunto de componentes inertes (suelo, aire, agua) donde se desarrolla la vida de una comunidad biótica.
- Comunidad biótica o biocenosis: Es la agrupación de seres vivos, tanto animales como vegetales, que viven interrelacionados en un ambiente. El “medio natural” es el conjunto de un biotipo y una biocenosis.
- Biomasa: Es la masa total de componentes vivos (flora, fauna y microorganismos) de un sistema ecológico. Se mide en unidades de materia seca por unidad de superficie o volumen de biotipo (Tm/Ha, g/m³).
- Ecosistema: Es el conjunto de una comunidad de seres vivos, de la misma especie o de especies diferentes, que viven en relación entre sí y con el medio ambiente que les rodea.
- Hábitat: Es la posición relacional o funcional de una especie o población en un ecosistema.
- Nicho ecológico: Es el lugar o residencia típica que ocupa un organismo dentro de su comunidad y ecosistema.
- Población: Es un grupo de individuos de una misma especie que habitan en un área determinada (ej.: humanos, aves).
Concepto de contaminación
Según la OMS, la contaminación se refiere a “la presencia en el aire, agua o suelo de factores y sustancias en cantidad, concentración y durante un período de tiempo que pueden causar molestias, amenazar la vida o la salud de personas, animales o plantas, dañar bienes y dificultar el disfrute razonable de vidas y propiedades en las áreas afectadas”. Según su naturaleza, los contaminantes pueden ser:
- Físicos: radiaciones, ruidos, vibraciones.
- Químicos: plaguicidas, metales pesados, nitritos, monóxido de carbono.
- Biológicos: virus, bacterias, hongos.
- Psicosociales y socioculturales: delincuencia, drogadicción.


