Trastornos Mentales, Hospitalización de Pacientes con Trastornos Mentales y la Relación con el Técnico en Cuidados Auxiliares de Enfermería
El trabajo de los Técnicos en Cuidados Auxiliares de Enfermería (TCAE) en los servicios de salud mental requiere un conocimiento profundo de las patologías tratadas, para poder evaluar el tipo de pacientes que atenderán y adoptar la actitud adecuada hacia ellos. La función profesional del TCAE con pacientes psiquiátricos debe ser igual que con otros pacientes.
Trastornos por Ansiedad
El miedo y la ansiedad son experiencias universales que se sienten desde el nacimiento, y los métodos aprendidos para manejarlas forman la base de la personalidad. La ansiedad no se considera patológica por sí sola, sino cuando su duración e intensidad son excesivas. La ansiedad se clasifica como un trastorno neurótico cuando se caracteriza por cansancio mental, alteraciones de la personalidad, ansiedad intensa, pensamientos obsesivos y actos compulsivos que generan angustia y sufrimiento desproporcionados a la realidad de la situación.
Según Bernard Chauveau, la ansiedad y la angustia son independientes de cualquier objeto o situación real, describiéndose como un sentimiento de peligro indefinible y la expectativa de una amenaza inminente. En resumen, la ansiedad es “un miedo sin causa”, diferenciándose así del miedo.
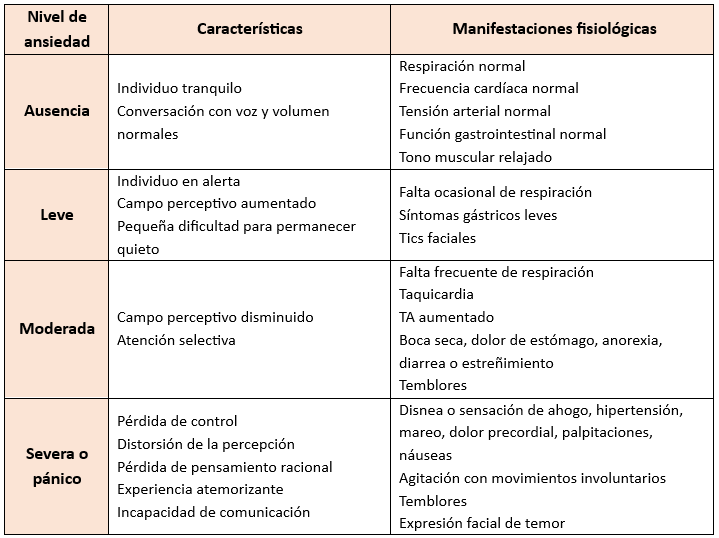
Existen varios tipos de ansiedad:
- Trastorno por ansiedad simple: No requiere tratamiento farmacológico, y la enfermera colabora en su resolución positiva.
- Trastorno por ansiedad generalizada: La alteración emocional es persistente con tendencia a la cronicidad, tratándose con terapias de apoyo y relajación.
- Trastorno de ataque de angustia: Crisis recurrentes de angustia que surgen espontáneamente. El paciente solo se siente seguro con un profesional a su lado.
- Trastornos fóbicos: Caracterizados por un temor irracional y persistente hacia un objeto específico, actividad o situación, lo que lleva a conductas de evitación:
- Agorafobia: Temor a los espacios abiertos.
- Fobia social: Miedo y evitación de situaciones donde la persona puede ser observada por otros.
- Fobia simple: Temor irracional a situaciones específicas, diferente de las dos fobias anteriores.
Trastornos de Angustia
Aunque los trastornos de angustia pueden comprometer seriamente las actitudes mentales del individuo, generalmente la percepción de la realidad se mantiene, aunque distorsionada, y el comportamiento y las actitudes sociales permanecen dentro de límites aceptables.
Hay una gradación en los estados de ánimo relacionados con la angustia:
- Inquietud: Equivale a un nerviosismo psicomotriz asociado a una sensación de inseguridad.
- Ansiedad: Predominan los componentes psíquicos, con un sentimiento de espera y malestar interior.
- Angustia: Predominan los componentes somáticos, con sensación de peligro, amenaza o incluso muerte inminente, y se presenta con opresión torácica.
La ansiedad es un fenómeno psíquico, mientras que la angustia implica además la presencia de alteraciones somáticas.
Estos trastornos no tienen una causa orgánica justificable, son de larga duración y no deben considerarse como una reacción pasajera al estrés, pudiendo requerir tratamiento.
Los síntomas varían desde una leve tensión crónica, con timidez, fatiga, aprensión e indecisión, hasta estados más intensos de inquietud e irritabilidad que pueden llevar a actos agresivos o desorientación. En casos extremos, las alteraciones emocionales abrumadoras se acompañan de reacciones físicas como temblores, tensión muscular permanente, taquicardia, disnea, hipertensión, respiración profunda y sudoración abundante. Entre los signos físicos se incluyen cambios en la coloración de la piel, náuseas, vómitos, diarrea, inquietud, inmovilidad, insomnio y variaciones del apetito, todos ellos sin una causa orgánica subyacente.
Estos síntomas de ansiedad pueden controlarse con medicamentos como tranquilizantes y ansiolíticos, pero el tratamiento preferido es la psicoterapia.
Crisis de Angustia
Las crisis de angustia se presentan de manera aguda y repentina, generalmente precedidas por un estado de ánimo bajo e inestabilidad emocional, y suelen ocurrir predominantemente durante la noche. El individuo siente una intensa sensación de muerte inminente o es presa del pánico. Suele saltar de la cama y caminar de un lado a otro, pálido y sudoroso.
Se queja de opresión en el pecho, dificultad para respirar, y presenta taquicardia con palpitaciones. También puede experimentar tos, dolor gastrointestinal, náuseas, vómitos, diarrea y sequedad de boca.
Además, pueden presentarse visión borrosa, zumbidos en los oídos y parestesias. La crisis generalmente cede en 15-20 minutos, pero el paciente suele temer que se repita.
En resumen, los síntomas durante la crisis incluyen: palpitaciones o taquicardia, dificultad para respirar, miedo a la muerte, mareos o sensación de inestabilidad, temblores o sacudidas musculares, sudoración, dolores, oleadas de frío o calor, náuseas, debilidad muscular, parestesias, miedo a perder la razón, inquietud psicomotora, despersonalización, sofocación, sequedad de boca y cefaleas.
Estados de Angustia
El paciente, de manera progresiva o como continuación de una crisis, puede alcanzar un nivel de angustia que, con variaciones en intensidad y síntomas, puede durar semanas, meses o permanecer de forma latente durante años.
Presenta irritabilidad, inquietud, insomnio con pesadillas, cansancio, fatiga y cambios de humor. Los temores y las fobias son frecuentes.
En cuanto a los síntomas físicos, se observan trastornos abdominales (diarrea, estreñimiento), alteraciones vasomotoras (sudoración, manos frías, sofocos), contracturas musculares, parestesias, cefaleas, alteraciones sexuales, entre otros.
En los estados de angustia crónica se añaden síntomas depresivos.
Tratamiento
El tratamiento incluye el uso de ansiolíticos, psicoterapia, terapias de orientación social para analizar y modificar las situaciones que pueden causar estrés y angustia, y medidas higiénico-dietéticas (evitar el consumo de alcohol, xantinas como café, té, chocolate, derivados de anfetaminas y alimentos excitantes). Además, se establecerá un plan de cuidados del paciente en cuanto a sueño y actividad sexual.
Intervenciones de Enfermería
a) Evaluar el nivel de ansiedad de la persona.
b) Proporcionar seguridad al paciente, permaneciendo a su lado, hablando tranquilamente, reduciendo el exceso de estímulos y alentando al paciente a expresar sus sentimientos y pensamientos.
c) Identificar las situaciones que le causan tensión.
d) Cuando la ansiedad disminuya, ayudar al paciente a tomar conciencia de ella; animarlo a recordar momentos de ansiedad y cómo los ha afrontado.
e) Utilizar métodos para reducir la ansiedad, con el objetivo de que el paciente logre: manejar la ansiedad, tomar decisiones, verbalizar sus sentimientos, identificar factores desencadenantes del estrés, aumentar su autoestima y seguridad ante episodios ansiosos.
Trastorno Fóbico
Según la definición de la OMS, las fobias se pueden describir como estados neuróticos caracterizados por un miedo anormalmente intenso hacia ciertos objetos o situaciones específicas que normalmente no causarían tal reacción. Si la ansiedad se extiende de una situación u objeto específico a una variedad de circunstancias, se acerca o se vuelve idéntica al estado de ansiedad y debe clasificarse como tal.
En otras palabras, las fobias son trastornos nerviosos que se manifiestan como un temor obsesivo, irracional e intenso ante un objeto específico, como un animal, una actividad, el encuentro con personas desconocidas, el alejamiento del hogar o una situación física, como las alturas o los espacios abiertos o cerrados.
Las manifestaciones típicas de una fobia incluyen desvanecimientos, fatiga, palpitaciones, sudoración, náuseas, temblores, ansiedad y pánico. Este temor, que es desproporcionado con respecto al objeto que lo provoca, suele estar relacionado con alguna experiencia previa dolorosa o desagradable que involucró el objeto o situación en cuestión, o puede ser el resultado del desplazamiento de un conflicto inconsciente hacia un objeto o situación externos con un significado simbólico.
La necesidad irracional y compulsiva de evitar el objeto o situación temidos interfiere con las actividades diarias habituales y, a menudo, causa alteraciones complejas en la vida cotidiana y en las relaciones interpersonales. La angustia del sujeto se desplaza hacia el exterior, constituyendo la fobia como un mecanismo de defensa. Aunque la persona suele reconocer lo irracional de su reacción, es incapaz de superar el miedo hasta que el conflicto reprimido se pone de manifiesto, generalmente mediante una psicoterapia prolongada.
El tratamiento también incluye técnicas conductistas para reducir la ansiedad resultante del miedo, alterando la respuesta del comportamiento y modificando algunas de las conductas fóbicas.
Clasificación de las Fobias
Las fobias se pueden clasificar de diversas maneras. Algunas de ellas son:
1. Fobias a estímulos externos o de situación: como la agorafobia (miedo a los espacios abiertos), claustrofobia (miedo a los espacios cerrados) y fobias de contacto (miedo a tocar ciertos objetos, animales, cosas, etc.).
2. Fobias de impulso: donde el objeto se percibe como peligroso porque puede ser utilizado durante un estado intenso de pánico, como una ventana abierta o un cuchillo.
3. Fobias funcionales: como la eritrofobia (miedo a enrojecer), nosofobia (miedo a las enfermedades) y dismorfofobia (miedo a las deformaciones).
Marks clasifica las fobias en dos categorías:
a) Fobias a estímulos externos: incluyen fobias a animales, síndrome agorafóbico, fobias sociales y otras fobias específicas.
b) Fobias a estímulos internos: incluyen nosofobias y fobias obsesivas.
Tratamiento
El tratamiento también incluye técnicas conductistas para reducir la ansiedad resultante del miedo, modificando la respuesta del comportamiento. En el tratamiento farmacológico, se utilizan tranquilizantes y antidepresivos.
Trastornos Obsesivo-Compulsivos
La Organización Mundial de la Salud (OMS) define estos trastornos como estados en los que el síntoma principal es una compulsión subjetiva que debe ser resistida. Esto puede incluir la necesidad de realizar alguna acción, mantenerse en una idea, recordar una experiencia o reflexionar sobre un tema abstracto. Los pensamientos intrusivos, palabras o ideas insistentes, y reflexiones son percibidos por el paciente como inapropiados o sin sentido. Aunque estas ideas obsesivas son reconocidas como extrañas a la personalidad del individuo, se originan dentro de sí mismo. Las acciones obsesivas pueden volverse rituales con el propósito de aliviar la ansiedad. Los intentos de rechazar los pensamientos no aceptados pueden llevar a una lucha interna más intensa y a una ansiedad extrema.
Estos trastornos se caracterizan por la incapacidad de resistir la intrusión de pensamientos o ideas persistentes, irracionales e incontrolables, o temores contrarios a la personalidad del individuo. Generalmente, aparecen después de la adolescencia y generan miedo, sentimientos de culpa y la anticipación de un castigo.
El tratamiento puede incluir psicoterapia para descubrir los temores subyacentes y ayudar al paciente a distinguir los peligros reales de los imaginados. Este trastorno también se conoce como psicastenia.
Obsesiones
Las obsesiones son contenidos o actividades mentales que se imponen al individuo a pesar de sus esfuerzos por evitarlas. Entre las obsesiones más comunes están las relacionadas con la limpieza, la suciedad, los impulsos sexuales o agresivos, la preocupación por la salud, el orden y la seguridad.
Las personas que sufren de obsesiones suelen reconocerlas, pero se sienten obligadas a realizar ciertos actos para reducir la ansiedad. Generalmente, estas personas tienden a evitar las relaciones sociales. Los mecanismos de defensa que utilizan incluyen la represión y el desplazamiento.
Las características de una obsesión incluyen su aparición sin relación con una situación específica y la consciencia del paciente de que su estado es anormal y desagradable.
Ritos Compulsivos
Son conductas destinadas a reducir la angustia asociada a la obsesión. Los pacientes obsesivo-compulsivos intentan mantener un orden constante, tienen tendencia a la duda, a las verificaciones y a ser excesivamente escrupulosos.
Estos actos son formales y precisos, y el enfermo siente un impulso para realizarlos, lo que disminuye la angustia asociada a la obsesión. Sin embargo, estos actos son inadaptados y afectan negativamente la vida social del individuo.
Las causas pueden incluir factores de aprendizaje dentro de la familia, una personalidad anancástica (preocupación crónica excesiva) y factores psíquicos de la personalidad como la rigidez y la disciplina.
Tratamiento
1. Farmacológico: Uso combinado de antidepresivos y neurolépticos.
2. Psicoterapéutico: Un proceso terapéutico largo que, en la mayoría de los casos, ofrece resultados decepcionantes.
Trastorno de Estrés Traumático
Este trastorno afecta a personas que han vivido experiencias traumáticas como guerras, violaciones, abusos, muertes de seres queridos, desastres naturales, entre otros. Estas experiencias se vivieron con un miedo intenso.
El cuadro clínico incluye flashbacks, en los que la persona revive los recuerdos del suceso traumático, acompañados de gran ansiedad, depresión y, con frecuencia, pesadillas. Es un cuadro complicado, ya que los mecanismos de defensa luchan contra la ansiedad provocada por estos recuerdos.
Trastorno de Ansiedad Generalizada
Este trastorno se caracteriza por una preocupación y ansiedad persistentes que el individuo no puede controlar. Suele ir acompañado de otros síntomas como inquietud, fatiga, dificultades para concentrarse, irritabilidad, tensión muscular y problemas para conciliar el sueño o sueño poco reparador. La preocupación constante de estos pacientes está relacionada con eventos cotidianos, pero es vista de manera poco realista por ellos.
Entre los síntomas físicos que pueden manifestarse se encuentran: temblores, dolores musculares, estados depresivos, reacciones de sobresalto desproporcionadas y tensión tanto motora como psíquica. Este trastorno tiende a ser crónico, aunque generalmente no es muy incapacitante. Es más común en mujeres, pero también afecta a un porcentaje significativo de hombres.
Valoración del TCAE
La valoración debe incluir todas las respuestas del paciente, tanto de adaptación como de inadaptación, siguiendo los patrones funcionales de salud:
- Percepción de la salud/mantenimiento de la salud: preocupación excesiva por la salud, seguimiento de la medicación, miedo a volverse loco, trastornos somáticos y numerosas visitas a los servicios sanitarios por crisis de ansiedad.
- Nutrición: preocupación por los hábitos alimentarios para calmar la ansiedad (puede aparecer anorexia o bulimia), ganancia o pérdida de peso.
- Eliminación: síntomas gastrointestinales como consecuencia de la ansiedad, alteraciones en la eliminación intestinal (diarrea, estreñimiento, dolor, flatulencias, náuseas) y poliuria.
- Sueño: insomnio, fatiga después de dormir, uso de hipnóticos o ansiolíticos para conciliar el sueño.
- Actividad/ejercicio: preocupación por sentirse fácilmente fatigado, dificultad para realizar tareas diarias, limitaciones en la actividad y dificultad para disfrutar de actividades de ocio.
- Percepción: disminución de la concentración, preocupación por la incapacidad de pensar con claridad y alteración de las percepciones.
- Sexualidad/reproducción: relaciones sexuales insatisfactorias y dificultad para mantenerlas, no hay conductas promiscuas, sino todo lo contrario.
- Autoimagen/autoconcepto: percepción de estar muy ansioso, preocupación por la imagen corporal y por ser dependiente.
- Adaptación al estrés: inquietud y nerviosismo, tics, preocupación por sentir alguna reacción de alarma e incapacidad para reducir la ansiedad.
Intervenciones del Técnico en Cuidados Auxiliares de Enfermería
Una vez realizada la valoración siguiendo los patrones funcionales de salud y detectando aquellos que están alterados, se procederá a realizar los cuidados de enfermería:
Cuidados
- Valorar el nivel de ansiedad del paciente.La regulación nerviosa de las manifestaciones emocionales está relacionada con una serie de centros conectados, lo que hace muy complejo el estudio fisiológico.La neurosis es un trastorno emocional que se diferencia de la psicosis en que el paciente afectado reconoce su estado, mientras que los pacientes psicóticos no son conscientes de su condición debido a la alteración en su integración mental. La OMS define la neurosis como trastornos mentales sin base orgánica demostrable, en los que el paciente tiene un considerable grado de introspección y mantiene intacto el sentido de la realidad, por lo que no confunde sus experiencias subjetivas y fantasías mórbidas con la realidad externa. Aunque su conducta puede estar seriamente afectada, su personalidad no está desorganizada.La depresión es un trastorno emocional que provoca sentimientos de tristeza constante y pérdida de interés en actividades. También conocida como “trastorno depresivo mayor” o “depresión clínica”, afecta los sentimientos, pensamientos y comportamientos de una persona, causando una variedad de problemas físicos y emocionales. Puede dificultar la realización de actividades cotidianas y hacer que la persona sienta que no vale la pena vivir.Área sensorial somática primaria (percepción de sensaciones corporales) Área motora primaria
- Proporcionar seguridad, permaneciendo junto al paciente y no exigirle que tome decisiones.Hablar tranquilamente y reducir los estímulos externos.
- Identificar las situaciones que aumenten la tensión y ayudarle a tomar conciencia de su ansiedad.
- Enseñar métodos para reducir la ansiedad, como la relajación y técnicas de reducción del estrés.
Trastornos Afectivos: La Depresión
Generalidades
El término “afecto” se refiere al tono emocional de una persona, que da color a su vida psíquica. Normalmente, este tono emocional varía entre la euforia y la tristeza sin interferir en la vida cotidiana. Sin embargo, cuando estos estados de ánimo afectan el comportamiento habitual, se habla de trastornos afectivos.
Las emociones son manifestaciones afectivas de la mente que se expresan como cambios en el organismo. Estos estados emocionales pueden ir acompañados de temblores, tensión muscular, sequedad de boca, lagrimeo, taquicardia, palidez debido a vasoconstricción periférica, entre otros síntomas. La regulación nerviosa de estas manifestaciones emocionales es compleja debido a una serie de centros interconectados, lo que complica su estudio fisiológico.
La neurosis es un trastorno emocional que se distingue de la psicosis porque el paciente reconoce su estado, mientras que en la psicosis, el paciente no es consciente de su condición debido a una alteración en su integración mental. La OMS (Organización Mundial de la Salud) define la neurosis como trastornos mentales sin una base orgánica demostrable. Los pacientes pueden tener una considerable introspección y mantienen intacto su sentido de la realidad, por lo que no confunden sus experiencias subjetivas y fantasías mórbidas con la realidad externa. Aunque la conducta puede verse seriamente afectada, la personalidad no se desorganiza.
La depresión es un trastorno emocional que causa sentimientos de tristeza constante y una pérdida de interés en diversas actividades. También conocida como “trastorno depresivo mayor” o “depresión clínica,” afecta los sentimientos, pensamientos y comportamientos de una persona, y puede causar una variedad de problemas físicos y emocionales. Puede dificultar la realización de actividades cotidianas y, en ocasiones, hacer que la persona sienta que no vale la pena vivir.
La depresión no es simplemente una tristeza pasajera, no es una señal de debilidad y no se puede superar fácilmente de la noche a la mañana. A menudo, la depresión requiere tratamiento a largo plazo.
En 2018, casi 3.000.000 de españoles sufrieron depresión, una enfermedad cuya prevalencia está aumentando en todo el mundo. En España, la depresión afecta al 6,68 % de la población, según datos de la OMS. Se ha convertido en la principal causa de enfermedad mental en España y, según la OMS, es la primera causa de discapacidad a nivel mundial.
Episodios Afectivos
Episodio Depresivo Mayor
Un episodio depresivo mayor es un trastorno afectivo caracterizado por un estado de ánimo disfórico persistente, acompañado de síntomas como ansiedad, irritabilidad, miedo, problemas de sueño y apetito, disminución de la energía, sentimientos de culpa, dificultad para concentrarse, y pensamientos de muerte o suicidio.
El tratamiento de este trastorno incluye el uso de antidepresivos y terapia electroconvulsiva, además de psicoterapia a largo plazo. En los casos más graves, es crucial prestar atención a la nutrición, el mantenimiento de la higiene y la protección frente a posibles lesiones.
Se define como un trastorno mental, generalmente recurrente, que se manifiesta con una alteración del estado de ánimo de tipo depresivo, a menudo acompañado de ansiedad y otros síntomas psíquicos como inhibición, excitación y cambios en el comportamiento, así como diversos síntomas somáticos.
Etiología
Este trastorno puede desarrollarse sobre una personalidad predispuesta, influenciada en mayor o menor grado por una serie de factores, que pueden ser genéticos, somáticos, psíquicos y socioculturales.
Clínica
Las depresiones endógenas, también conocidas como depresiones mayores, involutivas o melancólicas, son más comunes a partir de los 40-50 años, aunque pueden aparecer a cualquier edad.
Según el Comité Español para la Prevención y Tratamiento de las Depresiones, la sintomatología se agrupa en:
1. Alteraciones emocionales: El estado de ánimo depresivo y la tristeza patológica están presentes. La ansiedad también es común y se experimenta como un miedo intenso sin causa aparente, dejando al individuo en una constante espera de un desastre inminente.
2. Alteraciones del pensamiento: El pensamiento del paciente depresivo se caracteriza por una tonalidad negativa, pesimista y desagradable. La autoestima del paciente está muy baja y no se valora a sí mismo. La idea de la muerte y el suicidio están presentes, representando un riesgo significativo. El curso del pensamiento es lento, con dificultad en la ideación, inhibición del pensamiento, dudas y monotonía de ideas. En resumen, se presenta un perfil depresivo con desesperanza, baja autoestima, irritabilidad o ira, tristeza intensa, confusión, regresión, pesimismo sobre el futuro, incapacidad para concentrarse, pérdida de memoria y quejas sobre trastornos de memoria.
3. Alteraciones somáticas: Se presentan diferentes alteraciones a varios niveles, como problemas de sueño, apetito, sexuales y menstruales, digestivos (estreñimiento, sequedad de boca, dispepsia y dolores abdominales).
4. Alteraciones de los ritmos vitales: La depresión afecta principalmente las regulaciones vegetativas de carácter rítmico. El paciente generalmente se siente mejor al anochecer que por la mañana o madrugada. El ritmo menstrual femenino puede verse alterado, llegando incluso a cesar (amenorrea).
5. Alteraciones de la conducta: El paciente puede mostrarse distraído, con disminución de la atención y concentración, fatiga y astenia. También se observa una disminución de la libido y una conducta autoagresiva que puede llevar al suicidio.
¿Sabías que…?
El índice más alto de suicidios por depresión no se produce cuando la depresión es más profunda, sino cuando el paciente comienza a recuperarse. En esta fase, su estado mental aún inclina hacia la autodestrucción, pero ya cuenta con más energía para llevar a cabo las ideas suicidas.
Tratamiento
Farmacológico
El tratamiento farmacológico incluye antidepresivos tricíclicos y los inhibidores de la monoaminooxidasa (IMAO), aunque también pueden utilizarse antipsicóticos u otros medicamentos. Es fundamental que el personal encargado de administrar estos fármacos conozca bien su uso y sus efectos secundarios. Como estos medicamentos suelen tardar entre 2 y 6 semanas en hacer efecto, el paciente necesita mucho apoyo para seguir el tratamiento correctamente. Estos fármacos pueden tener efectos secundarios peligrosos, por lo que el paciente debe ser dado de alta con la dosis mínima efectiva y con una cantidad muy limitada del fármaco en reserva.
Psicoterapéutico
En un entorno hospitalario, se dispone de psicoterapia tanto individual como grupal. También puede ser necesaria la terapia familiar o de pareja. El tratamiento se centra en la aceptación y protección del individuo, ayudándole a recuperar la esperanza, encontrar nuevas formas de vida y planificar su futuro.
Tratamiento electroconvulsivo
Este tratamiento se utiliza cuando el paciente está deprimido y presenta síntomas o comportamientos psicóticos, insomnio grave, pérdida de peso y deterioro de la salud física, o cuando existen problemas médicos que se tratan mejor con terapia electroconvulsiva que con medicamentos.
Episodio Maníaco
Un episodio maníaco se caracteriza por un estado de ánimo anormalmente elevado, expansivo o irritable que dura al menos una semana. Esta alteración del estado de ánimo se acompaña de al menos tres de los siguientes síntomas: aumento de la autoestima o grandiosidad, disminución de la necesidad de dormir, verborrea, fuga de ideas, distracción y agitación psicomotora. Estas alteraciones provocan un deterioro social, laboral o requieren hospitalización.
Episodio Mixto
En un episodio mixto se presentan episodios tanto maníacos como depresivos que duran al menos una semana. Los síntomas incluyen cambios en el apetito, insomnio, agitación, síntomas psicóticos e ideas suicidas.
Trastornos Depresivos
Trastorno Depresivo Mayor
Este trastorno se caracteriza por uno o más episodios depresivos mayores, sin episodios maníacos, mixtos o hipomaníacos. Puede presentarse como un único episodio o de manera recurrente, siendo más frecuente en mujeres.
Trastorno Distímico
El trastorno distímico se caracteriza por un estado de ánimo crónicamente depresivo durante al menos dos meses, la mayor parte del día. Los síntomas incluyen insomnio o hipersomnia, fatiga, dificultades para concentrarse, angustia y cambios en el apetito.
Trastornos Bipolares
Según la OMS, los trastornos bipolares son una psicosis afectiva que puede manifestarse de forma depresiva, maníaca o ambas sucesivamente, con periodos de normalidad. También se les conoce como psicosis afectiva bipolar, psicosis fasotímica y ciclotimia.
En cualquier momento, esta enfermedad puede presentar una fase u otra, o elementos de ambas de forma simultánea. Las características de la fase maníaca incluyen expresividad emocional excesiva, excitación, euforia, hiperactividad con manifestaciones de júbilo, comportamiento alborotado, logorrea, fuga de ideas, distracción, y a veces, comportamiento violento, agresivo o autodestructivo. También se observa dificultad para concentrarse, insomnio y aparente energía desbordante, acompañados de delirios de grandeza.
En la fase de depresión, hay una marcada apatía e hipoactividad, junto con sentimientos de profunda tristeza, soledad, culpa y baja autoestima. Las causas son variadas y complejas, incluyendo factores biológicos, psicológicos, interpersonales y sociales.
El tratamiento incluye antidepresivos, neurolépticos y ansiolíticos; para personas con riesgo inmediato y grave de suicidio, se recomienda la terapia electroconvulsiva seguida de psicoterapia a largo plazo. Durante las fases de depresión, es necesaria una observación continua del paciente, especialmente cuando empieza a recuperarse, ya que en ese momento el riesgo de suicidio aumenta.
¿Sabías que…?
La depresión es uno de los principales problemas de salud hoy en día debido a su alta prevalencia, incidencia y consecuencias. Entre el 8% y el 15% de las personas sufrirán depresión a lo largo de su vida. Actualmente, es una de las tres principales causas de discapacidad en el mundo, y según estimaciones de la OMS, en 2030 se convertirá en la primera causa.
Etiología
Existen varias teorías sobre las causas de estos trastornos:
- Herencia: Se considera que tienen un marcado carácter hereditario.
- Factores tóxicos: El uso de sustancias como alcohol, hachís, cocaína y anfetaminas.
- Factores hormonales: Problemas relacionados con la tiroides, la hipófisis y las gónadas.
- Factores psicológicos: Impactos emocionales severos.
Evolución
- Monofásica: Se repite siempre el mismo tipo de fase con periodos intermedios. Es más común que se repitan las fases depresivas en lugar de las maníacas.
- Bifásica: Alternan las fases maníacas y depresivas con periodos de normalidad intercalados. La duración de cada fase puede variar.
Tratamiento
Dependiendo de la fase de la enfermedad, se administran diferentes fármacos:
- Antidepresivos y neurolépticos para las fases depresivas.
- Sales de litio durante los episodios maníacos y, principalmente, como medida preventiva una vez superada la crisis.
Actuaciones del Técnico en Cuidados Auxiliares de Enfermería
Para pacientes depresivos:
1. Revisar antecedentes farmacológicos: Algunos medicamentos, como tranquilizantes, hipotensores, betabloqueantes y procainamida, pueden precipitar la depresión.
2. Identificar características de la depresión en ancianos: Insomnio, desesperanza, letargo, anorexia, pérdida de interés y síntomas somáticos son comunes.
3. Evitar el aislamiento: El aislamiento y la inmovilización pueden desencadenar crisis. Mostrar interés por la salud del paciente y hablar con él, aunque no responda.
4. Reconocer quejas somáticas: Los pacientes deprimidos suelen presentar quejas de tipo somático.
5. Identificar el insomnio de segunda hora: Los pacientes se despiertan muy temprano y no pueden volver a dormir.
6. Ritmo diario del estado anímico: En la depresión endógena, el paciente se siente peor por la mañana y mejora por la tarde, mientras que en la depresión neurótica o reactiva, el paciente tiende a sentirse peor por la noche.
7. Garantizar una dieta equilibrada.
8. Fomentar el autocuidado: Estimular al paciente a encargarse de su autocuidado y suplirlo solo en casos de extrema necesidad. Mantener una actitud positiva.
9. Organizar programas grupales y terapia ocupacional.
10. Proporcionar un ambiente seguro: Asegurar la integridad del paciente.
Para episodios maníacos:
1. Orientar al paciente hacia la realidad.
2. Colaborar en las actividades diarias.
3. Regular el nivel de actividad.
4. Gestionar la agresividad: Facilitar la verbalización de sentimientos y mantener una actitud neutral.
5. Alentar y elogiar las conductas aceptables.
6. Enseñar al paciente a identificar factores estresantes: Reconocer, tratar y prevenir los síntomas.
Conducta Psicótica
La conducta psicótica es el resultado de un grave trastorno de la personalidad que conlleva un deterioro de la función del ego, especialmente en la percepción de la realidad. Los síntomas y signos incluyen:
Psicosis Funcional (Esquizofrenia)
- Conducta extraña: Comportamiento inusual o excéntrico.
- Delirios: Creencias falsas que no corresponden a la realidad.
- Trastornos de la iniciativa propia: Dificultad para iniciar actividades.
- Trastornos del apetito y apatía.
- Neologismos: Creación de palabras nuevas, típicas en personas psicóticas y esquizofrénicas.
- Agresión: Comportamiento violento hacia uno mismo o hacia otros.
- Alucinaciones: Percepciones falsas sin estímulos externos.
- Pensamiento desorganizado e ilógico.
- Estados confusionales y dificultad para la comunicación verbal.
- Aumento de la ansiedad y agitación.
- Baja autoestima y alteración de los límites del ego: Incapacidad para diferenciar entre uno mismo y el entorno.
- Malas relaciones interpersonales y conducta escapista.
- Respuestas emocionales inapropiadas.
- Conflictos sexuales y conducta regresiva.
Psicosis Orgánica
- Alteración de la concentración, delirios y desorientación.
- Agresividad, hostilidad y miedo.
- Falta de atención a la higiene personal y acicalamiento.
- Alteración del ciclo del sueño y trastornos alimentarios.
- Expresión física de pensamientos o miedos más que verbal.
- Conciencia confusa, apatía e indiferencia.
- Habla incoherente y trastornos de la percepción.
- Interrogaciones repetitivas y bajo control del impulso.
Esquizofrenia
La esquizofrenia es un trastorno muy común, tanto en su presentación, que abarca una amplia gama de síntomas, como en su frecuencia. Se estima que en los EE. UU., entre el 1 y el 2% de la población la padece en alguna de sus formas. A nivel mundial, afecta entre el 0,2 y el 1% de la población.
Este trastorno fue descrito por primera vez en el siglo XIX por Kraepelin como un tipo de demencia precoz. En 1911, Bleuler desarrolló una clasificación basada en el pensamiento ilógico, el autismo, el aislamiento y la ambivalencia, que, en diferentes combinaciones, forman la base de los distintos tipos de esquizofrenia.
La OMS definió la esquizofrenia en 1958 como un grupo de psicosis que presentan una deformación fundamental de la personalidad, una distorsión característica del pensamiento, una sensación de ser dominado por fuerzas extrañas, delirios que pueden ser extravagantes, percepción perturbada, anormalidades en el aspecto y comportamiento que no se ajustan a la situación real y autismo. Sin embargo, generalmente se mantiene una conciencia clara y una capacidad intelectual intacta.
Es una psicosis de inicio precoz y curso crónico, caracterizada por una gran distorsión de la realidad, trastornos del lenguaje y la comunicación, aislamiento social, desorganización y fragmentación del pensamiento, percepción y reacciones emocionales.
Frecuentemente, también hay apatía y confusión, delirios y alucinaciones, formas de lenguaje peculiares con evasividad, incongruencias y ecolalia, conducta extraña y labilidad emocional. Este trastorno puede variar desde ser leve hasta requerir hospitalización prolongada. Aunque no se conoce su etiología exacta, se invocan factores genéticos, bioquímicos, psicológicos, interpersonales y socioculturales.
Tratamiento
El tratamiento incluye la administración de tranquilizantes, antidepresivos y ansiolíticos. La terapia ambiental y la psicoterapia de grupo pueden ser muy útiles para proporcionar un entorno adecuado en el cual el paciente pueda reconectarse con la realidad, mejorar su capacidad de comunicación y aprender a manejar el estrés.
Etiología
Existen diversas teorías sobre la causa de la esquizofrenia:
Teorías Biológicas
- Hiperactividad de circuitos dopaminérgicos.
- Afectación de áreas específicas del cerebro: como el sistema límbico, los ganglios basales y la corteza frontal.
- Otras teorías: incluyen intoxicaciones, deficiencias de vitaminas, factores inmunológicos y virus.
Teorías Genéticas
- El componente genético es más evidente en las formas graves de la enfermedad.
- Los hermanos de personas con esquizofrenia tienen un riesgo de padecerla de entre un 5% y un 10%.
- Los hijos de padres esquizofrénicos tienen un riesgo de entre un 10% y un 15%.
Teorías Psicosociales
- La incidencia de la esquizofrenia puede variar según la clase social.
Teorías Psicoanalíticas
- Freud creía que la predisposición hereditaria combinada con el estrés acumulado podría favorecer la aparición de la esquizofrenia.
Clínica
La esquizofrenia es más común en adolescentes y adultos jóvenes, rara vez aparece antes de los 15 años y es inusual después de los 45-50 años. La morbilidad es más alta entre los 15 y los 35 años.
El inicio puede ser gradual, siguiendo a una crisis adolescente, o agudo, manifestándose con ánimo excitado, maniforme, depresivo o angustioso. También puede presentarse con un síndrome confusional-estuporoso o delirante-alucinatorio.
Si el episodio tiene un inicio gradual, el paciente puede experimentar cambios en su comportamiento que pueden pasar desapercibidos:
- Aislamiento social.
- Disminución del rendimiento.
- Lenguaje empobrecido.
- Tendencias interpretativas.
- Risas sin motivo.
- Alteraciones sensoperceptivas.
- Apatía.
- Mala higiene personal.
- Dificultades en la comunicación debido a un vocabulario limitado.
- Cambios en los hábitos alimentarios.
- Manifestaciones de inquietud.
Cuando la enfermedad comienza, los síntomas se pueden clasificar en primarios (según Kurt Schneider) y secundarios.
Síntomas Primarios
- Percepción delirante.
- Alucinaciones auditivas.
- Robo de pensamiento.
- Vivencias de influencia.
- Sensación de falta de control sobre la actividad psíquica.
- Sensación catastrófica.
Síntomas Secundarios
- Alteraciones delirantes.
- Trastornos del pensamiento.
- Trastornos del lenguaje.
- Trastornos afectivos.
- Catatonia.
- Autismo.
A continuación, se detallan los síntomas más característicos de esta psicosis.
Las percepciones que experimentan estos pacientes son vividas como experiencias sensoriales sin estímulos externos, afectando a todos los sentidos, aunque las alucinaciones auditivas y visuales son las más comunes.
- Alucinaciones auditivas: El paciente escucha ruidos o voces que lo insultan, le dan órdenes, lo humillan, etc. Es común que el paciente dialogue con estas voces.
- Alucinaciones visuales: El paciente ve imágenes que pueden ser aterradoras, como espíritus o animales.
- Alucinaciones olfativas y gustativas: El paciente percibe olores y sabores extraños, pudiendo llegar a pensar que están tratando de envenenarlo.
- Alucinaciones táctiles: El paciente siente que lo tocan o golpean.
- Alucinaciones cenestésicas o somáticas: El paciente percibe alteraciones en sus órganos internos, creyendo que le introducen chips en el cerebro o le quitan algún órgano.
- Alucinaciones kinésicas o cinestésicas: Estas alucinaciones están relacionadas con el movimiento del propio cuerpo.
Las alucinaciones absorben totalmente la atención del paciente, aislándolo del entorno y provocando reacciones que van desde la risa hasta el llanto o el terror. También pueden generar sentimientos de extrañeza hacia sí mismo (despersonalización) y hacia el entorno (desrealización).
Alteraciones del pensamiento e ideas delirantes
Las ideas delirantes son creencias falsas y fijas que no tienen ninguna base en la realidad y suelen acompañarse de alucinaciones.
- Delirios de interpretación: Muy frecuentes, incluyen delirios de persecución, donde el paciente cree ser víctima de complots policiales, políticos o religiosos. Estos pacientes creen ser controlados, se muestran desconfiados y evitan las relaciones con los demás. Otro tipo de delirio es el megalomaníaco o de grandeza, donde el paciente se considera muy importante.
- Delirios pasionales, celotípicos o erotomaníacos: El paciente tiene la convicción absoluta de ser engañado por su pareja o de ser amado por una persona famosa.
Otras alteraciones del pensamiento
- Bradipsiquia: Lentitud o inhibición del pensamiento, que puede llegar hasta el bloqueo.
- Taquipsiquia: Aceleración del pensamiento, observándose una fuga de ideas donde el paciente cambia rápidamente de un tema a otro.
- Pensamiento incoherente: El pensamiento desordenado se refleja en un lenguaje igualmente desordenado.
Alteraciones del lenguaje
- Lenguaje incoherente con neologismos.
- Mutismo: Debido a la bradipsiquia.
- Verborrea: Aceleración del lenguaje debido a la taquipsiquia.
- Bradifemia: Enlentecimiento del lenguaje.
- Disartria: Dificultad para articular palabras.
- Ecolalia: Repetición de palabras pronunciadas por el interlocutor.
Alteraciones de la afectividad
Se caracteriza por una ausencia o disminución de la afectividad. El paciente se siente vacío e indiferente hacia quienes lo rodean, es incapaz de expresar sus emociones y suele presentar una expresión facial rígida. A veces muestra afectividad inapropiada y risas sin motivo.
¿Sabías que…?
La esquizofrenia afecta a más de 21 millones de personas en todo el mundo, aunque no es tan común como otros trastornos mentales. Es más frecuente en hombres (12 millones) que en mujeres (9 millones), y los hombres suelen desarrollarla a una edad más temprana.
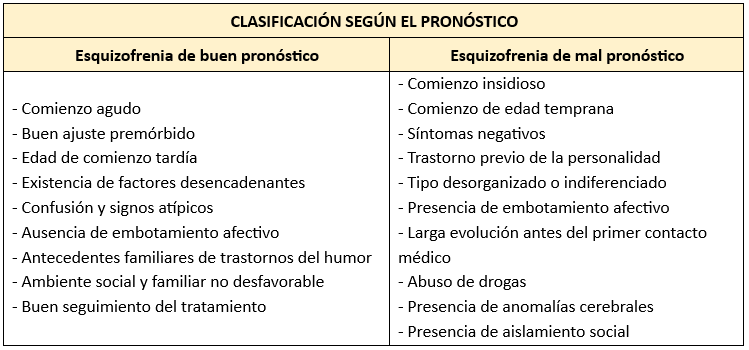
Clasificación
La OMS, en su Clasificación Internacional de Enfermedades (CIE-10), describe varios tipos de esquizofrenia, incluyendo la hebefrénica, catatónica, paranoide, indiferenciada, simple, residual y esquizofrenia sin especificación.
Esquizofrenia Catatónica
Se caracteriza por períodos alternantes de apatía extrema y excitación intensa. Durante la fase de apatía, el paciente presenta estupor, rigidez muscular, bloqueo afectivo, catalepsia y flexibilidad cérea. En la fase de excitación, el paciente muestra una actividad impulsiva y sin propósito, que puede variar desde una ligera agitación hasta una violencia extrema. Cada fase puede durar días, horas o semanas, y el cambio de una fase a otra suele ser abrupto. El tratamiento incluye la administración de tranquilizantes, antidepresivos, ansiolíticos y psicoterapia a largo plazo.
Esquizofrenia Desorganizada
Esta forma de esquizofrenia, que suele comenzar en la pubertad, se caracteriza por una desintegración de la personalidad más severa que en otras formas de esquizofrenia. El paciente puede hacer gestos faciales extraños, hablarse a sí mismo, mostrar un comportamiento peculiar y obsceno, sufrir desconexión social y experimentar alucinaciones y delirios fantásticos, a menudo de naturaleza sexual, religiosa, persecutoria o hipocondríaca.
Esquizofrenia Paranoide
Se caracteriza por una preocupación constante con alucinaciones auditivas y delirios ilógicos, absurdos y variables, generalmente de persecución, grandeza o celos. Los síntomas incluyen ansiedad extrema, desconfianza exagerada, agresividad y violencia. No se observan lenguaje desorganizado, comportamiento catatónico ni afectividad inapropiada. Esta forma es más común en la edad media y la terapia actual suele ser poco efectiva.
Esquizofrenia Indiferenciada
Presenta síntomas que no pueden clasificarse en ninguna de las otras formas de esquizofrenia. Hay una mezcla de síntomas como ideas delirantes, alucinaciones, incoherencia y comportamiento desorganizado.
Esquizofrenia Residual
Se caracteriza por la presencia continua de síntomas esquizofrénicos en ausencia de síntomas activos. El paciente muestra trastornos afectivos, pensamientos extraños y patrones de comportamiento que persisten después de al menos un episodio esquizofrénico.
Tratamiento
- Electroshock
- Farmacológico: Uso de neurolépticos.
- Psicoterapia: Incluye terapia individual, de grupo, familiar y comunitaria.


