2. Atención Especializada:
- Realizarse en hospitales y centros especializados que dependen de los recursos de la misma Área de Salud.
- Ofrecer servicios para problemas de mayor complejidad y desarrollar funciones específicas propias de los hospitales.
Organización:
- Las Áreas de Salud cuentan con un órgano de dirección propio en el que participan corporaciones locales, garantizando su representación con al menos el 40% de los miembros.
- Se delimitan considerando factores como geografía, demografía, economía, cultura y acceso a comunicaciones, con la intención de asegurar que se cumplan los objetivos del sistema sanitario.
- Como regla general, las Áreas de Salud atienden a una población entre 200.000 y 250.000 habitantes, aunque puede haber excepciones dependiendo de las características específicas del territorio, como en Baleares, Canarias, Ceuta y Melilla.
Zona Básica de Salud (ZBS)
La Zona Básica de Salud es una subdivisión dentro del Área de Salud diseñada para maximizar la eficacia y operatividad del sistema sanitario en el nivel primario. Es el marco territorial donde se presta Atención Primaria de Salud de forma continuada, integral y accesible para la población.
Características:
- Se constituye por territorios municipales completos, agrupaciones de localidades o barrios, y siempre asegura que la atención esté disponible en todas las áreas de la ZBS.
- Cuando incluye varios municipios, uno de ellos se designa como cabecera, donde se ubica el Centro de Salud principal. Este debe estar a una distancia razonable (menos de 30 minutos) del resto de los municipios utilizando medios habituales de transporte.
- La atención sanitaria en otros municipios de la ZBS se asegura mediante consultorios locales.
Funciones:
- Coordina los servicios sanitarios afines dentro de su territorio.
- Se convierte en el eje de las actividades de los Centros de Salud, que son los puntos integrales para la prestación de Atención Primaria en la zona.
Coordinación y Niveles Asistenciales
La atención sanitaria se organiza en dos niveles principales:
1. Atención Primaria: Es el primer punto de contacto de la población con el sistema sanitario, caracterizado por la atención integral y accesible en cada ZBS.
2. Atención Especializada: Ofrece servicios más complejos y funciona en coordinación con la Atención Primaria para garantizar una atención continua y eficiente.
La Atención Primaria en cada Zona Básica se presta mediante:
- Equipos de Atención Primaria compuestos por profesionales de salud que trabajan en los Centros de Salud y consultorios.
- Servicios programados o urgentes, en régimen ambulatorio o domiciliario, para garantizar la accesibilidad de la población a los servicios sanitarios.
Delimitación territorial de la Zona Básica de Salud
La delimitación de cada Zona Básica de Salud (ZBS) se realiza teniendo en cuenta factores demográficos, geográficos y sociales, conforme a los siguientes criterios:
1. Población general: Por norma, cada ZBS abarca entre 5.000 y 25.000 habitantes.
2. Excepciones por densidad demográfica: Si las circunstancias lo requieren, una ZBS puede cubrir a más de 25.000 habitantes.
3. Casos de menor densidad: En situaciones de dispersión geográfica u otras particularidades, se pueden delimitar ZBS con menos de 5.000 habitantes.
En la definición territorial, se consideran factores como:
- Las distancias entre los puntos más alejados de la zona y los servicios sanitarios, teniendo en cuenta el tiempo normal de desplazamiento con medios habituales.
- El grado de concentración o dispersión de la población.
- Las características epidemiológicas específicas.
- Los recursos e instalaciones sanitarias disponibles en la zona.
Equipo de Atención Primaria (EAP)
Concepto
El Equipo de Atención Primaria es el grupo de profesionales sanitarios y no sanitarios que desarrolla su actividad en la Zona Básica de Salud. Su función principal es prestar servicios en los Centros de Salud y sus dependencias asociadas, siendo el primer contacto de los usuarios con el sistema sanitario público. Este equipo actúa como enlace entre la población y los servicios de atención especializada, asegurando la continuidad de la atención.
Composición del equipo
El EAP está formado por:
- Personal médico: Médicos de familia, pediatras y puericultores asignados a la zona.
- Personal de enfermería: Diplomados en enfermería y auxiliares de clínica.
- Farmacéuticos y veterinarios: Titulares de la zona, que colaboran con el equipo según criterios establecidos.
- Trabajadores sociales: Encargados de coordinar aspectos sociales vinculados a la atención sanitaria.
- Personal de apoyo: Administrativos, recepcionistas, personal de mantenimiento y otros profesionales que contribuyen al correcto funcionamiento del centro.
A medida que se implementen y desarrollen los equipos, podrán integrarse nuevos profesionales según las necesidades y los recursos disponibles.
Funciones del EAP
Los Equipos de Atención Primaria tienen como principales funciones:
1. Prestación de asistencia sanitaria: Tanto en centros de salud como a domicilio y en urgencias, siempre en coordinación con los niveles especializados.
2. Promoción de la salud y prevención: Desarrollar actividades que fomenten estilos de vida saludables y prevengan enfermedades.
3. Educación sanitaria: Sensibilizar a la población sobre hábitos saludables y manejo de su salud.
4. Diagnóstico de salud comunitaria: Evaluar las condiciones de salud de la zona.
5. Formación: Participar en programas educativos para personal sanitario en formación y realizar estudios clínicos y epidemiológicos.
6. Programas específicos: Colaborar en iniciativas relacionadas con salud mental, laboral y ambiental.
7. Evaluación: Analizar las actividades realizadas y sus resultados para mejorar la calidad de los servicios.
El trabajo en equipo exige que todos los integrantes participen activamente en la planificación, ejecución y evaluación de las actividades. Cada miembro tiene un papel coordinado para garantizar que las tareas encomendadas se lleven a cabo de manera eficiente y en beneficio de la población.
Directrices de Actuación del Equipo de Atención Primaria
El Equipo de Atención Primaria (EAP) organiza sus actividades siguiendo estas directrices principales:
1. Atención continuada e integral:
- Promover métodos preventivos basados en investigaciones epidemiológicas.
- Diagnosticar y tratar enfermedades de forma temprana.
- Proporcionar asistencia curativa y rehabilitadora en procesos que no requieren hospitalización, incluyendo seguimiento domiciliario tras alta hospitalaria.
- Aplicar métodos diagnósticos y terapéuticos para evitar ingresos innecesarios.
- Realizar vigilancia sanitaria en el entorno.
- Usar sistemáticamente la historia clínica-social de cada paciente.
2. Trabajo en equipo:
- Establecer objetivos comunes y fomentar la colaboración entre los miembros del EAP.
3. Planificación y evaluación:
- Diseñar actividades y programas de salud, evaluando sus resultados mediante informes periódicos.
4. Coordinación:
- Trabajar de manera coordinada con los servicios sanitarios y sociales dentro del área asistencial.
- Canalizar a los usuarios hacia la Atención Especializada cuando sea necesario.
5. Participación comunitaria:
- Involucrar a la comunidad en la gestión de los servicios sanitarios y en el cuidado de su propia salud.
6. Colaboración interinstitucional:
- Asegurar que las actividades de Atención Primaria se alineen con los centros de Atención Especializada para garantizar la continuidad asistencial.
Régimen de Personal del Equipo de Atención Primaria
1. Jornada laboral:
- El personal sanitario tiene una dedicación de 40 horas semanales, incluyendo turnos de urgencia y asistencia domiciliaria.
- Se organizan turnos rotativos para garantizar la cobertura de urgencias todos los días de la semana.
- El personal no sanitario sigue la normativa vigente sobre jornadas laborales en las instituciones sanitarias.
2. Dotación del equipo:
- El número de profesionales del EAP se ajusta a las necesidades de la población de cada Zona Básica de Salud.
- Cada profesional tiene la responsabilidad de atender a la población que le sea asignada, respetando el derecho de los usuarios a elegir médico dentro de su Zona de Salud.
Coordinador Médico del Equipo
El Coordinador Médico es un miembro del EAP encargado de:
- Actuar como enlace entre el equipo, las instituciones sanitarias y la población.
- Unificar criterios organizativos entre todos los profesionales del equipo, tanto sanitarios como no sanitarios.
- Desempeñar, además de sus funciones específicas de coordinación, actividades asistenciales propias de su especialidad.
El nombramiento del Coordinador Médico es indefinido y recae en uno de los integrantes del equipo.
Centro de Salud
El Centro de Salud es la infraestructura física y funcional que soporta las actividades de Atención Primaria en una Zona Básica de Salud. Es el espacio donde los profesionales sanitarios y no sanitarios trabajan en equipo para ofrecer atención integral, permanente y coordinada a la población.
Funciones del Centro de Salud:
- Ofrecer un espacio para consultas y servicios asistenciales a la población de la zona.
- Proporcionar recursos materiales para la realización de pruebas complementarias.
- Servir como punto de encuentro entre la comunidad y los profesionales sanitarios.
- Facilitar el trabajo en equipo de los miembros del EAP.
- Mejorar la organización administrativa de los servicios de salud en su área de influencia.
En el Centro de Salud, el EAP desarrolla todas las actividades necesarias para la promoción, prevención, curación y rehabilitación de la salud de los habitantes de la zona asignada.
Funciones Asistenciales de los Centros de Salud
Los Centros de Salud tienen como principal objetivo ofrecer atención continua e integral, tanto en régimen ambulatorio como domiciliario y de urgencias. Sus funciones incluyen:
1. Prevención de enfermedades: Implementar actividades preventivas para reducir la incidencia de enfermedades.
2. Promoción de la salud: Realizar acciones en salud pública e involucrar a la comunidad en la gestión de los servicios sanitarios.
3. Asistencia curativa y rehabilitadora: Atender procesos patológicos que no requieran hospitalización y derivar a los pacientes al nivel especializado cuando sea necesario.
4. Educación sanitaria: Fomentar la educación en salud para la población.
5. Vigilancia sanitaria: Controlar los factores ambientales que puedan afectar la salud.
6. Salud laboral y mental: Desarrollar programas específicos para estos ámbitos.
7. Formación y docencia: Realizar actividades de formación continua y pre y postgrado para personal sanitario acreditado.
8. Investigación: Llevar a cabo estudios clínico-epidemiológicos y administrativos en la zona de salud en coordinación con los niveles especializados.
9. Gestión administrativa: Desarrollar tareas de planificación, organización, evaluación de servicios, registro y certificación relacionadas con el ámbito sanitario.
Reglamento del Centro de Salud
Cada Comunidad Autónoma establece un reglamento para organizar y regular el funcionamiento de los Centros de Salud. Este reglamento abarca aspectos como:
- Los órganos y estructura del centro.
- Régimen de horarios de atención.
- Sistemas de citas.
- Procedimientos para información, reclamaciones y recepción de usuarios.
- Régimen de asistencia y personal.
Consultorios Locales
En las Zonas Básicas de Salud, las localidades que no dispongan de un Centro de Salud pueden contar con Consultorios Locales en áreas rurales o Consultorios Auxiliares en zonas urbanas. Estos consultorios están vinculados al Centro de Salud correspondiente y son puntos de referencia para garantizar la atención sanitaria en todas las poblaciones.
Atención Primaria de Urgencias
La Atención Primaria es el primer nivel asistencial del sistema de salud y garantiza atención continuada y de urgencia a través de los Puntos de Atención Continuada (PAC).
Puntos de Atención Continuada (PAC)
- Son servicios destinados a ofrecer asistencia sanitaria 24 horas al día, todos los días del año, para cubrir demandas que no puedan esperar al horario habitual de consulta.
- Su personal está compuesto por sanitarios cualificados y su dotación se ajusta a las características demográficas de la Zona Básica de Salud.
Tipos de atención en los PAC:
1. Atención continuada: Para necesidades médicas que requieren continuidad de cuidados fuera del horario habitual.
2. Atención urgente: Para problemas de salud que requieren asistencia inmediata, ya sea en el centro o en el domicilio del paciente.
3. Atención telefónica: Para resolver dudas relacionadas con problemas de salud o tratamientos.
Horarios de los PAC:
- Días laborables: Desde las 15:00 hasta las 8:00 del día siguiente.
- Fines de semana y festivos: Desde las 8:00 hasta las 8:00 del día siguiente.
Urgencias en los Centros de Atención Primaria
Durante el horario habitual, las urgencias son atendidas por los profesionales de los Equipos de Atención Primaria (EAP), tanto en el domicilio del paciente como en el propio centro.
Servicio de Emergencias 112
En casos de emergencia que pongan en riesgo la vida del paciente, se puede contactar con el Servicio de Emergencias 112, que ofrece:
- Respuesta inmediata en situaciones vitales.
- Asistencia alternativa cuando el personal del PAC está atendiendo otros servicios domiciliarios y la urgencia no puede esperar.
Atención Especializada
Concepto
La Atención Especializada constituye el segundo nivel del sistema de salud, al que se recurre cuando la Atención Primaria no dispone de los recursos necesarios para resolver problemas de salud más complejos. A diferencia de la Atención Primaria, la Especializada abarca no solo atención ambulatoria y de urgencias, sino también hospitalización, asistencia domiciliaria especializada y rehabilitación.
Este nivel reúne los recursos humanos y materiales destinados a atender necesidades sanitarias que requieren mayor especialización, superando las posibilidades del primer nivel. Los hospitales y otros centros especializados son las estructuras físicas principales en este ámbito.
Objetivos
La Atención Especializada tiene como finalidad:
- Proporcionar a la población los medios técnicos y humanos necesarios para diagnosticar, tratar y rehabilitar problemas de salud que no pueden resolverse en el nivel de Atención Primaria.
- Ofrecer hospitalización a los pacientes que lo necesiten.
- Atender urgencias y emergencias que requieran este nivel de cuidados.
- Prestar asistencia ambulatoria en consultas especializadas.
- Promover la salud y prevenir enfermedades, al igual que en la Atención Primaria.
- Participar en la formación de profesionales sanitarios y en investigaciones relacionadas con la salud.
Características
La Atención Especializada se distingue por:
- Ofrecer una cobertura sanitaria exhaustiva, agotando las posibilidades del sistema de salud en este nivel.
- Contar con los profesionales más cualificados en cada área gracias a su alto nivel de especialización.
- Utilizar los recursos materiales y tecnológicos más avanzados y costosos, considerados de gran valor por la población.
- Integrar recursos hospitalarios y extrahospitalarios bajo una estructura única, como los centros de especialidades vinculados a hospitales.
- Aplicar técnicas modernas de gestión.
- Descentralizar servicios y coordinarse con la Atención Primaria para garantizar una atención integral.
Fines
Los fines de la Atención Especializada son:
1. Diagnóstico, tratamiento y rehabilitación:
- Ofrecer recursos técnicos y humanos para resolver problemas de salud que no pueden abordarse en Atención Primaria.
2. Hospitalización:
- Brindar internamiento hospitalario a quienes lo requieran.
3. Urgencias y emergencias:
- Atender las que superen las capacidades de la Atención Primaria.
4. Consultas externas:
- Ofrecer asistencia especializada a través de consultas externas en el ámbito territorial correspondiente.
5. Promoción y prevención:
- Participar en actividades destinadas a prevenir enfermedades y promover la salud.
6. Formación e investigación:
- Contribuir al desarrollo de recursos humanos y participar en investigaciones relacionadas con la salud.
En resumen, la Atención Especializada complementa y amplía los servicios de la Atención Primaria, garantizando la atención a problemas de salud de mayor complejidad con recursos avanzados y personal altamente capacitado.
Ordenación entre niveles asistenciales
Centros y servicios dependientes de la Atención Especializada
La Atención Especializada puede ofrecerse en diferentes modalidades:
1. Régimen ambulatorio:
- Se presta en consultas externas de hospitales, centros de especialidades, centros de diagnóstico y tratamiento, y antiguos ambulatorios mientras sigan existiendo.
- También se realiza en centros de salud, aunque principalmente son de Atención Primaria, incluyen algunas especialidades como pediatría y psiquiatría.
2. Régimen domiciliario:
- La asistencia domiciliaria por especialistas se realiza únicamente a solicitud de otro facultativo.
3. Régimen de internamiento:
- En hospitales, donde se lleva a cabo hospitalización convencional.
4. Régimen de hospital de día:
- Permite al paciente recibir tratamientos especializados durante un periodo limitado (horas) y regresar a su hogar, evitando internamientos prolongados.
5. Hospitalización domiciliaria:
- Atención especializada en el domicilio del paciente con los mismos estándares que un hospital.
6. Asistencia hospitalaria de urgencias:
- Respuesta inmediata a emergencias que requieren atención especializada.
Reforma de la Atención Especializada
La Atención Especializada ha experimentado un proceso de transformación continuo con el objetivo de modernizar su organización y gestión. Algunos de los principios y cambios clave incluyen:
1. Enfoque integral:
- Garantizar un sistema de salud que combine Atención Primaria y Especializada.
2. Derechos sanitarios:
- Reconocimiento universal del derecho a la protección de la salud y asistencia sanitaria gratuita para todos los ciudadanos residentes en España.
3. Coordinación estructural:
- Integración de las diferentes estructuras sanitarias para mejorar la eficacia y la calidad del servicio.
Cambios implementados
1. Nuevas estructuras y recursos:
- Eliminación de antiguas divisiones como las Zonas Médicas.
- Creación de nuevos órganos de gestión y participación hospitalaria.
- Introducción de técnicas modernas de planificación y gestión.
2. Descentralización:
- Delegación de competencias para mejorar la gestión local y regional.
3. Calidad y evaluación:
- Implementación de controles para garantizar estándares de calidad en la asistencia.
4. Humanización:
- Enfoque en la atención centrada en el paciente, con servicios como cita previa, información al usuario y reducción de tiempos de espera.
5. Jerarquización:
- Unificación de la asistencia ambulatoria y hospitalaria en una estructura única.
- Los especialistas de centros abiertos (ambulatorios) se integran como facultativos de las áreas hospitalarias, desarrollando sus funciones tanto en hospitales como en centros de especialidades.
6. Nuevos programas:
- Desarrollo de programas de trasplantes, sistemas de información interhospitalaria y otras iniciativas innovadoras.
Este modelo busca una coordinación eficiente entre niveles asistenciales, facilitando que los especialistas trabajen de manera integrada en los procesos de diagnóstico y tratamiento, tanto dentro como fuera del hospital, optimizando recursos y mejorando la atención al paciente.
Especialidades Médicas en la Atención Especializada
La Atención Especializada abarca una amplia variedad de especialidades médicas, organizadas en tres grandes áreas: servicios médicos, quirúrgicos y generales clínicos. Estas especialidades están diseñadas para atender problemas de salud complejos que no pueden resolverse en el nivel de Atención Primaria.
Servicios Médicos
Estas especialidades se centran en el diagnóstico, tratamiento y seguimiento de enfermedades específicas que requieren conocimientos avanzados en cada área. Incluyen:
– Alergología: Tratamiento de enfermedades alérgicas.
– Anestesiología y Reanimación: Manejo del dolor y soporte vital en procedimientos quirúrgicos.
– Aparato Digestivo: Diagnóstico y tratamiento de enfermedades gastrointestinales.
– Cardiología: Enfermedades del corazón y sistema circulatorio.
– Dermatología: Patologías de la piel.
– Endocrinología: Alteraciones hormonales y metabólicas.
– Geriatría: Atención a la salud de personas mayores.
– Inmunología: Enfermedades relacionadas con el sistema inmune.
– Medicina Intensiva: Atención a pacientes en estado crítico.
– Medicina Interna: Diagnóstico y manejo de enfermedades multisistémicas.
– Nefrología: Enfermedades renales.
– Neumología: Enfermedades respiratorias.
– Neurofisiología Clínica: Estudio del sistema nervioso mediante pruebas funcionales.
– Neurología: Enfermedades del sistema nervioso.
– Oncología Médica: Tratamiento de cáncer mediante fármacos.
– Oncología Radioterápica: Tratamiento del cáncer mediante radioterapia.
– Pediatría: Atención médica integral de niños y adolescentes.
– Psiquiatría: Tratamiento de trastornos mentales.
Servicios Quirúrgicos
Se encargan de realizar intervenciones quirúrgicas y otros procedimientos asociados. Entre ellos:
– Angiología y Cirugía Vascular: Enfermedades de vasos sanguíneos y linfáticos.
– Cirugía Cardiovascular: Intervenciones quirúrgicas en el corazón y grandes vasos.
– Cirugía General y del Aparato Digestivo: Intervenciones en órganos abdominales.
– Cirugía Maxilofacial: Tratamiento quirúrgico de enfermedades de la cara, boca y cuello.
– Cirugía Pediátrica: Intervenciones quirúrgicas en población infantil.
– Cirugía Plástica y Reparadora: Reconstrucción y mejora estética o funcional.
– Cirugía Torácica: Procedimientos en órganos del tórax.
– Neurocirugía: Intervenciones en el sistema nervioso.
– Obstetricia y Ginecología: Salud de la mujer y embarazo.
– Oftalmología: Enfermedades de los ojos.
– Otorrinolaringología: Enfermedades de oído, nariz y garganta.
– Traumatología y Cirugía Ortopédica: Trastornos del sistema músculo-esquelético.
– Urología: Enfermedades del sistema urinario y reproductor masculino.
Servicios Generales Clínicos
Estos servicios brindan soporte diagnóstico y terapéutico a las especialidades anteriores:
– Análisis Clínicos: Pruebas de laboratorio para diagnóstico.
– Anatomía Patológica: Estudio de tejidos y órganos para diagnóstico.
– Bioquímica Clínica: Análisis de procesos químicos y biológicos en el cuerpo.
– Farmacia Hospitalaria: Gestión de medicamentos dentro del hospital.
– Farmacología Clínica: Evaluación de medicamentos en pacientes.
– Hematología y Hemoterapia: Estudio y tratamiento de enfermedades de la sangre.
– Medicina Nuclear: Uso de isótopos radiactivos para diagnóstico y tratamiento.
– Microbiología y Parasitología: Diagnóstico de enfermedades infecciosas.
– Radiodiagnóstico: Imágenes médicas para diagnóstico.
– Rehabilitación: Recuperación de funciones tras enfermedades o lesiones.
– Radiofarmacia: Preparación de radiofármacos para procedimientos médicos.
– Medicina Familiar y Comunitaria: Atención integral y continua a personas y familias.
– Medicina Preventiva y Salud Pública: Promoción de la salud y prevención de enfermedades.
La Atención Especializada combina estos recursos humanos y materiales para garantizar una asistencia avanzada, integral y de calidad, complementando y ampliando las capacidades del nivel de Atención Primaria.
Organización y Funcionamiento de los Hospitales
Ordenación y Ámbito de Actuación
Los hospitales están adscritos a un Área de Salud, sirviendo como referencia para la asistencia especializada de todas las instituciones sanitarias de dicha área. Además, los servicios jerarquizados de especialidades de los hospitales brindan cobertura en el ámbito de su Área de Salud y, en casos específicos, actúan como servicios de referencia para atender a más de un Área cuando su especialización así lo exige.
Funciones de los Hospitales
1. Asistencia especializada: Atender necesidades complejas que no pueden resolverse en Atención Primaria.
2. Promoción de la salud: Impulsar estilos de vida saludables.
3. Prevención de enfermedades: Desarrollar programas preventivos en coordinación con el Área de Salud.
4. Investigación y docencia: Contribuir al avance científico y la formación de profesionales sanitarios.
5. Complementariedad con Atención Primaria: Coordinarse estrechamente con los centros de la red primaria para garantizar una atención integral.
Coordinación Asistencial
1. Entre hospitales:
- Cuando varios hospitales están adscritos a un mismo Área de Salud, se establecen mecanismos para complementar los servicios ofrecidos, permitiendo una gestión y administración compartida.
- Se fomenta la autonomía de gestión y el uso eficiente de recursos.
2. Con Atención Primaria:
- Los hospitales proporcionan información clave a los centros de Atención Primaria para garantizar un diagnóstico y tratamiento coherente.
- Se busca la integración máxima de la información del paciente entre los niveles asistenciales.
Órganos de Dirección
Los hospitales se estructuran en cuatro divisiones principales:
– Gerencia: Responsable de la dirección general del hospital.
– División Médica: Encargada de las actividades clínicas.
– División de Enfermería: Gestiona los servicios de cuidados y enfermería.
– División de Gestión y Servicios Generales: Administra los recursos materiales y de apoyo.
Cada división está dirigida por un director que depende funcionalmente del Director Gerente.
Director Gerente
1. Designación:
- El Director Gerente es designado mediante un proceso de libre designación tras convocatoria pública oficial. Este mismo sistema aplica para otros puestos directivos del hospital.
2. Funciones:
- Representar al hospital y ser la máxima autoridad dentro de él.
- Gestionar los recursos humanos, materiales y financieros, asegurando un funcionamiento eficiente.
- Garantizar la continuidad operativa del hospital, especialmente en situaciones de emergencia o crisis.
- Elaborar informes periódicos sobre la actividad del hospital y una memoria anual de gestión.
3. Áreas bajo su responsabilidad:
- Atención al paciente.
- Control de gestión.
- Informática.
- Asesoría jurídica.
- Admisión, recepción e información.
- Políticas de personal.
- Análisis y planificación.
Reforma de la Atención Especializada
La Atención Especializada ha sido objeto de transformación para modernizar su organización y garantizar el derecho a la salud. Los cambios más relevantes incluyen:
– Estructuras modernas:
- Abandono de divisiones antiguas como las Zonas Médicas.
- Creación de nuevos órganos de gestión y participación hospitalaria.
– Mejoras en la gestión:
- Descentralización de competencias.
- Implementación de controles de calidad y evaluación.
- Uso de técnicas modernas de gestión, como la dirección participativa por objetivos.
– Humanización y eficiencia:
- Servicios como cita previa para evitar demoras.
- Mayor atención al usuario mediante servicios de información y recepción.
– Jerarquización:
- Integración de la asistencia ambulatoria y hospitalaria en un único dispositivo.
- Los médicos especialistas trabajan tanto en el hospital como en los centros de especialidades, asegurando continuidad en la atención.
Estos cambios garantizan una mejor coordinación entre niveles asistenciales y una mayor eficiencia en la gestión hospitalaria, centrada en el paciente y sus necesidades.
Funciones de los Directores en los Hospitales
Director Médico
El Director Médico es responsable de la organización y supervisión de los servicios médicos y unidades de apoyo clínico asistencial del hospital, reportando directamente al Director Gerente. Sus principales funciones incluyen:
1. Gestión y coordinación:
- Establecer objetivos para los servicios médicos y coordinar las actividades de los equipos.
- Supervisar y evaluar el funcionamiento de las unidades clínicas.
2. Calidad asistencial y formación:
- Garantizar el desarrollo de programas de calidad asistencial.
- Coordinar las actividades de docencia e investigación en el ámbito médico.
3. Áreas de actividad adscritas:
- Servicios de medicina general, cirugía, ginecología, obstetricia, pediatría, y otras especialidades.
- Documentación, archivo clínico, hospitalización de día, hospitalización domiciliaria y cualquier otra área médico-asistencial.
Director de Enfermería
El Director de Enfermería se encarga de gestionar y supervisar los servicios de enfermería tanto en el hospital como en los centros adscritos. Sus responsabilidades principales son:
1. Gestión y coordinación:
- Definir objetivos y coordinar las actividades de las unidades de enfermería.
- Evaluar el desempeño de los equipos de enfermería.
2. Calidad asistencial y formación:
- Asegurar la implementación de programas de control asistencial en enfermería.
- Organizar actividades de formación y docencia para el personal de enfermería.
3. Áreas de actividad adscritas:
- Salas de hospitalización, quirófanos, unidades especializadas, consultas externas, servicios de urgencias y cualquier otra área de atención de enfermería.
Director de Gestión y Servicios Generales
El Director de Gestión y Servicios Generales es responsable de la administración de los recursos económicos, técnicos y auxiliares del hospital. Sus principales funciones son:
1. Gestión económica y administrativa:
- Establecer objetivos para los servicios económicos y administrativos.
- Supervisar la administración de los recursos financieros del hospital.
2. Mantenimiento y servicios auxiliares:
- Gestionar servicios técnicos de mantenimiento, hostelería y otros servicios auxiliares necesarios para apoyar la atención sanitaria.
3. Logística y suministros:
- Planificar y gestionar la adquisición y control de suministros y materiales.
- Asegurar la organización y supervisión de los almacenes del hospital.
4. Soporte administrativo:
- Proveer apoyo técnico y administrativo a las demás direcciones del hospital.
5. Áreas de actividad adscritas:
- Gestión económica, presupuestaria y financiera.
- Administración general, política de personal, suministros, hostelería, seguridad interna y mantenimiento de infraestructuras.
Subdirectores de División
Cuando las necesidades lo requieran, se pueden crear puestos de Subdirector Gerente y Subdirectores de División. Sus responsabilidades son:
1. Sustitución del director:
- Asumir las funciones del director correspondiente en caso de vacante, ausencia o enfermedad.
2. Delegación de funciones:
- Ejercer las funciones específicas que le delegue su director.
Adaptación de las áreas de actividad
Las áreas de actividad de cada división pueden adaptarse según las características específicas de cada hospital, teniendo en cuenta las necesidades del Área de Salud a la que pertenece. Esto incluye ajustes en la composición, denominación y número de servicios y unidades de cada división.
Comisión de Dirección
Naturaleza
La Comisión de Dirección es el órgano colegiado responsable de la dirección del hospital.
Composición
- Está formada por los titulares de los órganos de dirección (Directores y Subdirectores), bajo la presidencia del Director Gerente.
- En hospitales sin Director Gerente, la presidencia recae en el Director Médico.
- En hospitales universitarios, un representante de la universidad, nombrado por la Junta de Gobierno, forma parte de la Comisión con voz y voto.
- Los Jefes de Departamento y responsables de unidades pueden ser invitados a informar sobre temas específicos.
Funciones
- Analizar los objetivos sanitarios y económicos del hospital, implementando programas de dirección por objetivos.
- Supervisar las actividades de los servicios y unidades del hospital.
- Proponer medidas para mejorar el funcionamiento sanitario y económico, asegurando la coordinación con el Área de Salud correspondiente.
- Revisar y proponer el presupuesto anual del hospital y la política de personal.
- Estudiar e impulsar propuestas de la Junta Técnico-Asistencial y la Comisión de Participación Hospitalaria.
- Promover medidas para humanizar la asistencia sanitaria.
- Tener en cuenta las recomendaciones de la Comisión de Bienestar Social.
Reuniones
La Comisión de Dirección se reúne semanalmente.
Órganos Colegiados de Participación y Asesoramiento
Órganos de Participación
- Promueven la intervención de la comunidad en la gestión y funcionamiento del hospital.
- Cada hospital puede contar con órganos de participación comunitaria, regulados por normativa específica.
- A nivel de Área de Salud, existen Comisiones de Participación Ciudadana que contribuyen a la mejora y evaluación de los servicios sanitarios, promoviendo la salud en el ámbito comunitario.
Órganos de Asesoramiento
Son órganos que apoyan a la dirección del hospital en la toma de decisiones. Incluyen:
- Junta Técnico-Asistencial.
- Comisión de Bienestar Social.
- Comisión Central de Garantía de la Calidad.
Junta Técnico-Asistencial
Naturaleza
Es un órgano colegiado que asesora a la Comisión de Dirección en aspectos relacionados con la actividad asistencial. También facilita la participación de los profesionales en decisiones que afectan sus actividades.
Composición
- Presidente: El Director Médico.
- Vocales:
- Vocales natos:
- El Director de Enfermería.
- Los Subdirectores Médicos, si los hubiera.
- Vocales electos:
- Un Jefe de Servicio o Departamento y un Facultativo por cada una de las siguientes áreas: Medicina, Cirugía, Servicios Centrales, Ginecología-Obstetricia y Pediatría.
- Un Supervisor de Enfermería y un representante del personal de enfermería (ATS, Diplomado en Enfermería, Matrona, Fisioterapeuta, etc.).
- Un Asistente Social o, en su defecto, el responsable del Servicio de Atención al Paciente.
- Un Médico Residente, si el hospital cuenta con este perfil.
- Los vocales electos son elegidos mediante votación directa por un periodo de dos años, con posibilidad de reelección.
- Vocales natos:
- Secretario: Elegido por mayoría de los miembros de la Junta Técnico-Asistencial.
Este modelo organizativo asegura la integración y coordinación entre los diferentes niveles y servicios del hospital, promoviendo la participación activa de los profesionales en la gestión y mejorando la calidad de la asistencia.
Órganos Colegiados en el Hospital
Junta Técnico-Asistencial
1. Funciones:
- Asesorar a la Comisión de Dirección en cuestiones relacionadas con las actividades asistenciales del hospital.
- Informar sobre las necesidades anuales y elaborar propuestas para mejorar la organización, funcionamiento y calidad de los servicios hospitalarios.
- Diseñar acciones y programas enfocados en la mejora del hospital.
2. Reuniones:
- Se celebrarán, al menos, seis veces al año.
Comisión Central de Garantía de la Calidad
1. Naturaleza:
- Es un órgano técnico encargado de elaborar y supervisar aspectos relacionados con la calidad asistencial y la adecuación tecnológica. Actúa como asesor permanente para la Dirección Médica y la Junta Técnico-Asistencial.
2. Composición:
4. Reuniones:
Se celebrarán, al menos, seis veces al año.
Comisión de Bienestar Social
1. Naturaleza:
- Órgano colegiado que asesora al Director Gerente en aspectos relacionados con el bienestar de los pacientes.
2. Composición:
- Director Gerente (Presidente).
- Director Médico (Vicepresidente).
- Directores de Enfermería y de Gestión y Servicios Generales.
- Ocho vocales representando órganos de participación social, como ayuntamientos, asociaciones de consumidores y usuarios, y el Servicio de Atención al Paciente.
3. Funciones:
- Velar por el bienestar general de los pacientes, promoviendo una actitud positiva en el personal del hospital.
- Analizar información del Servicio de Atención al Paciente.
- Evaluar aspectos específicos para mejorar la asistencia, como alimentación, hostelería, visitas familiares y satisfacción del paciente, proponiendo mejoras a la Comisión de Dirección.
4. Reuniones:
- Se celebrarán, al menos, seis veces al año.
Régimen de Funcionamiento del Hospital
Plan General del Hospital
1. Elaboración:
- El Director Gerente, tras consultar con la Comisión de Dirección, la Junta Técnico-Asistencial y los representantes del personal, elaborará una propuesta para la Dirección General.
2. Contenido:
- Organización de las unidades y servicios hospitalarios.
- Reglamento de Régimen Interior del Hospital.
- Normas de coordinación asistencial para la derivación de pacientes.
- Procedimientos para situaciones de emergencia, desastres o desalojos.
3. Finalidad:
- El Plan General del Hospital establece la estructura y funcionamiento del hospital, garantizando una atención eficiente y organizada.
Responsables de Unidad
Cada unidad, servicio o sección del hospital estará liderada por un jefe, quien es responsable del correcto funcionamiento de la unidad, la supervisión del personal asignado y el uso adecuado de los recursos materiales.
1. Denominación y dependencia:
– Los responsables de las unidades de la Gerencia tendrán la categoría indicada en el organigrama del hospital y dependerán directamente del Director Gerente.
– Los responsables de los servicios médicos serán denominados Jefes de Servicio y estarán bajo la supervisión del Director Médico. En unidades asistenciales de rango inferior, serán Jefes de Sección, reportando al Director Médico o al Jefe de Servicio correspondiente.
– Los responsables de las unidades de Enfermería serán denominados Supervisores de Enfermería y estarán bajo la dependencia del Director de Enfermería.
– Los responsables de las unidades de Gestión y Servicios Generales tendrán la categoría indicada en el organigrama del hospital y dependerán del Director de Gestión y Servicios Generales.
2. Provisión de puestos:
– Los puestos de trabajo se cubrirán conforme a los Estatutos del Personal y las disposiciones vigentes, generalmente mediante libre designación.
Unidades Interdisciplinarias
Cuando las necesidades asistenciales lo requieran, podrán crearse unidades interdisciplinarias en las que profesionales de distintas especialidades trabajen juntos, ya sea a tiempo parcial o completo. Estas unidades estarán reguladas por normas específicas de funcionamiento y contarán con un responsable elegido entre sus miembros.
Servicio de Admisión
- Todo ingreso o consulta en el hospital se gestionará a través del Servicio de Admisión.
- Los pacientes tienen igualdad en el acceso a los servicios del hospital, organizados en una única lista de espera, independientemente de su condición como beneficiarios de la Seguridad Social o no.
- El personal del hospital tiene prohibido recibir honorarios directamente de los pacientes.
Las consultas externas incluyen:
- Policlínica: Consultas dentro del hospital, destinadas a pacientes que requieren diagnósticos o tratamientos especializados.
- Consulta ambulatoria periférica: Consultas ubicadas en el territorio del Área de Salud.
Servicio de Atención al Paciente
El Servicio de Atención al Paciente se encarga de:
- Atender personalmente a los pacientes, familiares o representantes, ofreciendo información sobre:
- Organización del hospital.
- Servicios disponibles.
- Horarios de funcionamiento y visitas.
- Gestionar reclamaciones por escrito, remitiéndolas a las divisiones correspondientes y ofreciendo respuesta formal firmada por el Director Gerente o una persona designada.
Atención Continuada
1. Cobertura fuera del horario habitual:
- Durante los periodos en los que el hospital no opera a pleno funcionamiento, se establecerán equipos de guardia para atender a los pacientes ingresados y gestionar las urgencias.
- El equipo de guardia será designado por el Director Gerente, siguiendo la propuesta del Director Médico y el informe de la Junta Técnico-Asistencial.
2. Modalidades de guardia:
- Las guardias podrán ser de presencia física, localizadas o una combinación de ambas, según las necesidades asistenciales y los recursos disponibles.
3. Excepciones a las guardias:
- Los facultativos mayores de 45 años podrán renunciar a las guardias de manera voluntaria, siempre que las necesidades asistenciales lo permitan.
- Los responsables de servicios y unidades podrán quedar exentos de turnos de guardia si lo solicitan y las condiciones asistenciales lo hacen viable.
Recordatorio sobre la Gerencia del Hospital
El Director Gerente es designado conforme al Estatuto Marco del Personal Estatutario, regulado por la Ley 55/2003, que establece los criterios generales para la provisión de plazas en los servicios de salud. Este puesto, al igual que otros de libre designación, es clave en la organización y dirección del hospital.
Centros de Atención Especializada
Centros Privados
La normativa reconoce el derecho al ejercicio privado de las profesiones sanitarias y la libertad de empresa en el ámbito sanitario, permitiendo la creación de centros privados con o sin ánimo de lucro. Estos establecimientos deben cumplir con requisitos legales y contar con autorización previa para su apertura y funcionamiento, además de estar registrados oficialmente.
Los centros privados están sometidos a la supervisión, control e inspección de las administraciones sanitarias para garantizar que la atención ofrecida sea equivalente en calidad a la de los centros públicos.
Centros Públicos
Tradicionalmente, los centros sanitarios de la Seguridad Social se clasificaban como instituciones cerradas (hospitales y residencias sanitarias) o instituciones abiertas (centros de diagnóstico, ambulatorios y consultorios). Actualmente, esta clasificación ha evolucionado, y los centros se agrupan de manera más simple:
1. Hospitales:
- Ofrecen asistencia especializada en régimen de internamiento, además de consultas externas, urgencias y atención domiciliaria.
2. Centros de Especialidades:
- Brindan atención especializada en consultas externas y funcionan como extensiones de los hospitales.
3. Centros de Diagnóstico y Tratamiento:
- Policínicas destinadas a realizar pruebas diagnósticas y terapéuticas en régimen ambulatorio.
- 4. Otras estructuras mixtas:
Por ejemplo, unidades de salud mental, que combinan funciones de Atención Primaria y Especializada.
Hospitales
Los hospitales son los centros de referencia por excelencia para la Atención Especializada. Además de su función principal de atención médica en régimen de internamiento, también ofrecen servicios ambulatorios, de urgencias y domiciliarios.
Funciones
- Asistencia médica:
– Internamiento clínico.
– Consultas externas y urgencias.
– Atención domiciliaria.
- Prevención y promoción de la salud:
– Desarrollan programas de prevención y educación sanitaria.
- Docencia e investigación:
– Forman personal sanitario y contribuyen al avance de la medicina.
- Complementariedad con Atención Primaria:
– Trabajan en coordinación con los centros de Atención Primaria para garantizar una atención integral.
Organización y Vinculación
- Cada Área de Salud debe contar con al menos un hospital general, equipado con los servicios necesarios según las características de la población y los problemas de salud del área.
- Se establece una interrelación adecuada entre los diferentes niveles asistenciales para garantizar la continuidad de la atención.
En resumen, los hospitales, junto con sus centros de especialidades asociados, forman la estructura encargada de la Atención Especializada programada y urgente, tanto en régimen de internamiento como ambulatorio. Además, desempeñan funciones esenciales de prevención, rehabilitación, docencia e investigación, en estrecha coordinación con la Atención Primaria.
Clasificación de los Hospitales
Por Ámbito de Actuación
1. Ciudades Sanitarias:
- Conjuntos de varios hospitales, incluyendo una residencia general y otros especializados, con cobertura regional.
2. Residencias Sanitarias con Servicios Regionales:
- Hospitales generales que ofrecen servicios especializados de carácter regional.
3. Residencias Sanitarias Provinciales:
- Hospitales generales básicos con ámbito provincial.
4. Residencias Sanitarias Comarcales:
- Hospitales locales básicos de ámbito comarcal.
Por Destino Asistencial
1. Residencias Generales:
- Ofrecen especialidades médicas básicas.
2. Hospitales Especiales:
- Dedicados a especialidades concretas o tratamientos específicos.
Por Nivel Asistencial
Se consideran aspectos como las características del local, la instalación, el personal y el material disponible para asegurar una hospitalización adecuada.
Por Carácter Patrimonial
Clasificación según el organismo, entidad o persona a la que pertenece el hospital.
Otras Categorías
- Hospitales Generales Básicos.
- Hospitales Generales de Especialidades.
- Hospitales Comarcales.
- Complejos Hospitalarios.
- Hospitales Universitarios:
- Centros acreditados para la formación universitaria en áreas de salud, mediante convenio con las universidades.
La Red Integrada de Hospitales
La Red Integrada de Hospitales tiene como objetivo coordinar todos los hospitales del Sistema Nacional de Salud, independientemente de su titularidad, para garantizar una atención sanitaria uniforme y eficiente. Los hospitales privados que lo deseen pueden integrarse en esta red, siguiendo los requisitos establecidos.
Hospitalización a Domicilio
Concepto
La hospitalización a domicilio permite ofrecer al paciente en su hogar los mismos cuidados y atención especializada que recibiría en un hospital. Este modelo está diseñado para ser desarrollado por equipos multidisciplinarios y es una alternativa al ingreso hospitalario convencional.
Orígenes y Desarrollo
- Estados Unidos: Pionero en implementar este modelo hace más de medio siglo, con el objetivo de descongestionar hospitales y mejorar la comodidad del paciente y su familia.
- Europa: Países como Francia, Alemania y Reino Unido han desarrollado programas exitosos de hospitalización domiciliaria. Por ejemplo, el Hospital Tenon de París lleva más de 30 años con este modelo.
Ventajas
1. Económicas:
- Reduce significativamente los costos hospitalarios.
2. Satisfacción:
- Mejora la experiencia del paciente y su entorno familiar.
3. Flexibilidad:
- Existen diferentes modelos adaptados a las necesidades de cada área de salud.
Definiciones Operativas
1. Modelo francés:
- Se enfoca en ofrecer atenciones y cuidados médicos comparables en calidad y cantidad a los de un hospital, pero sin necesidad de sus infraestructuras.
2. Modelo español (UHD, Hospital Gregorio Marañón):
- Define la hospitalización domiciliaria como un conjunto de cuidados proporcionados en el domicilio del paciente, utilizando recursos similares a los hospitalarios, con el objetivo de preservar la independencia y calidad de vida del paciente.
En resumen, la hospitalización a domicilio es una estrategia asistencial que combina eficiencia económica con un enfoque centrado en el paciente, proporcionando una alternativa eficaz y humana a la hospitalización convencional.
Programas de Hospitalización Domiciliaria (HD)
La expansión de los programas de hospitalización domiciliaria responde a diversos factores clave, según M. J. Escobar:
1. Envejecimiento de la población:
- El aumento de personas mayores dificulta su traslado y acceso a los hospitales.
2. Costos elevados de la hospitalización tradicional:
- Las camas en centros hospitalarios tecnificados tienen un costo alto, tanto en términos de recursos como de infraestructura.
3. Reducción de complicaciones hospitalarias:
- Evita problemas asociados a los entornos hospitalarios, como las infecciones nosocomiales.
4. Limitaciones del hospital para casos no agudos:
- Muchos hospitales no están diseñados para tratar problemas de salud que no requieren atención urgente.
5. Mejoras en las viviendas y comunicaciones:
- La calidad actual de las viviendas y la accesibilidad a servicios de comunicación permiten un tratamiento efectivo en casa.
6. Autonomía del paciente:
- Ofrece al paciente la posibilidad de elegir dónde quiere recibir su tratamiento.
7. Optimización del uso hospitalario:
- Evita que un paciente estable permanezca hospitalizado únicamente para recibir medicación intravenosa, algo que antes se consideraba indispensable.
Estrategia Sanitaria
Las distintas administraciones consideran las Unidades de Hospitalización Domiciliaria (UHD) como una herramienta clave para:
- Controlar los gastos sanitarios:
- Representan una alternativa coste-efectiva frente a la hospitalización convencional.
- Mejorar la calidad asistencial:
- Favorecen la atención en el entorno familiar del paciente y reducen los tiempos de espera en los hospitales.
Características de la Hospitalización Domiciliaria
1. Consentimiento del paciente y la familia:
- La aceptación es voluntaria y se da tras haber recibido toda la información necesaria.
2. Carácter temporal:
- Está destinada a tratar procesos médicos que no requieren hospitalización prolongada.
3. Atención continuada:
- El equipo asistencial está disponible las 24 horas para atender cualquier necesidad del paciente.
4. Coordinación de servicios hospitalarios:
- Diferentes áreas del hospital trabajan conjuntamente para garantizar una valoración integral del paciente.
5. Reingreso en caso de complicaciones:
- Si el estado del paciente empeora, puede ser readmitido en el hospital.
6. Recursos profesionales y materiales similares a los del hospital:
- Los equipos médicos y materiales utilizados en el domicilio están alineados con los estándares hospitalarios.
7. Apoyo familiar indispensable:
- La participación activa de la familia es fundamental para el éxito del tratamiento en casa.
En resumen, la hospitalización domiciliaria es una solución que combina eficiencia económica con una atención personalizada en el entorno familiar del paciente, promoviendo su bienestar y el de su familia.
Pacientes y Procedimientos en Hospitalización Domiciliaria
Tipos de pacientes
Los usuarios de hospitalización domiciliaria suelen ser aquellos que, aunque requieren cuidados hospitalarios especializados, cumplen las condiciones necesarias para recibirlos en su hogar. Esto incluye:
- Pacientes con enfermedades crónicas reagudizadas:
- Casos en los que la condición crónica del paciente ha empeorado y necesita cuidados específicos.
- Pacientes con procesos agudos:
- Requieren atención terapéutica o diagnóstica compleja que no puede ser manejada por los equipos de Atención Primaria, pero no necesitan la totalidad de los recursos hospitalarios.
- Casos específicos tratados en esta modalidad:
- Enfermedades infecciosas agudas:
- Neumonías, pielonefritis, abscesos, VIH, entre otras, que necesitan tratamiento intravenoso.
- Descompensaciones agudas de patologías crónicas.
- Postoperatorios de cirugías mayores complicadas.
- Cirugías de alta precoz o mayor ambulatoria.
- Úlceras complejas:
- Lesiones que no pueden ser manejadas en Atención Primaria.
- Enfermedades oncológicas avanzadas:
- Pacientes que requieren cuidados paliativos específicos.
- Enfermedades infecciosas agudas:
Procedimientos más comunes
Los tratamientos y técnicas aplicados en el domicilio del paciente son de alta complejidad y están diseñados para igualar la calidad de los cuidados hospitalarios. Entre ellos:
- Procedimientos médicos especializados:
- Paracentesis.
- Cambio de gastrostomía endoscópica percutánea (PEG).
- Punción lumbar.
- Terapias intravenosas:
- Infusión mediante bombas con analgésicos potentes.
- Administración de quimioterapia en casa.
- Transfusiones de hemoderivados.
- Antibioterapia intravenosa domiciliaria.
- Alimentación parenteral.
- Educación y conexión de servicios:
- A través de la hospitalización domiciliaria, se fomenta:
- La educación sanitaria del paciente.
- La coordinación entre servicios hospitalarios y extra-hospitalarios.
- El uso eficiente y racional de los recursos hospitalarios.
- A través de la hospitalización domiciliaria, se fomenta:
En resumen, la hospitalización domiciliaria no solo ofrece una alternativa eficaz y cómoda para el paciente, sino que también mejora la gestión de los recursos de salud, manteniendo altos estándares de calidad en el cuidado.
Ventajas de la Hospitalización Domiciliaria
Para el sistema sanitario
- Optimización de recursos:
- Disminuye las estancias hospitalarias innecesarias, lo que ayuda a racionalizar el uso de recursos sanitarios.
- Coordinación entre niveles asistenciales:
- Favorece la integración entre los servicios de Atención Primaria y Especializada.
- Satisfacción de los usuarios:
- Logra altos índices de satisfacción tanto en los pacientes como en sus familias, al adaptar la atención a sus necesidades personales.
Para el paciente y su familia
- Entorno familiar:
- Los pacientes permanecen en su hogar, rodeados de sus objetos personales y hábitos diarios, lo que les proporciona mayor comodidad.
- Reducción de alteraciones familiares:
- La familia no experimenta cambios significativos en su rutina y evita desplazamientos frecuentes al hospital, lo que disminuye los costos relacionados con transporte y dietas.
- Privacidad y bienestar emocional:
- La intimidad del paciente y la familia se mantiene intacta, lo que contribuye a un ambiente más propicio para la recuperación.
- Menor riesgo de infecciones:
- Se reduce significativamente la posibilidad de infecciones hospitalarias.
- Mayor autonomía:
- Se fomenta el autocuidado del paciente y la participación activa de la familia, aumentando su protagonismo en el proceso de recuperación.
Para el personal sanitario
- Trabajo más personalizado:
- La atención se realiza de manera más humanizada, fortaleciendo la relación con el paciente en su entorno habitual.
- Identificación de problemas sociales:
- Permite detectar situaciones sociales o familiares que podrían influir en el proceso terapéutico y abordarlas adecuadamente.
- Colaboración activa:
- Aumenta la implicación de la familia en los cuidados, mejorando los resultados del tratamiento.
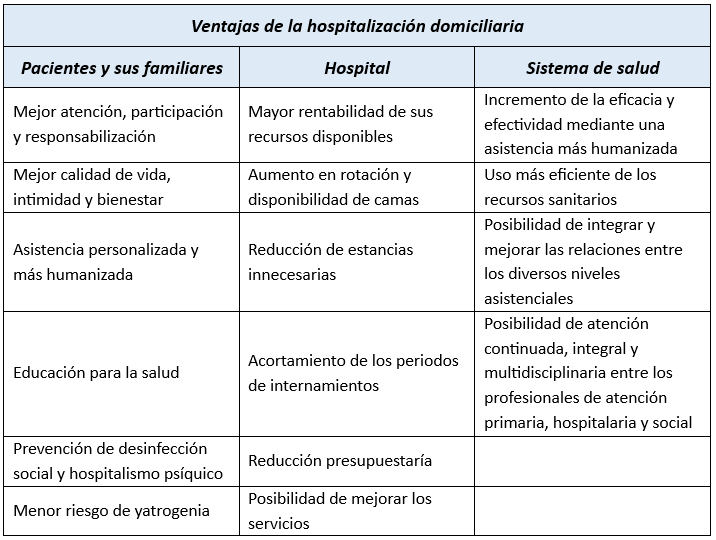
En definitiva, la hospitalización domiciliaria combina atención médica de calidad con el confort del hogar, promoviendo una experiencia más personalizada y efectiva para todos los implicados.
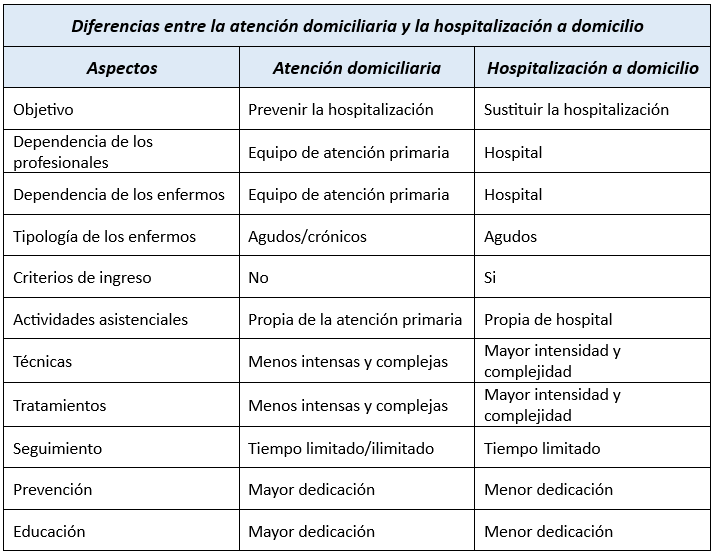
Diferencias entre la atención domiciliaria y la hospitalización domiciliaria
La hospitalización domiciliaria es un recurso complementario que refuerza otros niveles asistenciales, adaptándose a las necesidades específicas de la población y el modelo sanitario vigente. Aunque muchos países han adoptado el modelo francés, que distingue entre hospitalización domiciliaria y atención domiciliaria desde Atención Primaria, existen diferencias claras entre ambas modalidades. Estas diferencias pueden dividirse en aspectos organizativos y asistenciales:
Aspectos organizativos
1. Objetivos principales:
- La hospitalización domiciliaria busca sustituir la hospitalización tradicional.
- La atención domiciliaria tiene como objetivo prevenir la necesidad de hospitalización.
2. Dependencia funcional:
- La hospitalización domiciliaria depende funcional y organizativamente del hospital de referencia.
- La atención domiciliaria está bajo la coordinación de los equipos de Atención Primaria correspondientes a la zona de residencia del paciente.
3. Tipo de pacientes atendidos:
- La hospitalización domiciliaria se centra en pacientes con necesidades complejas y específicas.
- La atención domiciliaria abarca tanto a pacientes agudos como crónicos, generalmente manejados desde el primer nivel asistencial.
Aspectos asistenciales
1. Criterios de ingreso:
- Los pacientes ingresan en hospitalización domiciliaria por indicación médica precisa, habitualmente como alternativa a la hospitalización convencional.
- En la atención domiciliaria, no se requiere ingreso formal; se aborda según las necesidades del paciente en el ámbito comunitario.
2. Actividades y tratamientos:
- La hospitalización domiciliaria incluye procedimientos técnicos y tratamientos de alta complejidad, similares a los realizados en un hospital.
- En la atención domiciliaria, las actividades suelen ser más simples, enfocadas en el control de patologías menos graves y en cuidados básicos.
3. Seguimiento y educación:
- La hospitalización domiciliaria asegura un monitoreo continuo, similar al hospital, para el manejo de procesos clínicos activos.
- La atención domiciliaria prioriza la prevención y la educación sanitaria, promoviendo la autonomía del paciente.
Resultados y calidad de vida
En comparación con la hospitalización convencional, la hospitalización domiciliaria logra resultados clínicos similares, pero con una mejora significativa en la calidad de vida del paciente y sus familiares. La duración de la estancia en una Unidad de Hospitalización Domiciliaria (UHD) varía según las necesidades del paciente, siendo en algunos casos equivalente a la hospitalización tradicional, mientras que en otros se establecen metas específicas, como 20 días de media, con cierta flexibilidad.
En resumen, mientras que la hospitalización domiciliaria es una extensión del hospital adaptada al hogar, la atención domiciliaria se orienta más hacia la prevención y educación sanitaria dentro del marco de Atención Primaria.