Las infecciones nosocomiales: vigilancia, prevención y control
La historia de las infecciones nosocomiales (hospitalarias) es tan antigua como la de los hospitales mismos; estas infecciones han existido desde que se agrupan a los enfermos para su cuidado. Las infecciones nosocomiales son un importante problema de salud pública debido a su significativa morbilidad y mortalidad, lo que genera altos costos sociales y económicos. Se estima que en nuestro entorno, entre el 6 y el 10% de los pacientes ingresados en un hospital de agudos adquieren una infección nosocomial durante su estancia en el centro. La estimación de la mortalidad sitúa este problema entre las diez primeras causas de muerte, lo que ha hecho que conocer las tasas de infección se considere necesario para las estadísticas vitales.
Los datos de prevalencia de 2018 son:
- Prevalencia de pacientes con infecciones según origen de la infección: Total de pacientes con infección nosocomial: 7,15%.
- Prevalencia de infecciones según origen de la infección: Total de pacientes con infección nosocomial: 7,97%.
En cuanto a la incidencia según el sexo de los pacientes, los datos de 2018 son:
- Mujeres: 48,24% (edad media de 60,27 años).
- Hombres: 51,76% (edad media de 61,33 años).
El concepto de infección nosocomial clásica se ha ampliado para que el estudio sea más específico, introduciendo el término “infecciones relacionadas con la asistencia sanitaria” (IRAS). Estas incluyen las infecciones nosocomiales clásicas y las infecciones adquiridas por pacientes de la comunidad en contacto con la asistencia sanitaria. Las IRAS son una causa mayor de mortalidad, sufrimiento para los pacientes, frustración para los profesionales sanitarios y gasto económico para la sociedad. Además, son cada vez más difíciles de tratar debido a la creciente frecuencia de bacterias multirresistentes (BMR).
Consideraciones generales
La infección nosocomial o adquirida en el hospital es aquella que aparece durante la hospitalización del paciente y que no estaba presente ni en período de incubación en el momento de la admisión en el centro, independientemente de que se manifieste o no durante su estancia en el hospital.
La OMS la define como cualquier enfermedad microbiana, clínicamente reconocible, que afecta a los pacientes como consecuencia de ser admitidos en el hospital o atendidos para tratamiento, y al personal sanitario como consecuencia de su trabajo.
Epidemiología
La frecuencia de las infecciones varía entre los hospitales, dependiendo de sus características específicas, siendo los hospitales universitarios y aquellos con mayor número de camas los que presentan mayor frecuencia. También hay variaciones según las unidades de hospitalización, con la Unidad de Cuidados Intensivos mostrando la mayor prevalencia (16,84 % en 2018 de pacientes con alguna IRAS adquirida en el propio centro durante el ingreso). Otros servicios con alta incidencia incluyen Hematología (TMO), rehabilitación, cirugía del aparato digestivo y oncología.
El 60 % de las muertes relacionadas con infecciones nosocomiales se deben a neumonías. En cuanto a los agentes responsables, se ha observado que el 70 % de las muertes son debidas a bacteriemias por gramnegativos. Las bacteriemias por cándidas tienen una mortalidad del 38 %.
Las cifras varían en función de varios factores, como:
- El método de vigilancia empleado.
- La localización del proceso infeccioso.
- El agente causal responsable.
- Las características del paciente ingresado.
Estudios de prevalencia
En España, al no ser una enfermedad de declaración obligatoria, se lleva a cabo la evaluación del proyecto EPINE (desde 1990), que consiste en desarrollar anualmente un estudio de prevalencia de las infecciones en los principales hospitales españoles. Estos estudios son realizados por los Servicios de Medicina Preventiva, donde se lleva a cabo la vigilancia epidemiológica de estas enfermedades.
Desde 2012, el estudio EPINE se ha adaptado al protocolo del Estudio Europeo de Prevalencia (European Point Prevalence Survey, EPPS), bajo la iniciativa y dirección del ECDC (European Centre for Disease Prevention and Control), y se realiza en todos los países de la Unión Europea.
Como novedad, en 2018 los estudios de prevalencia se refieren a las infecciones relacionadas con la asistencia sanitaria (IRAS).
Etiología
Según el origen del microorganismo que causa la infección, se distinguen tres tipos:
1. Infección endógena: Causada por microorganismos que pertenecen a la propia flora comensal del paciente.
2. Infección exógena: Causada por microorganismos adquiridos de una fuente externa al paciente, ya sea de otros pacientes, personal sanitario o de objetos inanimados.
3. Adquisición exógena de la flora seguida de infección endógena: Primero, el paciente adquiere la flora del hospital que se convierte en parte de su flora y, posteriormente, al producirse una alteración en las defensas, se desarrolla una infección nosocomial endógena causada no por la flora original del huésped, sino por la flora hospitalaria.
La frecuencia con que se presentan los microorganismos que pueden causar infección nosocomial varía según el lugar de la infección. En general, los más comunes son:
1. Bacilos gramnegativos: Son los más frecuentemente aislados. Ejemplo: Escherichia coli (15.09% en el EPINE 2018), habitante usual del tracto digestivo.
2. Bacterias gramnegativas avirulentas: Como Pseudomonas (9.96%) y Klebsiella pneumoniae (7.87%), que son patógenos nosocomiales comunes.
3. Bacterias grampositivas: Como Staphylococcus aureus (10.29%) y epidermidis (5.75%), que se presentan con mayor frecuencia en recién nacidos y pacientes quirúrgicos, y Enterococcus faecalis (5.96%), que causa infecciones urinarias.
4. Hongos: Comunes en pacientes inmunodeprimidos o con uso indiscriminado de antibióticos, que reducen significativamente la flora endógena normal. Ejemplo: Candida albicans (4.26%).
5. Virus: Como citomegalovirus, herpes simple o zoster, hepatitis, etc.
Los factores de riesgo que predisponen a un paciente a sufrir una infección nosocomial pueden ser intrínsecos (como la patología de base o la malnutrición) o extrínsecos (como la quimioterapia, procedimientos terapéuticos invasivos como el sondaje urinario, uso de ventilación mecánica, etc.).
Fuentes de infección y mecanismos de transmisión
Los principales eslabones de la cadena epidemiológica en los que debemos enfocarnos para prevenir la infección nosocomial son la fuente de infección, el mecanismo de transmisión y el huésped susceptible. Para ello, debemos considerar que:
- Las infecciones nosocomiales de origen endógeno se propagan principalmente por contacto y vehículos contaminados, a través del contacto directo con las manos del personal sanitario (enfermeras, Técnicos en Cuidados Auxiliares de Enfermería, etc.).La medida principal para prevenir la transmisión de infecciones por contacto directo es el lavado cuidadoso de las manos en cada contacto con los pacientes.
- El segundo mecanismo de transmisión son los vehículos contaminados, como medicaciones, alimentos e instrumentos médicos.
- La transmisión aérea en el hospital es difícil de demostrar, pero puede intervenir en enfermedades como infecciones virales, respiratorias o tuberculosis abierta.
- Los pocos gérmenes aislados en un quirófano prácticamente no presentan ningún riesgo.
Principales tipos de infección hospitalaria
En el ámbito hospitalario, las infecciones urinarias, las infecciones de heridas quirúrgicas, las bacteriemias y las infecciones respiratorias constituyen el 80 % de las infecciones nosocomiales.
Según los estudios del proyecto EPINE publicados en 2002, las enfermedades respiratorias (neumonías, infecciones de las vías respiratorias bajas, tuberculosis, etc.) superaron por primera vez a las infecciones urinarias, que hasta entonces se consideraban la infección nosocomial más común. En los informes publicados entre 2012 y 2018, las infecciones quirúrgicas ocuparon el primer lugar.
En el último informe publicado en 2018, las localizaciones más comunes en pacientes con infecciones adquiridas fueron:
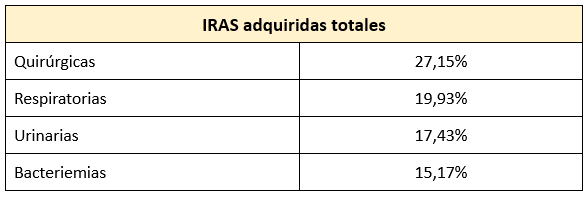

Infecciones de heridas quirúrgicas
Las infecciones de heridas quirúrgicas ocupan el primer lugar entre las infecciones relacionadas con la atención sanitaria (IRAS), representando un 27,15% del total. Si se suman las infecciones adquiridas durante el ingreso y las importadas de otros centros, este porcentaje asciende a aproximadamente el 30%.
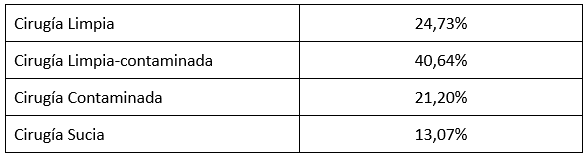
Es fundamental conocer el tipo de cirugía según el grado de contaminación:
- Limpia:
- No se penetra en la vía respiratoria, tubo digestivo, tracto genitourinario o cavidad orofaríngea, ni se accede a tejidos infectados.
- Son heridas que cicatrizan por primera intención y el riesgo de contaminación es exógeno.
- Limpia-contaminada:
- Cuando se penetra en cavidades que están comunicadas con el exterior.
- Contaminada:
- Son heridas abiertas recientes (menos de 4 horas) o operaciones con alteraciones en la técnica estéril.
- Sucia o infectada:
- Se trata de heridas traumáticas no recientes (más de 8 horas) con tejido desvitalizado.
La prevalencia de pacientes con alguna IRAS quirúrgica adquirida durante el ingreso en 2018 se muestra en la siguiente tabla:
Existen cuatro factores de riesgo que son los de mayor influencia:
- Intervención abdominal.
- Duración de la intervención.
- Cirugía contaminada o infectada.
- Presencia de tres o más enfermedades subyacentes.
Enfermedades respiratorias (neumonías, vías respiratorias bajas, tuberculosis, etc.)
En el informe EPINE de 2018, las enfermedades respiratorias ocupan el segundo lugar, representando el 19,93% del total. El principal mecanismo patogénico es la aspiración de secreciones gástricas y orofaríngeas en pacientes con alteraciones en sus sistemas defensivos. Los microorganismos colonizan el estómago, las vías respiratorias superiores y los bronquios, causando infección en los pulmones.
Los factores que predisponen a la infección respiratoria incluyen la traqueotomía, los equipos de respiración asistida, los equipos de anestesia, los tubos endotraqueales y la broncoscopia.
La gravedad del estado del paciente, la duración de la respiración mecánica, el uso previo de antibióticos y la calidad de la atención respiratoria son factores de riesgo para la infección.
Infecciones urinarias
En el último informe EPINE de 2018, las infecciones urinarias ocupan el tercer lugar entre las infecciones relacionadas con la atención sanitaria (IRAS), con un porcentaje del 17,43%. El 60% de estas infecciones están asociadas a manipulaciones instrumentales de las vías urinarias (sondaje vesical), y el microorganismo más frecuentemente aislado es E. coli. En muchos casos, estas infecciones pasan inadvertidas.
La incidencia de bacteriurias después de la cateterización depende de varios factores, siendo uno de los más importantes la duración del cateterismo (más de 48 horas). Otros factores incluyen la edad y el sexo del paciente.
Bacteriemias
La mayoría de las bacteriemias son secundarias a una infección localizada en otra parte del cuerpo, principalmente del tracto urinario, neumonía o una herida quirúrgica. Las bacteriemias primarias están asociadas a la instrumentalización intravascular. Aunque no se han descrito brotes relacionados con la contaminación de líquidos de perfusión, los catéteres intravenosos son la principal fuente de patógenos.
Según el informe EPINE 2018, su incidencia es del 15,17%.
Prevención y control de la infección nosocomial y las infecciones relacionadas con la asistencia sanitaria (IRAS)
Los hospitales que cuentan con programas activos de vigilancia y control presentan un número significativamente menor de infecciones en comparación con aquellos que no los tienen.
Los elementos esenciales para un programa de control efectivo son:
- Un sistema de vigilancia activa de la infección, con informes periódicos de los resultados al personal hospitalario.
- Medidas de control rigurosas para eliminar los factores de riesgo reconocidos.
- Una enfermera dedicada al control de la infección hospitalaria.
- Epidemiólogos con conocimientos sobre la infección nosocomial y las IRAS, que participen activamente en los programas de control.
Medidas generales en la prevención y control de la infección hospitalaria
Normas generales de actuación
- Normas de higiene para el personal sanitario: Son básicas y obligatorias para todos. La principal medida preventiva para evitar infecciones cruzadas en el hospital es el lavado de manos. La técnica de lavado de manos depende del tipo de maniobra a realizar. En la mayoría de los casos, se realiza un lavado de manos higiénico (con agua y jabón). En el caso de un lavado quirúrgico de manos, es necesario usar un jabón antiséptico y prolongar el lavado durante 5 minutos.
- Normas en instrumentación: Todas las maniobras con capacidad contaminante deben restringirse al máximo. Cuando se realicen, deben hacerse en condiciones de asepsia y durante el menor tiempo posible.
- Medidas de aislamiento: Tienen dos objetivos:
- Prevenir que los pacientes infectados transmitan la infección a otros.
- Proteger a los pacientes con alto riesgo.
Política de antibióticos
Es el conjunto de normas establecidas en un hospital para indicar en qué circunstancias se pueden o no utilizar diversos antimicrobianos.
Cada hospital, a través de su comité de infecciones o la comisión de política de antibióticos, debe elaborar una lista limitada de antibióticos y establecer normas para sus indicaciones terapéuticas y preventivas.
Medidas específicas de prevención de la infección urinaria
Paciente con sonda vesical
Las medidas de prevención se basan en restringir el uso de sondas urinarias a los pacientes que realmente lo necesiten. No deben utilizarse para la comodidad del personal ni mantenerse por más tiempo del necesario. Solo personal capacitado que conozca las técnicas asépticas de inserción y mantenimiento debe manejar la sonda. Se debe seleccionar el catéter de menor calibre posible que permita un balón de retención de al menos 10 ml. Los pacientes urológicos pueden requerir calibres y balones más grandes.
Es fundamental mantener el flujo urinario sin obstrucciones, evitando dobleces en el tubo y la sonda. Usar sistemas de circuito cerrado con válvula anti-retorno en la bolsa y no desconectarlos previene la infección urinaria. La bolsa colectora debe estar colocada sobre su soporte a un nivel más bajo que la vejiga, y los catéteres dañados deben ser reemplazados cuando sea necesario. La bolsa colectora debe vaciarse cuando esté llena.
Paciente sin sonda vesical
La incidencia de infecciones urinarias está relacionada con la edad y el sexo, siendo más común en mujeres debido a la menor longitud de la uretra, aunque en personas mayores la proporción es similar en hombres y mujeres. Las consideraciones generales para evitar infecciones nosocomiales en personas sin sonda urinaria incluyen:
- La higiene de los genitales debe realizarse siempre de la zona genital hacia el área anal, nunca al revés, para evitar el arrastre de gérmenes del ano hacia los genitales.
- Usar agua y un antiséptico no irritante para la higiene, en lugar de jabón, para no alterar el pH vaginal, que actúa como barrera protectora contra infecciones urinarias.
- Se recomienda vaciar la vejiga con frecuencia y no retener el deseo de orinar, evitando el estancamiento de orina que favorece el crecimiento bacteriano.
- Crear un ambiente de privacidad y confianza para que el paciente se sienta cómodo en todo momento.
- Mantener una adecuada hidratación del paciente, con 2500 a 3000 ml de líquido al día, siempre que no haya contraindicación.
Prevención de las infecciones quirúrgicas
Para prevenir infecciones quirúrgicas, es esencial realizar la técnica quirúrgica de manera aséptica. Esto incluye un meticuloso lavado de manos, el uso de ropa adecuada y estéril, instrumentos limpios y correctamente esterilizados, limpieza del campo operatorio y la aplicación de un antiséptico eficaz hasta que la piel recupere su integridad. El uso de antibióticos profilácticos está indicado, excepto en cirugías limpias, a menos que se coloquen prótesis o derivaciones.
Las curas de las heridas operatorias deben comenzar con las no infectadas y finalizar con las sépticas, utilizando guantes y mascarilla. En caso de tejidos necróticos, es necesario extirparlos.
Prevención de infecciones respiratorias
- Evitar las traqueotomías innecesarias.
- En pacientes con traqueotomía, realizar la limpieza traqueal con guantes y catéteres de succión estériles.
- Evitar el uso innecesario de humidificadores y, cuando sean necesarios, reemplazar frecuentemente el frasco y el agua del humidificador con técnica estéril, lo mismo aplica para los nebulizadores.
- Fomentar tratamientos posturales y realizar fisioterapia respiratoria, motivando al paciente a aprovechar al máximo su capacidad pulmonar.
- Los tubos endotraqueales deben ser estériles y desechables.
- Los broncoscopios deben ser esterilizados cada vez que se utilicen.
Prevención de las bacteriemias
La medida más efectiva es una cuidadosa selección y mantenimiento de las cánulas arteriales y venosas.
Grados de eficacia de las medidas de prevención de las infecciones nosocomiales
Estas medidas se han clasificado según su eficacia en tres categorías:
- Grado 1, eficacia probada:
- Esterilización.
- Lavado de manos.
- Sistema de drenaje urinario cerrado.
- Monitoreo de catéteres intravenosos.
- No tocar las heridas.
- Quimioprofilaxis en cirugías contaminadas.
- Supervisión de los respiradores.
- Uso de guantes.
- Vacunación del personal sanitario (hepatitis B, gripe, etc.).
- Grado 2, eficacia lógica:
- Procedimientos de aislamiento.
- Educación e información.
- Sistemas de vigilancia epidemiológica.
- Grado 3, eficacia dudosa o desconocida:
- Desinfección del suelo, paredes y lavabos.
- Uso de luz ultravioleta.
- Nebulizadores.
- Flujo laminar.
- Quimioprofilaxis en cirugías limpias.
- Control bacteriológico rutinario del ambiente.
- Filtros terminales intravenosos.
- Medios de barrera (calzas, batas, mascarillas) utilizados sistemáticamente por los familiares de pacientes en UCI o reanimación.


