Vías de Administración de los Medicamentos
Tipos de Medicamentos
El Real Decreto Legislativo 1/2015, de 24 de julio, aprueba la Ley de garantías y uso racional de los medicamentos y productos sanitarios. Esta normativa regula, dentro de las competencias del Estado, los medicamentos de uso humano y productos sanitarios, así como su investigación clínica, evaluación, autorización, registro, fabricación, control de calidad, almacenamiento, distribución, comercialización, información, publicidad, importación y exportación, prescripción y dispensación, seguimiento de la relación beneficio-riesgo, y el uso racional de estos medicamentos. También incluye las normativas para su posible financiación con fondos públicos. Además, regula las sustancias, excipientes y materiales utilizados en su fabricación, preparación o envasado.
La ley también establece la regulación de las actividades de las personas físicas o jurídicas involucradas en la circulación industrial o comercial, así como en la prescripción y dispensación de medicamentos y productos sanitarios. Además, define los criterios y requisitos generales aplicables a los medicamentos veterinarios, incluyendo aquellos especiales como las fórmulas magistrales y los preparados industrialmente, como las premezclas para piensos medicamentosos.
Según este Real Decreto Legislativo, se entiende por:
a) Medicamento de uso humano: cualquier sustancia o combinación de sustancias que se presenta con propiedades para el tratamiento o prevención de enfermedades en humanos o que pueda usarse o administrarse a humanos con el fin de restaurar, corregir o modificar funciones fisiológicas mediante una acción farmacológica, inmunológica o metabólica, o para establecer un diagnóstico médico.
b) Medicamento de uso veterinario: cualquier sustancia o combinación de sustancias que se presenta con propiedades curativas o preventivas respecto a enfermedades en animales, o que puede administrarse a un animal con el fin de restaurar, corregir o modificar sus funciones fisiológicas mediante una acción farmacológica, inmunológica o metabólica, o para establecer un diagnóstico veterinario. También se consideran medicamentos veterinarios las premezclas para piensos medicamentosos destinados a ser incorporados a un pienso.
c) Principio activo: cualquier material, sin importar su origen (humano, animal, vegetal, químico u otro tipo), al que se le atribuye una actividad adecuada para constituir un medicamento.
d) Excipiente: cualquier componente de un medicamento distinto del principio activo y del material de acondicionamiento.
e) Materia prima: cualquier sustancia, activa o inactiva, utilizada en la fabricación de un medicamento, que puede permanecer inalterada, modificarse o desaparecer durante el proceso.
f) Forma galénica o forma farmacéutica: la disposición de los principios activos y excipientes para constituir un medicamento, definida por la presentación del producto farmacéutico y la forma en que se administra.
g) Medicamento genérico: un medicamento con la misma composición cualitativa y cuantitativa en principios activos y la misma forma farmacéutica que un medicamento de referencia, cuya bioequivalencia ha sido demostrada mediante estudios adecuados de biodisponibilidad. Las diferentes formas de un principio activo se consideran iguales a menos que tengan propiedades significativamente distintas en cuanto a seguridad y/o eficacia. Las formas farmacéuticas orales de liberación inmediata se consideran una misma forma farmacéutica. El solicitante puede estar exento de presentar estudios de biodisponibilidad si demuestra que el medicamento genérico cumple los criterios relevantes. Los medicamentos genéricos no tienen marca comercial y pueden ser comercializados por varios laboratorios.
h) Producto intermedio: un producto destinado a una posterior transformación industrial por un fabricante autorizado.
i) Fórmula magistral: un medicamento destinado a un paciente individual, preparado por un farmacéutico, o bajo su dirección, para cumplir una prescripción específica detallada de los principios activos, siguiendo normas de correcta elaboración y control de calidad, dispensado en una farmacia o servicio farmacéutico, con la debida información al usuario.
j) Preparado oficinal: un medicamento elaborado siguiendo normas de correcta elaboración y control de calidad, garantizado por un farmacéutico o bajo su dirección, dispensado en una farmacia o servicio farmacéutico, descrito en el Formulario Nacional, destinado a la entrega directa a los pacientes de esa farmacia o servicio farmacéutico.
k) Medicamento en investigación: una forma farmacéutica de un principio activo o placebo que se investiga o utiliza como referencia en un ensayo clínico, incluidos los productos autorizados utilizados de forma diferente a la autorizada, para tratar una indicación no autorizada, o para obtener más información sobre un uso autorizado.
l) Producto sanitario: cualquier instrumento, dispositivo, equipo, material u otro artículo, utilizado solo o en combinación, incluidos los programas informáticos que intervienen en su buen funcionamiento, destinado a ser utilizado en humanos con fines de diagnóstico, prevención, control, tratamiento o alivio de una enfermedad; diagnóstico, control, tratamiento, alivio o compensación de una lesión o deficiencia; investigación, sustitución o modificación de la anatomía o de un proceso fisiológico; o regulación de la concepción. No ejerce la acción principal deseada en el cuerpo humano por medios farmacológicos, inmunológicos ni metabólicos, pero puede contribuir a su función.
m) Producto de higiene personal: sustancias o preparados que, sin considerarse legalmente medicamentos, productos sanitarios, cosméticos o biocidas, se aplican sobre la piel, dientes o mucosas del cuerpo humano con fines de higiene o estética, o para neutralizar o eliminar ectoparásitos.
n) Producto cosmético: cualquier sustancia o preparado destinado a ser puesto en contacto con diversas partes superficiales del cuerpo humano (epidermis, sistema piloso y capilar, uñas, labios y órganos genitales externos) o con los dientes y mucosas bucales, con el fin exclusivo o principal de limpiarlos, perfumarlos, modificar su aspecto, corregir olores corporales, o protegerlos y mantenerlos en buen estado.
Principios de Farmacología General
Un fármaco es una sustancia química que interactúa con un sistema biológico, generando efectos que pueden ser beneficiosos (terapéuticos) o perjudiciales (tóxicos).
Cada fármaco tiene tres denominaciones:
- Nombre Comercial (Marca Registrada): Es el nombre bajo el cual se vende el medicamento (por ejemplo, “Aspirina”).
- Nombre Químico: Describe la composición química del principio activo del fármaco (por ejemplo, “Ácido acetilsalicílico”).
- Nombre Genérico: Refleja la acción del principio activo (por ejemplo, “Ácido acetilsalicílico 600 mg”).
La farmacología es una ciencia que estudia los fármacos desde diversas perspectivas y se divide en varias áreas:
- Farmacodinamia: Analiza los mecanismos de acción y los efectos de los fármacos en el organismo. Los fármacos suelen ejercer su acción uniéndose a un receptor específico en el cuerpo, formando un complejo fármaco-receptor. Esta unión tiene las siguientes características:
- El fármaco se une a su receptor de manera específica.
- La unión es generalmente reversible y su duración varía.
- La interacción entre el fármaco y el receptor desencadena una serie de cambios metabólicos en las células, produciendo el efecto farmacológico.
- Farmacognosia: Estudia las propiedades físico-químicas de las materias primas o principios activos de origen biológico que se usan en la fabricación de medicamentos.
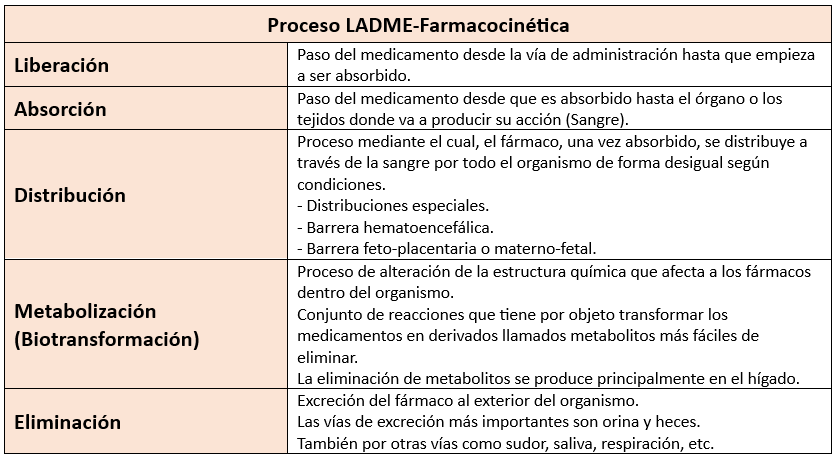
- Farmacocinética: Examina las etapas del proceso de un fármaco en el organismo, que incluyen su liberación, absorción, distribución, metabolismo y eliminación. Este proceso se resume en el acrónimo LADME.
- Toxicología: Investiga los efectos adversos y tóxicos que algunas sustancias pueden causar en el organismo. Los efectos pueden ser previsibles (adversos) o inesperados (tóxicos).
- Farmacoterapéutica: Se ocupa del uso de fármacos para el diagnóstico, tratamiento y prevención de enfermedades o alteraciones físicas. Los tratamientos pueden ser de diferentes tipos:
- Etiológico: Se enfoca en tratar la causa de la enfermedad. Por ejemplo, el uso de antibióticos para combatir infecciones.
- Patogénico o Correctivo: Busca bloquear el mecanismo patológico de una condición. Por ejemplo, la insulina para controlar la diabetes.
- Diagnóstico: Utilizado para diagnosticar enfermedades, como los contrastes radiológicos.
- Profiláctico: Previene enfermedades, como las vacunas.
- Supresivo: Ofrece alivio temporal de los síntomas de una enfermedad, por ejemplo, en tratamientos paliativos para enfermedades terminales.
- Sintomático: Se centra en aliviar los síntomas de una enfermedad, como el uso de medicamentos antigripales.
- Farmacia Galénica o Farmacotecnia: Incluye todos los procesos relacionados con la elaboración y preparación de medicamentos.
Farmacocinética (LADME)
Cuando un fármaco se administra, es esencial que llegue a la biofase, que es el lugar en el organismo donde interactúa y produce su efecto terapéutico, en una concentración adecuada y dentro del rango terapéutico necesario. Para lograr esto, el fármaco debe pasar por varios procesos:
1. Liberación: El fármaco debe desprenderse de su forma farmacéutica y disolverse en el cuerpo para ser absorbido.
2. Absorción: Una vez liberado, el fármaco se absorbe y pasa al torrente sanguíneo.
3. Distribución: El fármaco se transporta a través de la sangre hacia los tejidos y órganos donde ejercerá su acción.
4. Metabolización: El fármaco es transformado por el organismo, principalmente en el hígado, a través de procesos enzimáticos.
5. Eliminación: Finalmente, el fármaco o sus productos de metabolismo son excretados del cuerpo, principalmente a través de la orina, la bilis, o la saliva.
Estos procesos, conocidos como LADME (Liberación, Absorción, Distribución, Metabolización y Eliminación), determinan la biodisponibilidad del fármaco. La biodisponibilidad es la cantidad de fármaco que llega de forma activa a la circulación sistémica, lo cual es crucial para su eficacia terapéutica.
Liberación y Absorción
Para que un fármaco ejerza su efecto, primero debe liberarse de su forma farmacéutica (FF) y disolverse en el lugar donde será absorbido. La liberación del fármaco depende de la forma en que está formulado. Por ejemplo, un comprimido se disuelve más rápido que una gragea, que está recubierta por varias capas protectoras. Además, los excipientes dentro del comprimido pueden afectar la velocidad de disolución; por ejemplo, un mayor contenido de almidón puede acelerar este proceso. En el caso de jarabes y soluciones orales, el fármaco ya está disuelto, mientras que en formas sólidas, como comprimidos, el fármaco necesita disolverse primero.
Para los medicamentos administrados por vía oral, la liberación ocurre en el estómago o intestino, y desde allí el fármaco se absorbe hacia la sangre. En la administración parenteral, el fármaco debe atravesar la membrana endotelial de los capilares mediante mecanismos como el transporte pasivo, poros o pinocitosis, para ser absorbido en el sitio de inyección.
La cantidad de fármaco que se absorbe depende de varios factores:
- Características fisicoquímicas del fármaco:
- Peso molecular: Fármacos con moléculas grandes pueden tener dificultad para atravesar membranas.
- Liposolubilidad: Los fármacos que se disuelven en grasas atraviesan las membranas celulares más fácilmente.
- Grado de ionización: La forma en que el fármaco se ioniza depende de su naturaleza (ácido o básico) y del pH del entorno. Las moléculas ionizadas, incluso si son pequeñas, no pueden pasar a través de las membranas lipídicas.
- Gradiente de concentración: La diferencia en concentración del fármaco a ambos lados de la membrana afecta la velocidad de absorción.
- Vía de administración: Diferentes vías pueden afectar cómo y dónde se absorbe el fármaco.
- Factores patológicos: Algunas enfermedades pueden alterar la absorción de los fármacos.
- Factores yatrogénicos: Interacciones entre diferentes medicamentos pueden influir en la absorción.
El proceso de liberación y absorción del fármaco se conoce como la fase de absorción. En la administración intravenosa, no hay una fase de absorción porque el fármaco ya está disuelto en la sangre desde el momento de la inyección. La rapidez de la absorción es crucial ya que determina las concentraciones del fármaco en el plasma, afectando así su eficacia y potencial toxicidad, en función de su margen terapéutico.
Distribución
Una vez que el fármaco ha sido absorbido, comienza a pasar por los procesos de distribución, metabolismo y excreción, conocidos en conjunto como la fase de disposición. La distribución es el proceso mediante el cual el fármaco se mueve desde el plasma sanguíneo hacia los tejidos y fluidos fuera del sistema vascular (como los tejidos corporales) a través de mecanismos como la difusión pasiva, las hendiduras en las membranas celulares y la pinocitosis.
El sistema circulatorio transporta el fármaco a través del cuerpo, donde puede unirse a proteínas plasmáticas, como la albúmina. Desde el torrente sanguíneo, el fármaco puede pasar al líquido intersticial que rodea las células de los órganos y tejidos. Además, el fármaco puede ingresar al interior de las células, donde puede unirse a diversos componentes celulares, como proteínas, si tiene afinidad por ellos.
Las uniones del fármaco a proteínas plasmáticas o a componentes celulares afectan la concentración del fármaco libre (no unido). Solo el fármaco libre puede unirse a sus receptores y ejercer su efecto terapéutico. Por lo tanto, la cantidad de fármaco libre disponible para actuar puede variar dependiendo de cómo se une el fármaco a otras moléculas en el cuerpo.
Metabolismo y Excreción
El proceso de eliminación de los fármacos involucra dos etapas principales: el metabolismo y la excreción. Estos procesos se encargan de transformar y eliminar los fármacos del organismo, y la importancia de cada uno puede variar dependiendo de las características del fármaco.
- Metabolismo: Principalmente ocurre en el hígado y se compone de dos fases. En la primera fase, el fármaco sufre reacciones de oxidación, reducción e hidrólisis, que generan metabolitos más polares. Estos metabolitos pueden ser más fáciles de eliminar del cuerpo. En la segunda fase, estos metabolitos se conjugan con sustancias endógenas como el ácido glucurónico, lo que facilita aún más su excreción. A menudo, estos metabolitos son menos activos que el fármaco original, pero algunos fármacos requieren esta biotransformación para convertirse en su forma activa; estos se conocen como profármacos.
- Excreción: La excreción se realiza principalmente a través de los riñones, pero también puede ocurrir por otras vías como la bilis, la saliva, la leche materna o a través de las células descamadas. Los fármacos lipofílicos (grasos) suelen metabolizarse principalmente en el hígado, mientras que los fármacos hidrofílicos (acuosos) se eliminan principalmente por los riñones.
Factores que afectan el metabolismo de los fármacos:
- Edad: En los ancianos, los sistemas enzimáticos del hígado pueden estar desgastados, mientras que en los recién nacidos y prematuros, los sistemas enzimáticos están inmaduros. Estos factores pueden llevar a una menor capacidad para metabolizar fármacos, requiriendo dosis más bajas para evitar niveles plasmáticos excesivos.
- Sexo: Las diferencias hormonales pueden influir en la actividad enzimática, afectando el metabolismo de los fármacos.
- Alteraciones patológicas: Enfermedades como la cirrosis o insuficiencia hepática pueden reducir la capacidad del hígado para metabolizar fármacos.
- Polimorfismo genético: Las variaciones genéticas individuales pueden influir en la capacidad de metabolizar fármacos, lo que lleva a diferencias en la eficacia y seguridad del tratamiento.
- Inducción enzimática: Algunos fármacos y sustancias como el fenobarbital, esteroides y etanol pueden aumentar la actividad de las enzimas metabólicas. Esto puede acelerar el metabolismo de otros fármacos, reduciendo su efectividad al disminuir su concentración en el plasma.
- Inhibición enzimática: Algunos fármacos pueden inhibir la actividad enzimática, lo que impide el metabolismo de otros fármacos y puede llevar a niveles elevados de estos, aumentando el riesgo de toxicidad. Esto ocurre cuando un fármaco se une de manera competitiva a las enzimas responsables del metabolismo.
En resumen, el metabolismo y la excreción son esenciales para la eliminación de los fármacos del cuerpo. Estos procesos aseguran que los fármacos se transformen en formas que puedan ser fácilmente excretadas y previenen la acumulación de fármacos activos que podrían causar efectos adversos.
Excreción Renal y Otras Vías de Eliminación
La eliminación de fármacos del cuerpo se realiza principalmente a través de los riñones, y esta excreción renal ocurre mediante varios mecanismos fisiológicos que forman parte de la formación de la orina. Este proceso incluye las siguientes etapas:
a) Filtración Glomerular
Este proceso comienza con la formación de un ultrafiltrado en el glomérulo del riñón. El ultrafiltrado, que se produce por difusión pasiva, contiene solo solutos de pequeño tamaño capaces de atravesar las membranas de los capilares glomerulares. La orina primitiva, recolectada en el espacio del glomérulo y trasladada al túbulo proximal, contiene agua y solutos en concentraciones similares a las del plasma sanguíneo, pero no tiene células ni proteínas de alto peso molecular, como los fármacos unidos a proteínas.
b) Función Tubular (Reabsorción y Secreción)
En el túbulo renal, los solutos y el agua filtrados por el glomérulo son reabsorbidos en su mayor parte. La reabsorción activa de sodio en las células tubulares crea un gradiente osmótico que promueve la reabsorción pasiva de agua y urea. La mayor parte del agua y de las sustancias disueltas se reabsorbe y regresa a los capilares peritubulares, y luego al torrente sanguíneo. Además, el túbulo renal puede secretar sustancias desde el torrente sanguíneo hacia la luz tubular mediante transporte activo o difusión pasiva. La filtración y la secreción incrementan la concentración de fármaco en la orina, mientras que la reabsorción tiene el efecto contrario.
c) Aclaramiento Renal
El aclaramiento es una medida que indica la eficiencia con la que los riñones eliminan un fármaco del plasma. Se define como el volumen de plasma del cual el fármaco es eliminado por unidad de tiempo al pasar por el riñón.
Factores que afectan el aclaramiento renal:
- Fisiológicos: La edad puede influir en la función renal, ya que en los ancianos el transporte y la permeabilidad de las membranas pueden estar alterados. Esto puede requerir ajustes en la dosis del fármaco.
- Patológicos: En casos de insuficiencia renal, la concentración plasmática del fármaco puede aumentar, lo que puede llevar a efectos tóxicos. Por lo tanto, puede ser necesario ajustar las dosis y monitorizar los niveles plasmáticos del fármaco.
- Yatrógenos: Algunos medicamentos pueden afectar la excreción renal de otros fármacos alterando el pH o compitiendo por los sistemas de transporte activo involucrados en la reabsorción y secreción.
d) Excreción Entérica Biliar
Algunos fármacos se eliminan a través de la bilis. Estos fármacos suelen tener un alto peso molecular o se conjugan en el hígado con sustancias como el ácido glucurónico. La bilis, que transporta estos derivados conjugados, se vacía en el intestino. Desde allí, los compuestos conjugados se eliminan con las heces. Sin embargo, en el intestino grueso, los derivados conjugados pueden ser hidrolizados por enzimas como la β-glucuronidasa, rompiendo la conjugación y liberando el fármaco activo nuevamente, lo que puede llevar a la reabsorción del fármaco en el intestino y generar un fenómeno conocido como circulación enterohepática. Esto puede causar intoxicaciones, especialmente con fármacos que tienen un margen terapéutico estrecho, lo que hace necesaria la monitorización.
e) Excreción Salivar
La concentración de fármacos en la saliva está directamente relacionada con la cantidad de fármaco libre en el plasma (los fármacos unidos a proteínas permanecen como reservorio). La liposolubilidad y el grado de ionización del fármaco también influyen en su paso hacia la saliva.
En resumen, la excreción renal y otras vías de eliminación juegan un papel crucial en la eliminación de fármacos del cuerpo. Comprender estos procesos es fundamental para ajustar las dosis adecuadamente y prevenir efectos adversos.
Preparados Farmacéuticos
Una forma farmacéutica se refiere a la manera en que se presenta un medicamento, adaptando los principios activos y los excipientes para crear un producto adecuado para su administración. Es el resultado del proceso tecnológico que da al medicamento características esenciales como la dosificación, la eficacia terapéutica y la estabilidad a lo largo del tiempo.
Dado que los principios activos generalmente no se utilizan directamente (ya sea por las pequeñas cantidades requeridas o por otros factores), se les añaden excipientes que facilitan su dosificación y adecuación para su administración. Los excipientes actúan como vehículos para los principios activos.
La elaboración de estos preparados se realiza siguiendo procedimientos galénicos, y una vez finalizado el proceso, el producto se conoce como forma farmacéutica, forma galénica o forma de administración. Ejemplos de formas farmacéuticas incluyen comprimidos, cápsulas, supositorios, entre otros.
Las formas farmacéuticas preparadas para la dispensación se denominan formas oficinales o especialidades farmacéuticas. Estas son medicamentos elaborados en una forma farmacéutica específica, con una composición y dosificación definidas, y están registradas como especialidades farmacéuticas. Ejemplos de especialidades farmacéuticas son Analgesil®, Aspirina® y Ventolín®.
Clasificación
Las formas farmacéuticas pueden clasificarse según la vía de administración:
- Oral: Incluye polvos, granulados, comprimidos, cápsulas, jarabes, suspensiones y emulsiones.
- Rectal: Incluye supositorios, enemas y cremas.
- Vaginal: Incluye óvulos, comprimidos vaginales y dispositivos intrauterinos.
- Tópica y Subcutánea: Incluye pomadas, cremas, geles, pastas, parches e implantes.
- Oftálmica y Ótica: Incluye colirios, pomadas, emulsiones, insertos oftálmicos y gotas.
- Parenteral: Incluye inyectables para vías intravascular (intravenosa, intraarterial) o extravascular (intradérmica, subcutánea, intradérmica).
- Respiratoria: Incluye aerosoles e inhaladores.
Clasificación Físico-Química
La clasificación físico-química categoriza las formas farmacéuticas según el estado físico-químico del producto:
- Sólido: Incluye polvos, granulados, cápsulas, comprimidos, sellos, tabletas, supositorios, óvulos e implantes.
- Semisólido: Incluye pomadas, pastas, cremas y geles.
- Líquido: Puede ser:
- Soluciones
- Suspensiones
- Emulsiones
- Jarabes
- Elixires
- Lociones
- Linimentos
- Inyectables
- Gaseoso: Incluye inhaladores y nebulizadores.
Precauciones para la Administración de Fármacos
Los errores en la administración de medicamentos son un importante problema de seguridad clínica para los pacientes. Para evitar estos errores, se deben seguir ciertas precauciones antes de administrar un medicamento:
1. Asegurarse de Administrar el Medicamento Correcto: Aunque puede parecer simple, el riesgo de confundir un medicamento con otro aumenta cuando se realizan varias tareas simultáneamente, especialmente debido a nombres similares de fármacos. Verifique siempre el nombre del medicamento con los registros y su fecha de caducidad. Si tiene dudas, consulte antes de proceder. Si el medicamento fue preparado por alguien más, revíselo cuidadosamente; si no está seguro, descártelo y prepárelo nuevamente. Ante cualquier error en la administración, informe de inmediato a la enfermera para evaluar la situación.
2. Confirmar la Identidad del Paciente Correcto: Siempre verifique la identidad del paciente. Evite preguntar preguntas vagas como «¿Es usted el señor Campos?» ya que podrían responder afirmativamente sin comprender o podrían haber dos personas con el mismo nombre. Para los niños pequeños, utilice métodos más confiables para confirmar su identidad.
3. Administrar la Dosis Correcta: La dosis necesaria para alcanzar un efecto terapéutico puede depender de factores como la edad y el sexo del paciente. Verifique la dosis del medicamento y compárela con la dosis que está a punto de administrar, realizando una doble comprobación si es necesario.
4. Utilizar la Vía de Administración Correcta: Evite errores como partir o masticar tabletas con recubrimiento especial o aplastar tabletas de liberación prolongada, ya que esto puede alterar su absorción. La administración por vía parenteral requiere especial atención, ya que estos medicamentos tienen un efecto rápido y un error puede ser muy perjudicial o incluso fatal.
5. Administrar el Medicamento a la Hora Correcta: La eficacia de muchos medicamentos depende de una administración regular y a intervalos precisos. Para evitar errores, consulte el manual de protocolos farmacológicos del hospital para verificar las horas de administración.
Otros Aspectos a Considerar
– Educar al Paciente sobre la Medicación: Aproveche cada oportunidad para informar al paciente y a su familia sobre el medicamento. Explique la importancia de tomarlo de manera constante y durante el tiempo prescrito. Proporcione instrucciones escritas para asegurar la comprensión.
– Obtener una Historia Farmacológica Completa: Conocer todos los medicamentos que el paciente está tomando, incluidos los sin receta, es crucial para garantizar su seguridad. Pregunte sobre otros médicos que lo traten, como dentistas o psiquiatras, y considere el consumo de alcohol y el hábito de fumar.
– Verificar Alergias Medicamentosas: Diferencie entre reacciones adversas y alérgicas. Una reacción adversa es un efecto no deseado del medicamento, mientras que una reacción alérgica es una respuesta física desfavorable a un efecto químico del medicamento.
– Conocer las Interacciones Farmacológicas y Fármaco/Alimento: Esté consciente de posibles interacciones entre medicamentos y alimentos, ya que pueden ser numerosas. Mantenga una historia detallada del paciente y monitoree cualquier posible interacción.
– Registrar la Administración de Medicamentos: Anote cada medicamento que se administre para mantener un registro preciso y garantizar un seguimiento adecuado del tratamiento.
Atención Durante la Administración de Medicamentos
Al administrar un medicamento, es fundamental asegurarse de que el paciente lo tome correctamente. En algunos casos, los pacientes pueden rechazar la medicación debido a su estado de ánimo, como en la depresión. Otros pacientes con problemas de salud mental podrían tratar de engañar al personal ocultando la medicación en lugar de tomarla. Además, los pacientes con adicciones, como los que reciben metadona, pueden intentar retener las pastillas para su venta ilegal.
Para los tratamientos intravenosos o hemoderivados, es crucial que tanto el DUE (Diplomado Universitario en Enfermería) como el Técnico en Cuidados Auxiliares de Enfermería (TCAE) estén atentos a cualquier reacción adversa que pueda surgir, ya que las reacciones a la administración intravenosa suelen ser inmediatas.
Precauciones Posteriores
Existen dos áreas principales en las que se deben tomar precauciones después de la administración del medicamento:
– Observación de Reacciones: Es importante monitorear al paciente para detectar posibles reacciones adversas o alérgicas. Las reacciones alérgicas graves, como el shock anafiláctico, pueden ser potencialmente mortales. Además, se deben observar los efectos secundarios de los medicamentos, especialmente si afectan al sistema cardiovascular o respiratorio. Se recomienda tomar las constantes vitales del paciente antes y después de la administración del fármaco.
– Registro de Datos: Es necesario registrar detalladamente en la historia de enfermería la hora de administración, el paciente, el medicamento, y la dosis administrada. También se deben anotar todas las observaciones realizadas durante y después de la administración.
En caso de cometer un error en la administración, es crucial informar de inmediato para minimizar posibles complicaciones. Si se observan anomalías en las constantes vitales, también se debe comunicar al médico.
Recordatorio
La farmacocinética es la rama de la farmacología que estudia los procesos por los cuales un medicamento pasa a través del organismo. Su objetivo es entender qué sucede con un fármaco desde su administración hasta su completa eliminación del cuerpo.
Vías de Administración de Medicamentos
La administración de medicamentos implica introducir un fármaco en el organismo. Esta puede realizarse de dos formas: directa e indirecta.
Vías Directas
Las vías directas incluyen:
- Intravenosa: En el torrente sanguíneo a través de una vena.
- Intraarterial: Directamente en una arteria.
- Intracardiaca: Dentro del corazón.
- Intralinfática: En el sistema linfático.
Vías Indirectas
Las vías indirectas se dividen en dos categorías:
- Parenterales: Estas vías no utilizan el tracto digestivo y son:
- Intradérmica: En la capa superior de la piel.
- Subcutánea: Bajo la piel.
- Intramuscular: En el músculo.
- Intraósea: Dentro del hueso.
- Intraarticular: En una articulación.
- Intrarraquídea: En el espacio alrededor de la médula espinal.
- No Parenterales: Estas vías utilizan el tracto digestivo o el exterior del cuerpo y son:
- Sublingual: Bajo la lengua.
- Gástrica: En el estómago.
- Intestinal: En el intestino.
- Cólica: En el colon.
- Rectal: En el recto.
- Pulmonar: A través de los pulmones.
- Cutánea: Sobre la piel.
- Ocular: En los ojos.
- Genitourinaria: En el sistema genitourinario.
Administración de Fármacos por Vía Oral
La administración oral de medicamentos se realiza para fines preventivos, diagnósticos o terapéuticos. El fármaco se ingiere y se absorbe en el estómago y el intestino.
Precauciones
- Prescripción Médica: La administración oral debe estar basada en una prescripción médica escrita.
- Verificación de la Orden: Asegúrese de entender correctamente las instrucciones y aclare cualquier duda. Compruebe el medicamento, la fecha de caducidad, las características del fármaco, la dosis y la vía de administración.
- Identificación del Paciente: Confirme la identidad del paciente para evitar errores.
- Alergias: Conozca las posibles alergias medicamentosas del paciente.
- Condiciones de Contraindicación: Verifique si el paciente tiene condiciones que contraindiquen la vía oral, como inconsciencia, dificultad para tragar, vómitos, o aspiración gástrica.
- Confirmación de Toma: Asegúrese de que el paciente ha tomado la medicación.
- Registro: Anote la administración del medicamento.
- Revisión de Horarios: Verifique la hora de la administración anterior.
Material Necesario
- Medicamento Prescrito: Puede ser un comprimido, gragea, cápsula, jarabe, solución o suspensión.
- Carro Unidosis: Para la distribución de medicamentos.
- Vaso de Agua, Zumo o Leche: Para ayudar a la ingestión del medicamento.
- Hoja de Tratamiento Médico y Control de Administración de Medicamentos: Para registrar todos los datos relevantes.
Desarrollo de la Técnica para la Administración Oral de Medicamentos
- Lavado de Manos:
- Comience con una limpieza exhaustiva de las manos para asegurar condiciones higiénicas adecuadas.
- Explicación al Paciente:
- Informe al paciente sobre la importancia del medicamento que va a tomar, destacando sus beneficios y la necesidad de seguir el tratamiento según las indicaciones.
- Comprobación de los Cinco Errores o “Cinco Correctos”:
- Utilice la hoja de tratamiento para verificar:
- El nombre del paciente.
- Número de habitación y cama.
- Medicamento a administrar.
- Dosis.
- Vía de administración y horario.
- Esta verificación asegura que no haya errores en la administración.
- Utilice la hoja de tratamiento para verificar:
- Ofrecimiento del Medicamento:
- Entregue el medicamento al paciente y ofrézcale una bebida (agua, zumo o leche) para facilitar la ingestión. Si es posible, comunique al paciente el nombre y la dosis de cada medicamento para que se familiarice con el tratamiento, especialmente si el tratamiento continuará en casa.
- Asistencia en la Toma del Medicamento:
- Si el paciente no puede tomar el medicamento por sí mismo, ayúdelo a hacerlo. Asegúrese de que el medicamento se haya tomado realmente, ya que algunos pacientes, especialmente aquellos con problemas psiquiátricos, pueden intentar simular que toman el medicamento sin hacerlo.
- Registro de la Administración:
- Anote en la hoja de tratamiento la hora exacta en que se administró el medicamento. Firmar en la casilla correspondiente también es una opción.
- Recogida del Material y Lavado de Manos:
- Recoja todo el material utilizado y realice nuevamente el lavado de manos para mantener la higiene.
Ventajas e Inconvenientes de los Fármacos Orales
Ventajas:
– Simplicidad y Comodidad: Los medicamentos orales son fáciles de tomar y generalmente el paciente puede autoadministrarse.
– Seguridad: En caso de sobredosis, se puede realizar un lavado gástrico para mitigar los efectos.
– Costo-Efectivos: Por lo general, los medicamentos orales son más económicos en comparación con otras formas de administración.
Inconvenientes:
– Absorción Lenta: La absorción puede ser más lenta en comparación con otras vías, lo cual los hace menos adecuados para tratamientos de emergencia.
– Eficiencia Variable: La eficacia depende de la absorción gastrointestinal, que puede variar.
– Efectos Secundarios: Pueden causar irritación gástrica, tener un sabor desagradable, o provocar coloración dental.
– No Siempre Adecuados: No todos los pacientes pueden tomar medicamentos orales, especialmente si tienen problemas para tragar.
– Riesgos en el Hogar: Los medicamentos orales pueden representar un riesgo si hay niños pequeños en el hogar.
Consideraciones Especiales para la Administración Oral de Medicamentos
– Etiquetas Claras: Nunca administre medicamentos que estén en recipientes con etiquetas incorrectas o mal rotuladas.
– Preparación del Medicamento: No debe administrarse un medicamento preparado por otra persona, a menos que haya sido preparado por el servicio de farmacia.
– Seguridad del Carrito de Medicamentos: Mantenga siempre el carrito unidosis o la bandeja de medicamentos bajo vigilancia para evitar cualquier pérdida o error.
– Manejo de Medicamentos No Usados: Los medicamentos que no se han utilizado no deben devolverse a sus recipientes originales. En su lugar, deben ser desechados adecuadamente o se debe informar a la farmacia.
– Comunicación con el Paciente: Mantenga al paciente informado sobre cualquier cambio en la medicación y en la dosificación.
– Fármacos con Mal Sabor: Para los medicamentos que tienen un sabor desagradable, mezcle el fármaco con zumo y ofrézcalo con un sorbete para minimizar el contacto con las papilas gustativas.
– Alternativas para Dificultades de Deglución: Si el paciente tiene dificultades para tragar tabletas o cápsulas, consulte con la farmacia para ver si hay una forma alternativa del medicamento, como una solución o jarabe.
– Negativa del Paciente: Si el paciente se niega a tomar el medicamento, registre su negativa y notifique al médico.
Administración Sublingual
En la administración sublingual, el medicamento se coloca debajo de la lengua del paciente hasta que se disuelva. Esta vía es frecuentemente utilizada en situaciones de crisis como ataques cardíacos o hipertensión debido a su rápida absorción en una zona con alta vascularización.
Recomendaciones durante la administración:
- Evite que el paciente fume o beba líquidos mientras tiene el medicamento bajo la lengua.
- Observe cualquier posible irritación en la mucosa oral.
- Mantenga el medicamento bajo la lengua el tiempo necesario sin tragarlo ni masticarlo.
Vía Tópica
En la administración tópica, el fármaco se aplica directamente sobre la piel o las mucosas. Los efectos del medicamento se producen en el área donde se aplica, mediante su absorción local. Los métodos comunes en esta vía incluyen:
- Aplicación en la Piel: Crema, ungüento, gel, o parches.
- Aplicación en las Mucosas: Gotas nasales, oftálmicas, o soluciones para enjuagues bucales.
Administración de Pomadas Oculares
- Limpieza de los Párpados:
- Primero, limpie los párpados con una solución irrigante para preparar el área.
- Preparación del Tubo:
- Retire el tapón del tubo de pomada sin tocar el extremo aplicador para evitar contaminación.
- Aplicación de la Pomada:
- Exprima un poco de pomada a lo largo de la parte inferior del párpado (saco conjuntival).
- Cierre de Párpados:
- Mantenga los párpados cerrados durante 1 o 2 minutos para permitir que la pomada se extienda y se absorba adecuadamente.
- Visión Borrosa:
- Informe al paciente que puede experimentar visión borrosa temporalmente, lo cual es normal. Tranquilícelo si es necesario.
- Uso Adecuado:
- Solo aplique medicación en los ojos si está claramente indicada para uso oftálmico.
- Efectos Adversos:
- Esté atento a posibles efectos secundarios como disminución de la agudeza visual, visión borrosa persistente, enrojecimiento o irritación. Informe al médico de inmediato si se presentan.
Administración Oftálmica de Gotas o Pomadas
- Higiene:
- Lave sus manos antes y después del procedimiento para prevenir infecciones o conjuntivitis.
- Examen del Medicamento:
- Inspeccione el frasco del medicamento bajo la luz y verifique la fecha de caducidad. Si las gotas o pomada están decoloradas o tienen sedimentos, deséchelas y use un nuevo envase. Si el medicamento está en buen estado, caliéntelo entre las manos hasta que esté a temperatura ambiente.
- Limpieza de los Ojos:
- Limpie cualquier secreción ocular con una gasa estéril humedecida en solución irrigante, usando una gasa diferente para cada ojo para evitar la contaminación cruzada.
- Posición del Paciente:
- El paciente puede estar de pie, sentado o acostado, pero debe inclinar la cabeza hacia atrás y hacia el ojo a tratar.
- Manipulación del Párpado:
- Tire suavemente del párpado inferior (nunca del superior) sin ejercer presión innecesaria sobre el ojo.
- Aplicación de Gotas o Pomada:
- Coloque el cuentagotas sobre la conjuntiva entre el párpado inferior y el blanco del ojo. Fije su mano con dos dedos contra la mejilla o la nariz del paciente para mayor estabilidad.
- Dirección de la Mirada:
- Pida al paciente que mire lejos del cuentagotas. Aplique las gotas en el ángulo interno del saco conjuntival, sin tocar directamente el ojo. Para pomadas, aplique a lo largo del saco conjuntival inferior.
- Evitar Contacto:
- Asegúrese de que el cuentagotas no toque el ojo ni las pestañas para evitar contaminación.
- Exceso de Medicación:
- Retire cualquier exceso de medicamento con una gasa limpia.
- Almacenamiento:
- Tape el frasco de medicación y guárdelo en un lugar fresco y oscuro, lejos de la luz y el calor.
Administración de Gotas Óticas
- Lavar las Manos:
- Comience siempre con un lavado de manos exhaustivo para asegurar una correcta higiene.
- Verificar la Medicación:
- Examine el frasco de gotas óticas y verifique la fecha de caducidad. Si el líquido está descolorido o contiene sedimentos, debe desecharse y reemplazarse.
- Preparar la Medicación:
- Caliente el frasco de gotas frotándolo entre las manos durante unos minutos para alcanzar la temperatura corporal. Luego, agite el frasco antes de abrirlo.
- Posicionar al Paciente:
- Para una mejor aplicación, coloque al paciente acostado sobre el lado opuesto al oído afectado.
- Preparar el Oído:
- Sujete suavemente la parte superior de la oreja y estírela hacia arriba y hacia atrás para enderezar el canal auditivo.
- Aplicación de las Gotas:
- Mantenga el cuentagotas sobre el oído sin tocarlo. Apriete el frasco con suavidad para administrar el número exacto de gotas prescritas.
- Mantener la Posición:
- Después de la aplicación, el paciente debe permanecer en la misma posición durante 10 minutos para asegurar que el medicamento penetre adecuadamente en el oído.
- Almacenamiento:
- Cierre bien el frasco y guárdelo en un lugar fresco y oscuro, lejos de la luz y el calor.
Administración de Gotas Nasales
- Verificar el Frasco:
- Revise el frasco de gotas nasales y confirme su fecha de caducidad antes de su uso.
- Posicionar la Cabeza:
- Para que las gotas lleguen a la parte posterior de la nariz y no a la garganta, incline la cabeza hacia atrás. Use la posición de Proetz o Rose para problemas sinusales, o mantenga la cabeza inclinada hacia atrás mientras está sentado para la congestión nasal. Asegúrese de que el aplicador esté en posición horizontal al apretar el bulbo.
- Respirar Adecuadamente:
- Respire por la boca durante la aplicación para evitar que las gotas sean aspiradas hacia los pulmones o se perciban en los senos nasales.
- Contaminación:
- Las gotas nasales son propensas a la contaminación, así que evite abrir más envases de los necesarios en un corto período de tiempo.
- Uso Exclusivo:
- No comparta el envase de gotas nasales con otras personas para evitar la transmisión de infecciones.
Vía Transdérmica
Los Sistemas Terapéuticos Transdérmicos (TTS) son métodos de administración de medicamentos que se aplican sobre la piel. A diferencia de los tratamientos tópicos, estos sistemas permiten que el fármaco se absorba a través de la piel y llegue al torrente sanguíneo, produciendo efectos generales en el cuerpo.
Ejemplos de medicamentos que se administran por esta vía incluyen:
- Parche de estrógeno
- Fentanilo
- Clonidina
- Nitroglicerina
- Morfina
- Nicotina
Estos parches proporcionan una liberación controlada del medicamento y ofrecen una forma continua de tratamiento.
Administración de Inhaladores (Vía Respiratoria)
La administración de medicamentos a través de la vía respiratoria es altamente efectiva debido a la rica vascularización de las mucosas respiratorias. Existen diversos tipos de inhaladores diseñados para entregar el principio activo a las vías respiratorias. Para asegurar una administración efectiva, es crucial seguir estos pasos:
- Verificación Inicial:
- Revise la fecha de caducidad del inhalador y otros aspectos relevantes antes de usarlo.
- Preparación del Paciente:
- Pida al paciente que sostenga el inhalador en sus manos y que exhale todo el aire de sus pulmones.
- Posición del Inhalador:
- Coloque suavemente la cabeza del paciente hacia atrás y coloque la boquilla del inhalador en su boca, asegurándose de que los labios sellen bien alrededor de ella.
- Inhalación:
- El paciente debe inhalar profundamente una sola vez, llenando completamente los pulmones.
- Retención de la Respiración:
- El paciente debe mantener la respiración durante 3 a 5 segundos y luego exhalar todo el aire.
- Repetición:
- Repita el proceso el número de veces que haya sido indicado en la prescripción.
- Cuidado Posterior:
- Si se usa un inhalador con cartucho presurizado (con o sin cámara), es recomendable enjuagar la boca con agua con bicarbonato o sal después de la administración, sin tragar el líquido, para reducir el riesgo de candidiasis oral.
Vía Rectal
La vía rectal se utiliza para administrar medicamentos que actúan localmente, como en el tratamiento de hemorroides, o para efectos sistémicos, como en el caso de antipiréticos. También es útil cuando el paciente no puede tomar medicamentos por vía oral debido a náuseas, vómitos, o si el paciente está inconsciente. Es particularmente valiosa en pediatría.
Los medicamentos se pueden administrar en forma de supositorios, pomadas o enemas. La posición recomendada para la administración es en decúbito lateral izquierdo o en la posición de Sims.
Complicaciones Posibles:
- Dolor o Irritación:
- Puede causar molestias o irritación en la zona.
- Taquicardias:
- Puede provocar un aumento en la frecuencia cardíaca.
- Hemorragias y Fisuras:
- Riesgo de sangrado y fisuras anales.
- Hemorroides e Infecciones:
- Posibilidad de hemorroides y de infecciones.
Reacciones Vagas:
- La administración rectal puede inducir una reacción vagal, lo que es una estimulación del sistema nervioso que puede causar un desmayo (sincope vagal). Esto se debe a la reducción de la frecuencia cardíaca y la dilatación de los vasos sanguíneos, lo que disminuye el flujo sanguíneo al cerebro.
Consejos de Administración:
- Aunque parezca lógico, la forma correcta de introducir un supositorio es comenzar por el extremo plano en lugar de la punta. Esto facilita que el supositorio permanezca en el recto, ya que se desliza mejor cuando el ano se contrae.
Almacenamiento:
- Conserve los supositorios en un lugar fresco para mantener su efectividad.
Administración de Medicamentos por Vía Parenteral
La administración de medicamentos por vía parenteral es una tarea que normalmente realiza el enfermero, pero es fundamental que el Técnico en Cuidados Auxiliares de Enfermería (TCAE) también tenga conocimientos sobre el tema, ya que podría necesitar colaborar en algún momento.
Las vías parenterales se dividen en dos categorías principales:
Vías Parenterales Directas
Estas vías introducen el medicamento directamente en el torrente sanguíneo:
- Vía Intravenosa
- Vía Intralinfática
- Vía Intraarterial
Vías Parenterales Indirectas
Estas vías administran el medicamento en tejidos que posteriormente se absorben en el torrente sanguíneo:
- Vía Subcutánea
- Vía Intramuscular
- Vía Intradérmica
- Vía Intraósea
- Vía Intraarticular
Administración por Vía Intramuscular
La administración intramuscular implica la inyección del medicamento en el tejido muscular, donde la sustancia se absorbe rápidamente gracias a la rica red de vasos sanguíneos en el músculo. Esta vía es adecuada para dosis mayores (hasta 5 ml, dependiendo del lugar de la inyección) y se utiliza cuando el paciente no puede tomar medicamentos por vía oral o cuando el medicamento podría ser alterado por los jugos gástricos. Además, dado que los músculos tienen menos terminaciones nerviosas que la piel, esta vía puede ser menos dolorosa, incluso para soluciones irritantes.
Procedimiento para la Administración Intramuscular
- Preparación del Paciente:
- Identifique al paciente y explique el procedimiento que se va a realizar.
- Preparación del Área:
- Limpie la zona de la inyección con un algodón empapado en antiséptico, utilizando movimientos circulares para asegurar una limpieza adecuada.
- Preparación del Material:
- Retire la cubierta de la aguja y elimine cualquier burbuja de aire en la jeringa. Estire la piel del área de inyección para que esté firme y facilite la inserción.
- Inserción de la Aguja:
- Introduzca la aguja con un ángulo de 90 grados de forma rápida, penetrando el músculo.
- Aspiración:
- Tire del émbolo de la jeringa para aspirar. Si se observa sangre en la jeringa, retire la aguja parcialmente y reinsertela con una nueva inclinación, realizando una inserción firme.
- Administración del Medicamento:
- Si no aparece sangre, inyecte el medicamento de manera continua y lenta, manteniendo la jeringa firme para asegurar una adecuada dispersión del medicamento en el tejido y minimizar molestias.
- Retiro de la Aguja:
- Retire la aguja rápidamente, siguiendo la línea de inserción y manteniendo la piel con la mano no dominante para evitar que se mueva.
Administración Intravenosa
La administración intravenosa de medicamentos es crucial en las siguientes situaciones:
- Tratamiento Rápido de Urgencias: Para condiciones graves que requieren intervención inmediata, como en el caso de un shock.
- Mantenimiento de Niveles Constantes del Medicamento: Para mantener niveles terapéuticos estables del fármaco en el torrente sanguíneo.
- Pacientes que No Pueden Tomar Medicamentos por Otra Vía: Por ejemplo, en pacientes inconscientes o con úlceras gástricas.
- Prevención de Daños en Tejidos Subcutáneos o Musculares: Para evitar daños que pueden ocurrir con la administración de medicamentos potencialmente irritantes en capas subcutáneas o musculares.
- Retraso en el Metabolismo Hepático: Para prolongar el efecto del medicamento evitando su rápida desactivación en el hígado.
Contraindicaciones de la Administración Intravenosa
La administración intravenosa no se recomienda en los siguientes casos:
- Medicamentos Disponibles por Vía Oral: Cuando el medicamento puede administrarse de forma oral y el paciente puede tomarlo.
- Problemas de Coagulación: En pacientes con trastornos de la coagulación sanguínea.
Técnica de Punción Venosa
La punción venosa es necesaria para la administración intravenosa. A continuación, se detalla el procedimiento:
Material Necesario
- Torunda con alcohol
- Ligadura (torniquete)
- Solución desinfectante para la piel
- Pomada antimicrobiana
- Gasas estériles
- Cinta adhesiva
- Aguja y catéter
Procedimiento
- Preparación del Paciente:
- Explique al paciente el procedimiento y asegúrese de tener las manos limpias.
- Selección y Preparación del Área:
- Elija la vena para la punción y coloque la ligadura (torniquete) para hacer que la vena sea más visible.
- Limpie el área seleccionada con povidona yodada, comenzando en el centro y extendiéndose hacia la periferia en un radio de aproximadamente 5 cm.
- Inmovilización y Punción:
- Sujete la zona dilatada y tire de la piel hacia abajo para estabilizarla.
- Retire el capuchón de la aguja y colóquela con un ángulo de aproximadamente 45° sobre la piel, manteniendo el bisel hacia arriba.
- Métodos de Punción:
- Método Indirecto:
- Introduzca la aguja aproximadamente 1,5 cm por debajo del punto donde se desea penetrar. Reduzca el ángulo de inserción a medida que se acerca a la vena.
- En el momento de la punción, pida al paciente que respire profundamente para minimizar molestias.
- Observe el flujo de sangre en la jeringa para confirmar que la aguja está correctamente posicionada en la vena. Luego, avance el catéter o aguja con una ligera presión hacia arriba para evitar perforar la pared opuesta del vaso.
- Método Directo:
- Pinche directamente la vena con un movimiento rápido. Este método requiere mayor destreza y es menos recomendado hasta que se tenga suficiente práctica. Es más adecuado para la extracción de sangre.
- Método Indirecto:
- Finalización del Procedimiento:
- Aplique pomada antimicrobiana en el área de la punción y coloque una gasa estéril fijada con cinta adhesiva para asegurar el catéter.
- Curve el sistema de manera segura y asegúrese de que no haya riesgo de obstrucción que impida el paso de la solución.
- Etiquete el catéter con la fecha y hora de la punción, el tipo y calibre del catéter, y las iniciales del profesional.
- Documentación:
- Recuerde registrar el procedimiento y cualquier observación en el libro de registro de enfermería y dejar al paciente en una posición adecuada.
Elección del Punto de Punción
Al recibir la orden médica para administrar un medicamento por vía intravenosa, es fundamental seleccionar el punto de punción adecuado. La elección del sitio dependerá de varios factores y se debe seguir un orden de preferencia general:
- Porción Inferior del Antebrazo y de la Mano
- Brazo
- Fosa Antecubital
Es recomendable evitar realizar punciones en las piernas debido a que el riesgo de tromboflebitis y embolismos es significativamente mayor en esa área.
Factores a Considerar en la Elección del Punto de Punción
- Duración del Tratamiento:
- Para tratamientos cortos, se recomienda utilizar la mano o el antebrazo, eligiendo la mano opuesta al brazo dominante del paciente. Para tratamientos prolongados, se deben alternar ambos brazos y evitar áreas sobre las articulaciones.
- En terapias intravenosas a largo plazo, se debe utilizar inicialmente las venas de las manos y luego proceder hacia el antebrazo.
- Tipo de Solución Intravenosa Prescrita:
- En el caso de soluciones muy ácidas, alcalinas o hipertónicas, se deben elegir venas de mayor calibre para asegurar una adecuada dilución. Las infusiones rápidas también requieren venas más grandes.
- Tamaño de la Aguja o Catéter:
- La vena seleccionada debe ser lo suficientemente grande para permitir la inserción del catéter o aguja sin dificultad. Los catéteres de mayor calibre se utilizan para soluciones más viscosas.
- Permeabilidad y Flexibilidad de la Vena:
- Antes de realizar la punción, palpe la vena para asegurarse de que no esté tortuosa, inflamada, endurecida o con tejido cicatrizado. En el caso de punciones en las piernas, evite las venas varicosas. Si no hay alternativa, mantenga la pierna elevada durante el procedimiento.
- Edad del Paciente:
- En adolescentes y adultos, la mano o el antebrazo son las áreas ideales para la punción. Para lactantes, las venas del cuero cabelludo son más adecuadas. Asegúrese de utilizar un apósito adecuado, preferiblemente uno que sea menos agresivo para la piel del bebé.
- Precauciones Especiales:
- Evite las venas que estén irritadas, lesionadas o infectadas. El estrés y la ansiedad del paciente durante la punción pueden aumentar el riesgo de complicaciones.
Manejo de Complicaciones en la Administración Intravenosa por el Técnico en Cuidados Auxiliares de Enfermería (TCAE)
Las complicaciones asociadas con la administración intravenosa pueden surgir debido a la medicación administrada, problemas durante la perfusión, o una técnica aséptica inadecuada. Los problemas más comunes incluyen tromboflebitis, sobrecarga circulatoria y shock. El TCAE debe evaluar el estado del paciente y, si identifica cualquier síntoma inusual, informar inmediatamente a la enfermera.
Complicaciones Locales Más Comunes
- Flebitis:
- La flebitis se refiere a la irritación de la pared de una vena. Es importante diferenciarla de la tromboflebitis, que incluye la formación de un coágulo en la pared venosa. Para prevenir la flebitis, se deben elegir venas grandes, utilizar catéteres adecuados al tamaño de la vena, y cambiar periódicamente el sitio de la punción.
- Obstrucción del Catéter:
- La obstrucción ocurre cuando se forma un coágulo de sangre en el interior del catéter. Para evitarlo, se deben realizar lavados periódicos con solución salina y administrar heparina al 1% si es necesario.
- Extravasación (Infiltración):
- Esto sucede cuando la solución no se introduce en el torrente sanguíneo, sino en el tejido circundante. Los signos típicos incluyen hinchazón o inflamación en el área de punción.
- Hematoma:
- Un hematoma es una acumulación de sangre alrededor del punto de punción.
En todos estos casos, el TCAE debe detener la perfusión intravenosa y notificar a la enfermera para una evaluación y manejo adecuados.
Cálculo de Dosis y Ritmo en la Administración Intravenosa
Cálculo de Dosis
El sistema métrico, basado en potencias de 10, facilita los cálculos. Las unidades básicas se pueden multiplicar o dividir por 10 para obtener unidades secundarias. En medicina y enfermería, se usan principalmente el kilogramo para peso y el litro para volumen, con subdivisiones en miligramos y microgramos para dosis más pequeñas.
- Fraccionamiento de Dosis:
- Para Niños: Existen varias fórmulas para ajustar las dosis:
- Superficie Corporal: Se calcula dividiendo la superficie corporal del niño por la de un adulto promedio (1,7 m²) y multiplicando por la dosis habitual para adultos.
- Regla de los Niños (mayores de 2 años): Divide la edad en años por la edad más 12, multiplicando el resultado por la dosis normal de adulto.
- Regla de Clark: Divide el peso del niño en kg por 70 y multiplica el resultado por la dosis de adulto.
- Regla de Fried: Divide la edad en meses por 150 y multiplica el resultado por la dosis de adulto.
- Para Niños: Existen varias fórmulas para ajustar las dosis:
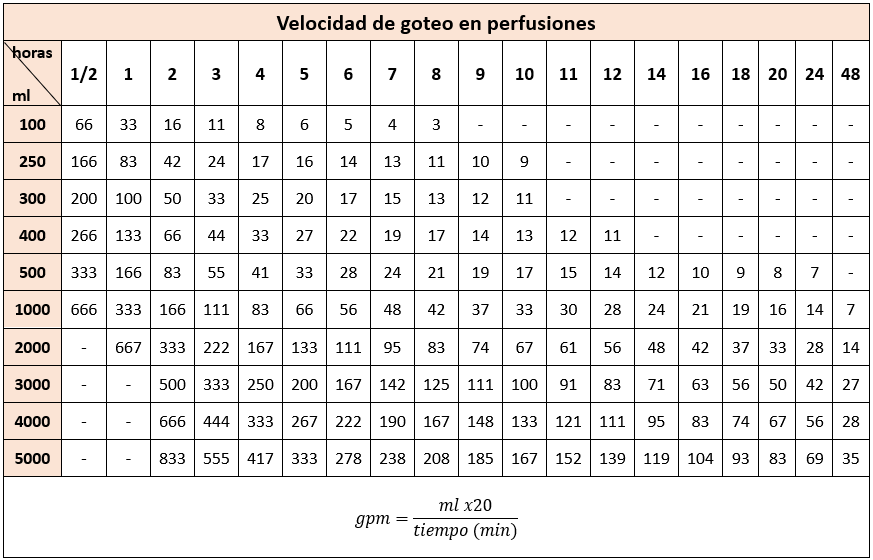
Ritmo de Administración Intravenosa
- Administración Rápida: Generalmente se evita porque puede sobrecargar el sistema circulatorio.
- Administración Lenta: Puede causar coagulación en el catéter o aguja.
Para calcular el ritmo de administración intravenosa, se usa:
- Gotas por Minuto:
- Multiplique la cantidad de solución por el número de gotas por mililitro y divídalo entre el total de minutos para la administración.
- Mililitros por Hora:
- Divida la cantidad total de solución entre el número de horas para la administración.
- Cálculo para Cámara de Microgotero:
- En un microgotero, 1 mililitro equivale a 60 microgotas. Para calcular, multiplique el número de microgotas por mililitro por la cantidad de mililitros por hora.
Administración de Fármacos por Vía Subcutánea e Intradérmica
Administración Subcutánea:
La administración subcutánea implica la inyección de medicamentos en el tejido graso situado justo debajo de la piel, también conocida como la hipodérmica. Aunque esta técnica ha sido menos utilizada históricamente debido a la variabilidad en la absorción de los fármacos, su uso está en aumento, especialmente en cuidados paliativos. Es una alternativa valiosa para pacientes que necesitan tratamientos cuando no se puede usar la vía oral, siendo preferible a la intramuscular o intravenosa en situaciones menos críticas.
Los fármacos comúnmente administrados por esta vía incluyen heparina, vacunas e insulina. Para la heparina y la insulina, se emplean jeringas especiales que están marcadas en unidades internacionales y centímetros cúbicos.
Las áreas recomendadas para la inyección subcutánea son:
- La parte externa del brazo, sobre el bíceps.
- La parte frontal del muslo.
- La región abdominal donde hay una capa de grasa.
En el caso de la insulina, es habitual cambiar el sitio de inyección para evitar la formación de tejido cicatricial o necrosis. La heparina, por su parte, se administra principalmente en el abdomen para prevenir tromboembolismo pulmonar, especialmente tras cirugías o largos periodos de inmovilización.
Técnica para Inyección Subcutánea:
- No se debe masajear la zona con la torunda ni al aplicar el antiséptico ni al finalizar la inyección para evitar hemorragias.
- A diferencia de la insulina, no se pellizca la piel para evitar el riesgo de sangrado.
- No se realiza aspiración de la jeringa para prevenir la formación de hematomas.
- Se debe evitar la inyección cerca del ombligo, manteniendo una distancia de al menos 5 cm.
Aunque las complicaciones son poco frecuentes, pueden incluir infecciones locales y reacciones alérgicas.
Administración Intradérmica:
La inyección intradérmica se realiza en la capa más superficial de la piel, justo debajo de la epidermis. Este tipo de inyección se utiliza para pruebas específicas como la tuberculina, la vacunación contra la tuberculosis, pruebas de alergia y para administrar anestesia local.
Las áreas comunes para inyecciones intradérmicas son:
- La cara interna o palmar del antebrazo.
- Las zonas escapulares y subclaviculares.
Se emplean jeringas de 1 ml y agujas de 13 mm para administrar menos de 0,5 ml de producto. Estas áreas seleccionadas son ideales porque tienen menos vello y una menor cantidad de queratina, lo que facilita la correcta administración del medicamento.
Nota Importante:
Las principales vías para la administración de medicamentos inyectables son:
- Intravenosa (IV)
- Subcutánea (SC)
- Intramuscular (IM)
Otras vías menos comunes incluyen la intradérmica, intratecal, epidural, intraósea, intraarticular, intraarterial e intracardíaca.
Otras Vías de Administración de Fármacos
1. Vía Intrarraquídea o Intratecal:
Esta vía implica la administración de medicamentos en el espacio intrarraquídeo, que incluye el espacio epidural y el espacio subaracnoideo. La analgesia obtenida a través de esta vía se debe al efecto directo del fármaco sobre los receptores opioides localizados en el asta posterior de la médula espinal.
2. Vía Intraneural:
En esta vía, los medicamentos se inyectan cerca de los nervios o ganglios simpáticos, o incluso directamente en ellos. Esta técnica se utiliza frecuentemente para administrar anestésicos locales.
3. Vía Intraósea:
La administración intraósea se emplea en situaciones donde es urgente administrar medicamentos o líquidos y el acceso intravenoso es difícil o imposible, como en casos de colapso circulatorio o en pacientes de edad avanzada. Esta vía permite la infusión rápida de fluidos directamente en la médula ósea.
4. Vía Intraarticular:
Esta técnica se usa para introducir medicamentos directamente en una articulación. Además de la administración de fármacos, se utiliza para realizar lavados intraarticulares y para extraer líquido sinovial con fines diagnósticos.
5. Vía Intraperitoneal:
En esta vía, el medicamento se deposita entre las dos capas del peritoneo: la capa parietal y la capa visceral. Aunque es una técnica compleja y limitada en cuanto a los sitios disponibles para su aplicación, se utiliza principalmente para lavar el peritoneo, drenar el líquido acumulado en la cavidad peritoneal, y en la diálisis peritoneal.
6. Vía Intrapleural:
Aquí, los medicamentos se introducen directamente en la cavidad pleural. Esta técnica se usa para tratar enfermedades pleurales o para administrar medicamentos directamente en el espacio pleural.
Condiciones de Conservación y Almacenaje de Medicamentos
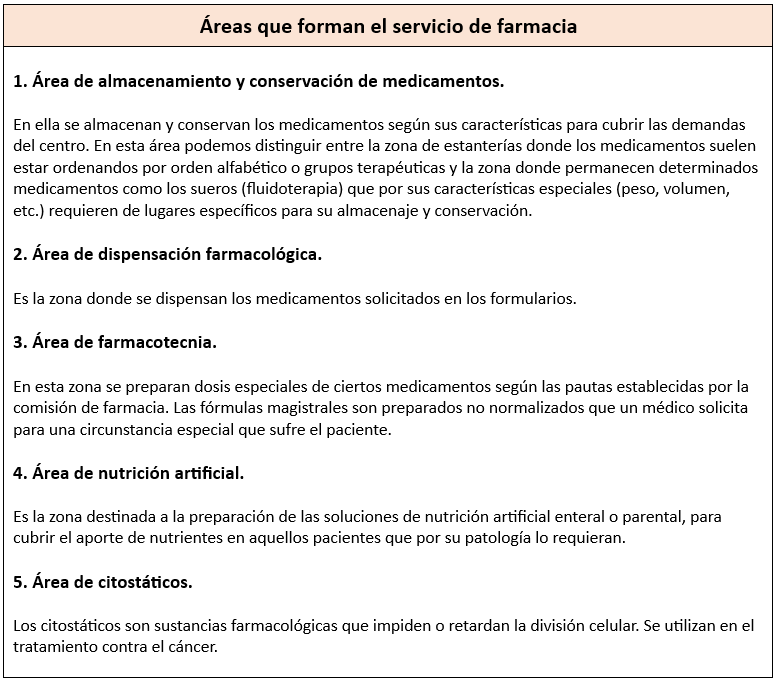
1. Normas Generales de Almacenamiento y Conservación
Para asegurar que los medicamentos se mantengan en buen estado y no se alteren, deben almacenarse siguiendo ciertas pautas. Los laboratorios farmacéuticos se encargan de que los medicamentos lleguen bien acondicionados, y es crucial seguir estas prácticas para preservar su eficacia:
- Envases Originales: Los medicamentos deben mantenerse en sus envases originales para evitar alteraciones y asegurar su identificación correcta.
- Temperatura: La farmacopea europea aconseja conservar los medicamentos a temperatura ambiente, que no debe superar los 25 °C (idealmente entre 15 y 22 °C). Para medicamentos sensibles al calor, como las vacunas, la temperatura de conservación debe estar entre 2 y 8 °C.
- Humedad: Los medicamentos deben guardarse en un lugar seco, a unos 15-20 cm del suelo y de las paredes. La humedad relativa del aire debe ser del 60 %; un exceso de humedad puede degradar los medicamentos rápidamente.
- Identificación: Deben almacenarse de manera que sean fácilmente identificables, con información como el nombre del medicamento, composición, vía de administración, fecha de caducidad, lote y condiciones especiales de conservación. Por esto, es importante mantenerlos en sus envases originales.
- Reconstitución de Soluciones: Para suspensiones orales extemporáneas o soluciones liofilizadas parenterales, una vez reconstituidas, se debe etiquetar con la fecha de reconstitución. Esto ayudará a determinar el periodo de validez, teniendo en cuenta también si requieren condiciones especiales de conservación.
| Símbolo | Significado |
|---|
| ☀️ | Proteger de la luz solar directa. |
| ❄️ | Conservar en el refrigerador (entre 2 y 8 °C). |
| 🌡️ | No congelar. |
| 💧 | Proteger de la humedad. |
| 🔥 | Mantener alejado de fuentes de calor. |
| 🚫💧 | Mantener seco. |
| 🔄 | Agitar antes de usar. |
| 🛡️ | Proteger de las radiaciones. |
| Especialidad/Condición | Símbolo | Descripción |
|---|---|---|
| Psicotropos (Anexo 2, Convenio 1971) | 📜 | Requieren receta médica especial. |
| Psicotropos (Listas II, III, IV, Anexo I, Convenio 1971) | 📜 | Requieren receta médica especial. |
| Estupefacientes | 📜 | Requieren receta médica y control estricto. |
| Condiciones especiales de conservación (frigorífico) | ❄️ | Conservar en frío. |
| Caducidad inferior a 5 años | ⏳ | Verificar la fecha de caducidad antes de dispensar. |
| Diagnóstico Hospitalario | 🏥 | Uso restringido a diagnósticos en ambiente hospitalario. |
| Control Médico | 👨⚕️ | Necesita seguimiento por parte de un profesional de la salud. |
| Especialidad Farmacéutica Genérica | 🔄 | Medicamento genérico equivalente a uno de marca. |
| Especialidad Farmacéutica Publicitaria | 📢 | Medicamento que puede ser publicitado al público. |
| Tratamiento Larga Duración | ⏳ | Medicamentos destinados a tratamientos prolongados. |
Estos símbolos ayudan a una rápida visualización de las condiciones específicas de almacenamiento, dispensación o uso que requieren ciertos medicamentos, según su clasificación y las regulaciones aplicables.
2. Medidas de Almacenamiento
- Cantidades: No se deben almacenar cantidades que excedan los máximos establecidos para cada tipo de medicamento.
- Devolución: Los medicamentos no utilizados deben devolverse a la farmacia diariamente para evitar acumulaciones innecesarias.
- Revisión Mensual: Es importante revisar mensualmente los medicamentos para asegurarse de que no hayan caducado. Debe seguirse un sistema organizado para utilizar primero los medicamentos con fecha de caducidad más próxima.
- Apertura de Envases: Antes de abrir un nuevo envase de medicamento, asegúrate de que no haya otro igual ya en uso para evitar duplicaciones innecesarias.
En general, los medicamentos requieren ser almacenados y conservados siguiendo las indicaciones específicas de cada uno, tal como se describe en sus envases. Sin embargo, existen algunas normas generales aplicables a todos los medicamentos:
a) Cumplimiento de Normas y Protocolos: Adherirse a las normas y protocolos establecidos por unidades de trabajo, centros médicos y hospitales.
b) Uso de Envases Originales: Mantener cada medicamento en su envase original para asegurar su integridad.
c) Protección contra Elementos: Resguardar los medicamentos de la luz solar directa, fuentes de calor y humedad para evitar su deterioro.
d) Conservación de la Información en Envases Múltiples: Asegurarse de que cada elemento dentro de un envase múltiple conserve su etiqueta con la identificación, dosis y fecha de caducidad.
e) Organización del Almacenamiento: Ordenar los medicamentos al menos alfabéticamente y, de ser posible, también por vía de administración y fechas de caducidad próximas para optimizar su uso y evitar caducidades.
f) Atención a Requisitos Especiales: Seguir con precisión cualquier requisito especial de conservación, como la necesidad de refrigeración.
g) Restricción de Acceso: Los medicamentos no deben estar accesibles al público general, pacientes o personal no autorizado, para garantizar su seguridad y correcto uso.
h) Almacenamiento Especializado en Farmacia: Almacenar medicamentos no registrados en el país, de uso excepcional y preparados dietéticos en el servicio de farmacia, adecuándose a sus características específicas.
Estas prácticas son esenciales para mantener la efectividad y seguridad de los medicamentos.
Caducidades de Medicamentos
Actualmente, siguiendo las recomendaciones de la OMS, se establece que todos los medicamentos tienen una vigencia máxima de 5 años a partir de su fecha de fabricación. Solo es obligatorio que lleven impresa la fecha de caducidad aquellos cuya duración sea inferior a 5 años. Además, en el envase se encuentra impreso el lote, que incluye una letra indicando el año de fabricación.
- Lote M: fabricado entre 2008 y 2012.
- Lote N: fabricado entre 2009 y 2014.
- Lote P: fabricado entre 2011 y 2016.
Se utiliza el orden alfabético para los años, exceptuando las letras Ch, F, LL, Ñ, O, Q, RR, V, W, e Y.
Con respecto a la caducidad, se debe tener en cuenta lo siguiente:
a) La fecha de caducidad sirve como guía para el almacenamiento y uso del medicamento. Los medicamentos que caducan primero deben ser consumidos antes y ubicados en lugares más accesibles que aquellos con fecha de caducidad posterior.
b) La fecha de caducidad se expresa en meses y año, sin incluir el día. Por lo tanto, el medicamento es válido hasta el último día del mes indicado.
c) Nunca se debe usar un medicamento cuyo envase, apariencia o características estén deterioradas o alteradas.
d) En caso de medicamentos de uso no habitual, se deben enviar a la farmacia si su fecha de caducidad está próxima (sin haber caducado) para ser reemplazados por otros con una fecha de caducidad más lejana. Esto permite que puedan ser utilizados en otras áreas del hospital antes de que caduquen.
Seguridad Clínica Relacionada con la Conservación y Almacenamiento de Medicamentos
Antes de abordar el tema de la seguridad clínica en la conservación y almacenamiento de medicamentos, es importante mencionar las diferentes definiciones de Seguridad Clínica.
La Seguridad Clínica se define como “la protección frente a daños accidentales o la atención que evita perjudicar a los pacientes mediante cuidados destinados a beneficiarlos. Es el grado en el cual los riesgos de daño, infección u otros efectos secundarios negativos son minimizados, y la protección frente a daños accidentales durante la atención sanitaria. Esto incluye las acciones para evitar, prevenir o corregir los resultados adversos que pueden derivarse de la atención sanitaria”.
Otra definición señala “la identificación, el análisis y el control de los riesgos e incidentes relacionados con el paciente, con el objetivo de hacer el cuidado más seguro y minimizar el daño que puedan sufrir”.
Finalmente, se define como “el nivel en el que el riesgo potencial y los resultados no deseados se evitan o minimizan”.
La importancia de los medicamentos en la atención sanitaria es innegable. Prescribir medicamentos es la acción médica más común. La Encuesta Nacional de Salud de 2006 revela que más de la mitad de los españoles había tomado algún medicamento en las últimas dos semanas, porcentaje que supera el 80% en personas de 65 a 74 años, y se eleva por encima del 90% en mayores de 75 años. No es sorprendente que los problemas relacionados con los medicamentos se hayan convertido en una pandemia.
En España, los estudios realizados confirman la existencia de problemas con los medicamentos, especialmente los relacionados con la farmacodinámica y las reacciones adversas.
Los problemas derivados de una incorrecta conservación y almacenamiento de los medicamentos también son significativos. Por ello, es fundamental tomar medidas adecuadas para conservar y almacenar medicamentos que requieren condiciones especiales de conservación.
En lo que respecta a los profesionales, la comprobación inadecuada de la medicación y la falta de comunicación de incidencias con el resto del equipo se considera un problema de seguridad clínica.
Recordemos:
Que todos los medicamentos tienen una vigencia máxima de 5 años desde su fecha de fabricación. Solo aquellos cuya fecha de caducidad sea inferior a 5 años tienen la obligación de llevar el símbolo correspondiente en el envase.
Medicamentos Termolábiles
Los medicamentos que requieren condiciones especiales de temperatura para su conservación (cadena de frío) están indicados con el siguiente símbolo* y con una nota que dice “manténgase en frigorífico” o similar.
La temperatura de conservación para la mayoría de los medicamentos termolábiles debe estar entre 2 y 8 °C. Sin embargo, algunos medicamentos pueden necesitar temperaturas de congelación a -10 °C o más, como la vacuna de Pfizer.
Características para la conservación de medicamentos termolábiles en refrigeradores:
- Se deben almacenar en una nevera limpia.
- Deben estar ordenados, identificados, fechados y cerrados.
- Los medicamentos en formas líquidas deben colocarse verticalmente.
- No deben almacenarse junto a alimentos o bebidas.
Medicamentos Fotosensibles
Los medicamentos fotosensibles son aquellos que se alteran por la acción de la luz solar, por lo que deben conservarse en oscuridad.
La mayoría de estos medicamentos vienen protegidos de la luz desde la industria farmacéutica, generalmente en ampollas o frascos de color ámbar. Sin embargo, es importante tenerlo en cuenta al momento de su administración, especialmente si se va a diluir en un frasco de fluidoterapia.
Funciones del Técnico en Cuidados Auxiliares de Enfermería (TCAE) en Relación con la Administración de Medicamentos
El TCAE tiene la responsabilidad de cumplir una serie de cuidados en colaboración con el personal de Enfermería en lo referente a la administración de medicamentos. Las funciones específicas son las siguientes:
- Colaborar con la enfermera en la administración de medicación por vía oral.
- Colaborar con la enfermera en la administración de medicación por vía rectal.
A continuación, se detallan las tareas que están expresamente prohibidas para el personal TCAE:
- Administrar medicamentos por vía parenteral.
- Aplicar tratamientos curativos que no sean medicamentosos.
De acuerdo con sus funciones y obligaciones, el TCAE puede desempeñar su trabajo en los siguientes ámbitos: Atención Primaria y Comunitaria, Atención Especializada (en cualquier área del centro hospitalario), y en Centros o Servicios Sociosanitarios.


