Procedimientos de prevención de las enfermedades transmisibles
Barreras higiénicas
Las barreras higiénicas son mecanismos físicos o mecánicos que previenen la transferencia de contaminantes o fuentes potenciales de contaminación. En otras palabras, son mecanismos que impiden que los microorganismos patógenos entren en contacto con una persona sana.
Estas barreras incluyen desde el lavado de manos, considerado la principal barrera educativa, hasta el uso de prendas de aislamiento como mascarillas, batas y guantes. También existen barreras químicas, como los desinfectantes y antisépticos.
Además, hay barreras estructurales como los boxes de aislamiento, los sistemas de aire con presión positiva o negativa (dependiendo de si se quiere evitar la entrada de aire del exterior o la salida de aire del interior), y los filtros de los sistemas de ventilación y climatización.
El cuerpo humano también cuenta con estructuras de barrera naturales para evitar la penetración de microorganismos, como la piel, la saliva, el moco digestivo, el cerumen, los cilios y las vellosidades nasales, entre otros.
Técnica de colocación de guantes estériles y no estériles
Aunque se realice una correcta desinfección de las manos para cirugía, esta no garantiza la eliminación completa de microorganismos, por lo que es necesario el uso de guantes estériles. Los actos quirúrgicos requieren condiciones de asepsia y esterilización total para proteger tanto al paciente como a los profesionales que lo atienden. Además de en la cirugía, los guantes estériles son necesarios en procedimientos invasivos que requieren asepsia, como el cateterismo vesical y el cateterismo venoso central.
La colocación de guantes estériles debe realizarse siguiendo estos pasos:
1. Inspeccionar el paquete de guantes para asegurarse de que está seco, intacto, con el indicador de esterilidad y que no ha caducado.
2. El envoltorio de los guantes debe ser abierto por el personal de enfermería sin que el especialista los toque con sus manos después de lavarlas adecuadamente.
3. Sacar el paquete interno (estéril) que envuelve los guantes y colocarlo sobre una superficie. Si la superficie no está esterilizada, evitar tocarla con las manos.
4. Desplegar el paquete interno. Los guantes tienen una marca que indica si son para la mano derecha o izquierda.
5. Si es diestro, reconocer primero el guante derecho; si es zurdo, el izquierdo. Levantar con la mano izquierda la abertura del guante derecho, tocando solo la parte interna de la parte doblada del guante.
6. Introducir la mano derecha en el guante. Con el guante derecho puesto, tomar el guante izquierdo por la doblez y levantar la entrada para introducir la mano izquierda.
7. Ajustar los guantes a las manos para mayor comodidad y eficacia en las tareas manuales.
Para usar guantes limpios no estériles, el procedimiento es el siguiente:
1. Retirar todo tipo de joyas de las manos y antebrazos, a excepción de las alianzas lisas.
2. Si lleva un reloj de pulsera, quitarlo o deslizarlo hacia el codo si es necesario para el procedimiento.
3. Lavarse las manos.
4. Colocarse los guantes.
Técnica de colocación de gorro
Los gorros y pañuelos de cabeza son piezas de papel o tela de diversos modelos que se usan en cirugía para cubrir el cabello. El gorro debe colocarse de manera que cubra completamente el cabello, dejando los oídos libres.
Técnica de colocación de calzas
Las calzas son una especie de fundas usadas en el quirófano y áreas estériles para cubrir el calzado y evitar la contaminación de estas zonas. Las calzas deben colocarse sin tocar el calzado y son lo primero que se debe poner al acceder a un área estéril. También se usan calzas para aislar los pies del paciente, especialmente en cirugía rectal, vaginal y durante endoscopias.
Técnica de colocación de mascarilla
Las mascarillas son piezas desechables de un solo uso que, al colocarlas sobre la boca y nariz, actúan como un filtro para el aire exhalado. El aire exhalado, rico en microorganismos, se deposita en la cara interna de la mascarilla, evitando así la difusión de gérmenes en el aire y posibles contaminaciones del paciente.
Para colocarse correctamente la mascarilla, se deben tener en cuenta las siguientes consideraciones:
- Debe adaptarse perfectamente a la forma de la cara y nariz, sin dejar huecos por donde se escape el aire exhalado.
- En el caso de personal sanitario con barba, la mascarilla debe cubrirla completamente una vez colocada.
- Una mascarilla solo se usa para una intervención. Cada vez que se inicie un nuevo acto quirúrgico, se debe usar una mascarilla nueva.
- La mascarilla debe colocarse antes de realizar el lavado quirúrgico de las manos y ajustarse adecuadamente.
Técnica de colocación de bata estéril
Las prendas y vestimenta de quirófano deben ser de algodón, con tejido o malla fuerte para dificultar el paso de gérmenes. Sin embargo, actualmente se tiende a utilizar materiales desechables de papel impermeable que actúan como un filtro efectivo para impedir el paso de bacterias.
Los colores de la ropa de quirófano, especialmente las batas, deben ser sólidos, relajantes y capaces de absorber la luz, evitando reflejos de las lámparas del quirófano y sin enmascarar el color rojo de la sangre. Los colores más comunes son el verde quirófano, azul verdoso y verde aceituna.
La bata rusa es utilizada en el quirófano por cirujanos e instrumentistas. Es una bata amplia, de manga larga y con puños elásticos. En la parte posterior tiene una especie de pinza triangular que, al atarse, cubre completamente la espalda. La parte inferior delantera suele tener guata absorbente para evitar que la tela se empape durante la intervención quirúrgica y manche la ropa de quirófano que el personal lleva debajo (pijama).
La bata viene cerrada en un paquete estéril. Para ponerse la bata, se debe seguir la siguiente técnica:
- El paquete no debe ser abierto por el cirujano o instrumentista que va a usar la bata. Otra persona del equipo debe ayudar a colocarla.
- Una vez abierto el envoltorio, el profesional que se va a colocar la bata debe cogerla por los hombros desde la mesa donde está el envoltorio y levantarla para que se desenrolle por su propio peso.
- Introducir los brazos en las mangas.
- La persona que ayuda a ponérsela se colocará detrás de quien se la está poniendo, cogerá la bata por el interior de las costuras de las mangas y sisa, y tirará hasta que las manos salgan por los puños. Luego, atará las cintas del cuello y de la espalda sin tocar la tela de la bata.
Recuerda que…
El gorro se usa esencialmente en el bloque quirúrgico del hospital para cubrir completamente el cabello, dejando libres los oídos. Generalmente, está hecho de papel o tela, por lo que es desechable.
Aislamientos. Precauciones de transmisión aérea, por gotas y por contacto
El aislamiento hospitalario se refiere al conjunto de normas destinadas a evitar la propagación de enfermedades infecciosas dentro de las instalaciones y servicios del hospital.
El objetivo del aislamiento es prevenir la transmisión de microorganismos entre pacientes, interrumpiendo la cadena epidemiológica en la vía de transmisión. También se utiliza para proteger a pacientes con sistemas inmunológicos debilitados, separándolos del entorno para evitar infecciones.
Aunque lograr un aislamiento completo puede ser difícil, la implementación de barreras puede hacer que la propagación de gérmenes sea mucho más complicada y reducir la extensión de infecciones y enfermedades infecciosas.
Normas generales a seguir por el personal hospitalario
Para evitar la propagación de infecciones en el hospital, el personal debe seguir rigurosamente las siguientes recomendaciones generales:
– Vacunarse contra el sarampión, rubéola, parotiditis, tétanos y difteria (Td), hepatitis B, varicela y gripe al comenzar a trabajar en un centro sanitario.
– Lavarse las manos antes y después de entrar en las habitaciones. Si el profesional tiene heridas o lesiones cutáneas en las manos, debe usar guantes obligatoriamente.
– Evitar la formación de heridas por accidentes laborales, especialmente con objetos o instrumental contaminado. Desechar agujas, bisturíes, cuchillas y otros materiales cortantes en recipientes rígidos.
– Evitar el contacto de heridas o úlceras, especialmente en las manos, con sangre, líquidos o secreciones de los pacientes, especialmente si son pacientes de riesgo.
– Utilizar recipientes herméticos e irrompibles para el transporte de muestras.
– Limpiar superficies o áreas manchadas de sangre con lejía u otros antisépticos.
– Aplicar la técnica de la doble bolsa: colocar una bolsa dentro de la habitación de aislamiento y otra afuera. Cuando la bolsa interna esté llena (ropa, lencería, etc.), se cierra y se coloca en la bolsa externa.
– Evitar el uso de instrumentos que produzcan aerosoles o salpicaduras durante intervenciones quirúrgicas y autopsias. En casos de riesgo, utilizar doble guante, gafas protectoras y ropa impermeable y desechable.
– Esterilizar instrumentos ópticos siempre que sea posible. El instrumental quirúrgico debe ser esterilizado adecuadamente después de cada uso.
– Utilizar pipetas mecánicas en el laboratorio (nunca pipetear con la boca) y evitar la producción de aerosoles.
– Usar bata, mascarilla y guantes en unidades que requieran aislamiento riguroso. El orden para colocarse estas prendas es: lavado de manos, calzas, gorro, mascarilla, gafas protectoras, bata y, finalmente, guantes. Al salir del aislamiento, lo primero que debe quitarse son los guantes.
– Para que el aislamiento sea eficaz, ningún objeto contaminado debe salir de la habitación o box del paciente sin ser desinfectado previamente.
Técnica de aislamiento
La técnica de aislamiento hospitalario se basa en:
a) Desinfección continua durante la enfermedad
Esta se debe realizar de la siguiente manera:
- Desinfección de la habitación del enfermo, incluyendo el suelo, paredes y mobiliario.
- Desinfección de los utensilios para comer: después de ser usados, deben ser lavados a ebullición.
- La ropa debe ser colocada en sacos de plástico cerrados, etiquetados como “enfermo infecto-contagioso” y enviados de esta manera al servicio de lavandería.
- Las deyecciones no deben eliminarse directamente en el inodoro; en su lugar, deben mantenerse en contacto con un desinfectante durante el tiempo necesario para destruir los gérmenes.
b) Desinfección final
Esta se llevará a cabo cuando el paciente haya dejado la habitación.
Debe incluir:
- Desinfección de superficies, como paredes, suelos y superficies del mobiliario.
- Desinfección profunda de la ropa de cama y de todos los objetos presentes en la habitación que puedan estar contaminados.
Tipos de aislamientos: clasificación clásica
Aislamiento estricto
El objetivo es prevenir la transmisión de infecciones altamente contagiosas o virulentas que pueden propagarse fácilmente por gotitas y contacto directo.
Especificaciones:
- Habitación privada con puerta cerrada. El paciente puede compartir la habitación con otra persona con el mismo diagnóstico.
- Es esencial el uso de máscaras, batas y guantes para todos los que entren en la habitación. Estas prendas deben retirarse al salir de la habitación y, si están contaminadas, depositarse en un contenedor especial.
- Lavado de manos obligatorio después de tocar al paciente o artículos potencialmente contaminados, y antes de atender a otra persona.
- Los artículos contaminados con material infeccioso deben desecharse o embolsarse y etiquetarse antes de enviarlos para desinfección y reprocesamiento.
Enfermedades que requieren aislamiento estricto:
- Difteria faríngea.
- Fiebre de Lassa y otras fiebres hemorrágicas.
- Peste neumónica.
- Herpes zóster localizado en un paciente inmunodeprimido.
- Varicela.
- Rabia.
- Neumonía por estreptococo.
- Neumonía estafilocócica.
- Rubéola congénita.
- Herpes simple neonatal.
Material contaminante en el aislamiento estricto:
- Secreciones rinofaríngeas o bronquiales.
- Exudados cutáneos.
- Gotas de saliva.
Aislamiento respiratorio
Hay varias enfermedades y agentes infecciosos que, debido a que la vía de eliminación de los gérmenes y la vía de entrada en el receptor (sujeto susceptible) es respiratoria, requieren en algún momento de su tratamiento el llamado aislamiento respiratorio.
Material contaminante
- Secreciones respiratorias.
- Gotas de Pfiüger: Saliva en forma de aerosol.
Normas de aislamiento
- Habitación: Debe ser individual y mantener la puerta cerrada para preservar la presión negativa. Para evitar la contaminación por gotitas, la habitación debe tener salidas de aire adecuadas o un filtro de aire de alta eficiencia monitorizado antes de que el aire circule a otras áreas del hospital.
- Bata: No es necesaria.
- Mascarilla: Toda persona que entre en la habitación debe usar una. Si se permanece más de 10 minutos dentro, debe usarse una mascarilla quirúrgica (alta resolución).
- Manos: Siempre deben lavarse al salir de la habitación.
- Guantes: No son necesarios. Solo deben usarse si se manipulan pañuelos u otros objetos contaminados por secreciones respiratorias.
- Pañuelos y sondas de aspiración: Deben ser desechables. Envolverlos en material impermeable antes de desecharlos (usar el sistema de doble bolsa para el material fungible).
- Otros artículos: No suelen requerir cuidados especiales a menos que estén contaminados por secreciones respiratorias, en cuyo caso deben ser desinfectados.
- Traslados: Si el paciente sale de la habitación, debe hacerlo con mascarilla.
- Visitas: Solo los familiares más cercanos, y deben usar mascarilla quirúrgica.
- Habitación: La limpieza debe realizarse diariamente. Al hacer la cama, la ropa no debe sacudirse para evitar la propagación de microorganismos.
Aislamiento contra tuberculosis
Aislamiento contra bacilos acidorresistentes (AFB): Categoría para personas con tuberculosis pulmonar (TB) con frotis de esputo o radiografía torácica positivos que sugieren TB activa.
Especificaciones:
- Habitación privada con ventilación especial: La puerta debe mantenerse cerrada. El paciente puede compartir la habitación con otro paciente con el mismo diagnóstico.
- Mascarillas: Indicadas si el paciente tose y no se cubre la boca.
- Batas: Indicadas para prevenir la contaminación burda de la ropa.
- Guantes: No son necesarios.
- Lavado de manos: Igual que en el aislamiento estricto.
- Artículos contaminados: Rara vez participan en la transmisión de la tuberculosis, pero deben limpiarse y desinfectarse a fondo o desecharse si están contaminados.
Aislamiento entérico
Existen varias enfermedades infecciosas que se transmiten y contagian por vía digestiva, de ahí el término “entérico”. Este aislamiento se aplica en gastroenteritis causadas por Escherichia coli, Campylobacter, Salmonella, Shigella, Yersinia, y se mantiene durante la enfermedad o hasta que el coprocultivo sea negativo (3 cultivos negativos después de suprimir el tratamiento).
Material contaminante
- Heces.
- Vómitos.
Normas de aislamiento
- Habitación: Es aconsejable que sea individual.
- Bata: Es necesaria si se va a tener contacto con el paciente (hacer la cama, movilizar al enfermo, poner la cuña).
- Mascarilla: No es necesaria.
- Manos: Lavado con un jabón antiséptico al salir de la habitación.
- Guantes: Son necesarios si se va a tener contacto directo con el paciente y se van a manipular objetos o enseres contaminados.
- Cuñas y orinales: Serán de uso exclusivo mientras dure el aislamiento. Una vez finalizado, deben ser desinfectados con lejía, y en algunos casos se recomienda su esterilización.
- Agujas y hojas de bisturí: Deben ser introducidas en recipientes rígidos para ser desechadas.
- Otros artículos: No es necesario tomar precauciones especiales, salvo si están contaminados por heces, orina, sangre o contenido gastrointestinal.
- Traslados: Avisar del riesgo, especialmente si hay incontinencia.
- Visitas: Advertirles que no presten al paciente servicios especiales (poner la cuña, orinal, etc.).
- Limpieza de la habitación: No es necesario tomar precauciones especiales, salvo si se mancha el suelo con heces, sangre, orina, etc. En ese caso, hay que realizar la desinfección con lejía durante 5 minutos y luego limpiar según el sistema habitual.
Sabías que…
El aislamiento del SARS-CoV-2 infeccioso en las heces indica la posibilidad de transmisión fecal-oral o fecal-respiratoria a través de heces en aerosol.
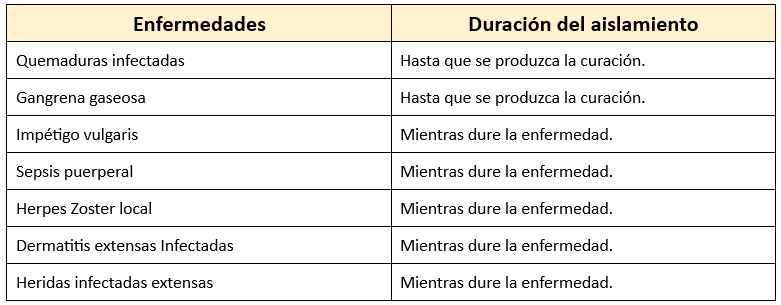
Aislamiento de piel y heridas (cutáneo)
Existen varias situaciones relacionadas con las heridas en la piel que requieren el correspondiente aislamiento.
Material contaminante
- Exudado de las heridas.
- Secreciones vaginales en las sepsis puerperales.
Normas de aislamiento
- Habitación: Es recomendable que sea individual.
- Bata: Debe ser usada por cualquier persona que tenga contacto directo con el paciente.
- Mascarilla: Solo necesaria durante la realización de curas.
- Manos: Lavarse rigurosamente con jabón antiséptico al entrar y salir de la habitación.
- Guantes: Deben ser usados al manipular o realizar curas de las heridas.
- Ropa de cama: Nunca sacudir las sábanas y manipular con cuidado la ropa manchada de exudados de heridas, siempre usando guantes. Es necesario proteger el colchón con una cubierta impermeable para evitar manchas y contaminación.
- Otros artículos: No se requieren medidas especiales.
- Traslados: Para cualquier traslado, las lesiones (quemaduras, heridas, etc.) deben cubrirse con apósitos limpios, envolver la zona en paños estériles y avisar al nuevo servicio del riesgo de infección.
- Visitas: No se requieren precauciones especiales, excepto advertir que no deben manipular ni tocar los apósitos o lesiones descubiertas.
- Limpieza de la habitación: No se necesitan precauciones especiales, salvo si se mancha el suelo o las paredes con material contaminado, en cuyo caso debe procederse como en el caso anterior.
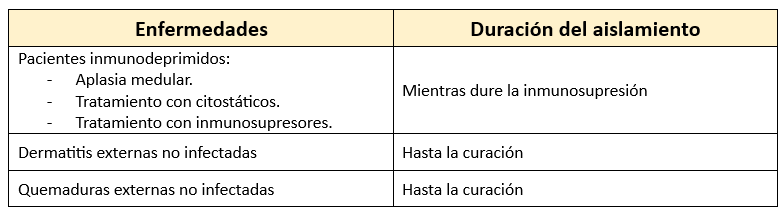
Aislamiento protector o inverso
Se trata de una variante de aislamiento donde el paciente no es contagioso, sino que el entorno es altamente peligroso para él, con un alto riesgo de contraer infecciones del ambiente que lo rodea (por ejemplo, pacientes inmunodeprimidos, grandes quemados, procesos cancerígenos, leucemias, etc.). Las normas de aislamiento son básicamente las mismas que en el aislamiento estricto.
Normas de aislamiento
- Habitación: Debe ser individual.
- Bata: Siempre se debe usar una bata limpia al entrar en la habitación del paciente y debe ser estéril para realizar cualquier tipo de cura, maniobra o contacto.
- Mascarilla: Su uso es obligatorio.
- Manos: Lavarse con jabón antiséptico antes de entrar en la habitación.
- Guantes, gorro y calzas: Su uso es obligatorio al entrar en la habitación.
- Cuñas y orinales: Deben estar desinfectados y ser de uso exclusivo.
- Tensiómetro: Debe ser de uso exclusivo durante el aislamiento.
- Termómetro: Debe ser de uso exclusivo y desinfectarse después de cada uso introduciéndolo en alcohol.
- Traslados: Solo se realizarán los que sean absolutamente necesarios y lo más pronto posible. El paciente debe llevar una mascarilla quirúrgica. La ropa de cama y otros materiales que entren en contacto con el paciente deben estar esterilizados.
Aislamiento en el síndrome de inmunodeficiencia adquirida (SIDA)
Material contaminante:
- Sangre.
- Semen.
- Secreciones vaginales.
Normas de aislamiento:
Son similares a las de todas las enfermedades de transmisión hemática (Hepatitis B y C, etc.).
- Habitación: Es recomendable que sea individual, aunque no es imprescindible.
- Bata: Siempre se debe usar al realizar técnicas traumáticas (punciones, aspiraciones).
- Mascarilla: No es necesario su uso.
- Manos: Lavarse con jabón antiséptico antes de entrar en la habitación y después de salir.
- Guantes: Deben usarse siempre que se realice alguna técnica de punción.
- Cuñas y orinales: Deben ser de uso exclusivo.
- Afeitado: Las maquinillas deben ser de uso exclusivo.
- Apósitos: Deben retirarse para incineración.
- Traslados: Solo se realizarán los que sean necesarios.
- Vajilla y ropa de cama: No precisan medidas especiales.
- Limpieza de la habitación: No requiere precauciones especiales.
Tipos de aislamientos: clasificación actual
Con el fin de simplificar los procedimientos de aislamiento y evitar que los pacientes se sientan discriminados, el CDC (Center for Disease Control and Prevention) ha modificado los tipos de aislamientos en dos categorías:
- Precauciones estándar o universales: Estas medidas deben adoptarse para todos los pacientes, estén enfermos o no.
- Precauciones según el mecanismo de transmisión: Incluye transmisión respiratoria (aérea y por gotas) y de contacto.
Precauciones estándar
Estos son procedimientos sencillos que reducen la incidencia de infecciones al evitar el contacto con ciertos fluidos corporales (sangre, secreciones vaginales, líquido amniótico, leche materna, semen, líquido cefalorraquídeo, líquido sinovial, líquido peritoneal, líquido pleural, líquido pericárdico, exudados y otros líquidos visiblemente contaminados con sangre).
- Lavado de manos: Inmediatamente después de entrar en contacto accidental con estos fluidos. Debemos lavarnos las manos siempre, antes y después de estar en contacto con cada paciente.

- Uso de medidas de barrera: Incluye guantes, batas, protectores oculares, etc.

- Limpieza de superficies: Limpieza con agua y jabón y desinfección con desinfectante de superficies o lejía diluida 1/10, excepto en superficies metálicas.
- Habitación: Es recomendable que sea individual, pero no es imprescindible.
Precauciones según el mecanismo de transmisión (respiratoria – aérea y por gotas – y de contacto)
Precauciones para la transmisión aérea
- Mantener siempre la puerta cerrada (intentando una aireación máxima sin abrir la puerta). En casos de tuberculosis pulmonar o laríngea, utilizar una lámpara ultravioleta (efectiva contra la tuberculosis). Tanto las visitas como la entrada de personal sanitario se realizarán con restricciones.
- Uso de mascarilla antes de entrar en la habitación en casos de tuberculosis. Si es otra enfermedad para la cual estemos inmunizados (como varicela), no será necesario.
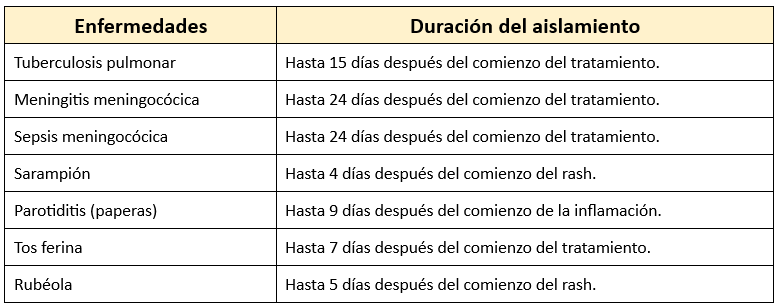
Infecciones incluidas en esta categoría: Tuberculosis pulmonar y laríngea, meningitis meningocócica, sarampión, varicela, rubéola y tosferina.
Precauciones para la transmisión por gotas
- No se necesitan sistemas de ventilación especiales y se puede dejar la puerta abierta.
- Al acercarse al paciente, especialmente a menos de un metro, se deben usar mascarillas. Esta transmisión ocurre cuando partículas mayores de cinco micras, generadas al hablar, toser o estornudar, quedan suspendidas en el aire hasta un metro de distancia al hablar, y hasta cuatro metros al toser o estornudar.
Infecciones incluidas en esta categoría: Infección invasiva por H. influenzae tipo B o Neisseria meningitidis, infecciones respiratorias virales (adenovirus, rubéola, influenza, parotiditis, parvovirus B-19) o bacterianas (C. diphtheriae, B. pertussis, M. pneumoniae, Y. pestis, estreptococo productor de faringoamigdalitis, neumonía y escarlatina en niños).
Nota:
A raíz de la pandemia de la Covid-19 se recomienda mantener idealmente dos metros (un metro mínimo) de separación con otros pacientes en todo momento.
Precauciones de contacto
- La regla más importante es no tocar a los pacientes sin protección.
- No es necesario que sea una habitación individual, excepto en casos de patologías muy resistentes a antibióticos (S. aureus resistente a meticilina, Clostridium difficile y Streptococcus del grupo A).
- Medidas de barrera: Lavado de manos al salir de la habitación, uso de guantes y batas si se va a tener contacto directo con el paciente.
- Visitas: Tanto las visitas como la entrada de personal sanitario se realizarán con restricciones.
Técnica de lavado de manos
El lavado de manos del personal sanitario es una práctica higiénica crucial y obligatoria para prevenir la transmisión de agentes infecciosos tanto del personal a los pacientes como entre pacientes, a través de las manipulaciones realizadas por el personal.
Sabías que…
En el entorno hospitalario, las manos se consideran el principal vehículo para la transmisión de microorganismos.
Recomendaciones para un correcto lavado de manos:
- Las uñas deben estar cortas y sin esmalte.
- No se deben usar reloj de pulsera, anillos, sortijas, etc.
El lavado de manos en la clínica se clasifica, según la tarea a realizar, en:
Lavado de manos rutinario o higiénico
- Duración: 15-30 segundos de tiempo de frotación con el jabón.
- Descripción: Se realiza como medida de higiene personal, después de las tareas habituales y cotidianas. Se usa al llegar al trabajo y al finalizar la jornada.
Lavado de manos especial o antiséptico
- Duración: Generalmente un minuto.
- Descripción: Se diferencia del lavado rutinario por requerir más tiempo y usar jabón antiséptico.
Antisepsia de manos
- Lavado de manos con jabón antiséptico
- Duración: 30-60 segundos de tiempo de frotación con el jabón antiséptico.
- Antisepsia de manos con solución hidroalcohólica
- Duración: Mínimo 30 segundos hasta que las manos estén completamente secas.
Lavado de manos quirúrgico
- Indicación: Para actos quirúrgicos y técnicas que requieren asepsia extrema.
- Duración: Enjabonarse las manos y antebrazos con jabón antiséptico durante dos minutos. El antiséptico más utilizado es la clorhexidina al 4% (nombre comercial: hibiscrub o hibitane).
Antisepsia quirúrgica
- Lavado quirúrgico con jabón antiséptico
- Duración: Entre 2 y 6 minutos.
- Antisepsia quirúrgica con solución hidroalcohólica
- Duración: 1.5 – 3 minutos (según el fabricante).
Recomendaciones adicionales:
- Usar jabón líquido en dosificador que no requiera pulsar con las manos.
- Preferir el lavado con agua fría.
- Para descontaminar las manos con soluciones alcohólicas, aplicar el producto sobre la palma de una mano y frotar ambas manos, cubriendo toda la superficie de manos y dedos, hasta que estén secas. Seguir las recomendaciones del fabricante respecto a la cantidad de producto a usar.
Indicaciones para el lavado de manos:
- Antes y después de tener contacto físico con los pacientes.
- Al llegar al trabajo y al finalizar la jornada.
- Después de quitarse los guantes.
- Después de estornudar, toser, limpiarse la nariz, etc.
- Después de utilizar los servicios.
- Antes y después de comer.
- Antes y después de realizar la higiene del paciente.
- Después de manipular ropa sucia, cuñas, orinales, etc.
- Antes y después de servir las comidas.
- Antes y después de realizar una cura.
- Antes y después de administrar medicamentos.
- Antes y después de realizar extracciones de líquidos biológicos, punciones, manejo de sondas, cateterismos, etc.
- Antes y después de hacer aspiración de secreciones.
El lavado reiterado de las manos puede causar irritaciones molestas (eritema) al eliminar parte de la grasa protectora de la piel. Por ello, se recomienda usar cremas protectoras para las manos al finalizar la jornada laboral. Hay preparados especiales para la protección cutánea.
Lavado de manos
Material Necesario
- Agua.
- Jabón antiséptico.
- Toalla desechable.
Procedimiento
A) Lavado de manos rutinario o higiénico
- Aplicar agua y jabón sobre las manos, frotándolas durante unos 15-30 segundos, prestando especial atención a los espacios entre los dedos y las uñas. Los movimientos de lavado deben ir desde el brazo hacia los dedos.
- Aclarar con agua templada.
- Secar con una toalla desechable de papel, desde la punta de los dedos hacia el codo.
- Cerrar el grifo con el codo si tiene el dispositivo adecuado, o bien con una toalla seca de papel.
Recuerda que…
Aunque el tiempo necesario para realizar un lavado de manos con agua y jabón es de 40-60 segundos, los profesionales suelen emplear un tiempo menor a 10 segundos. El tiempo necesario para realizar una fricción con un preparado de base alcohólica es de 20-30 segundos. El lavado de manos con jabón normal durante 10 segundos solo eliminaría la flora transitoria.
B) Lavado de manos especial o antiséptico
- Realizar el lavado con jabón antiséptico.
- La duración debe ser de 1 minuto.
- Seguir los pasos 2, 3 y 4 del lavado de manos rutinario.
C) Lavado de manos quirúrgico
- Enjabonarse con jabón antiséptico durante 2 minutos y aclarar.
- Cepillar las uñas durante 30 segundos en cada mano con un cepillo jabonoso y aclarar.
- Enjabonarse nuevamente durante 2 minutos, aclarando con las puntas de los dedos hacia arriba (desde los dedos hasta los codos).
- La duración total debe ser de 6 minutos.
- Secar sin frotar, aplicando una toalla estéril.
- Cerrar el grifo mediante un pedal de pie o una palanca de codo, según lo previsto en el área de lavado quirúrgico (nunca con las manos).
Recomendaciones internacionales
Categorías
Estas recomendaciones se han diseñado para mejorar las prácticas de higiene de manos entre los trabajadores sanitarios y reducir la transmisión de microorganismos patógenos a pacientes y personal en los centros de salud. Estas pautas y recomendaciones no están destinadas a establecimientos de manipulación o servicio de alimentos, ni pretenden sustituir las directrices proporcionadas por el Código Modelo de Alimentos de la FDA. Al igual que en las pautas anteriores del CDC/HICPAC, cada recomendación se clasifica según los datos científicos disponibles, un análisis teórico razonado, su aplicabilidad y su impacto económico. El sistema de clasificación del CDC/HICPAC es el siguiente:
- Categoría IA: Fuertemente recomendada para su implementación y respaldada por numerosos estudios experimentales, clínicos o epidemiológicos bien diseñados.
- Categoría IB: Fuertemente recomendada para su implementación y respaldada por ciertos estudios experimentales, clínicos o epidemiológicos y un fuerte análisis teórico razonado.
- Categoría IC: Requerida para su implementación según la legislación federal, estatal o normativa estándar.
- Categoría II: Sugerida para su implementación y respaldada por estudios clínicos o epidemiológicos sugestivos o un análisis teórico razonado.
- Ninguna recomendación: Tema no resuelto. No hay suficientes evidencias o consenso sobre su eficacia para respaldar esta práctica.
Recomendaciones
1. Indicaciones para el lavado y la antisepsia de manos:
a) Cuando las manos estén visiblemente sucias o contaminadas con material proteico, sangre u otro fluido corporal, deben lavarse con agua y jabón antimicrobiano o no antimicrobiano.
b) Si las manos no están visiblemente sucias, usar soluciones alcohólicas para la fricción de manos para la descontaminación rutinaria en todas las situaciones clínicas descritas en los puntos c a j. Alternativamente, se pueden lavar las manos con agua y jabón antimicrobiano en estas situaciones.
c) Descontaminar las manos antes de tener contacto directo con pacientes.
d) Descontaminar las manos antes de ponerse guantes estériles cuando se vaya a insertar un catéter intravascular central.
e) Descontaminar las manos antes de insertar un catéter urinario transuretral, un catéter vascular periférico u otro instrumento invasivo que no requiera un procedimiento quirúrgico.
f) Descontaminar las manos antes de tener contacto con la piel sana del paciente (por ejemplo, para tomar el pulso o la presión arterial, o levantar al paciente).
g) Descontaminar las manos antes de tener contacto con fluidos corporales, excrementos, membranas mucosas, piel no intacta y apósitos de heridas, si las manos no están visiblemente sucias.
h) Descontaminar las manos si se desplaza desde una zona del cuerpo contaminada a una zona del cuerpo limpia durante el cuidado del paciente.
i) Descontaminar las manos después del contacto con objetos inanimados (incluyendo equipo médico) en las proximidades del paciente.
j) Descontaminar las manos después de quitarse los guantes.
k) Antes de comer y después de usar el baño, deben lavarse las manos con agua y jabón antimicrobiano o no antimicrobiano.
l) Las toallitas impregnadas con una solución antimicrobiana pueden considerarse una alternativa al lavado de manos con agua y jabón no antimicrobiano. Sin embargo, no son tan efectivas en la reducción del número de colonias en las manos del personal sanitario como las soluciones alcohólicas para la fricción de manos o el lavado de manos con agua y jabón antimicrobiano, por lo que no sustituyen el uso de soluciones alcohólicas para la fricción de manos o el lavado de manos con agua y jabón antimicrobiano.
m) Las manos deben lavarse con agua y jabón no antimicrobiano o agua y jabón antimicrobiano si se sospecha o se ha confirmado exposición al Bacillus anthracis. La acción física de lavado y enjuague en estas circunstancias es recomendable porque los alcoholes, la clorhexidina, los yodóforos y otros agentes antisépticos tienen poca actividad contra las esporas.
n) No se puede hacer ninguna recomendación sobre el uso rutinario de soluciones no alcohólicas para la fricción de manos en la higiene de manos en centros sanitarios. Este tema no está resuelto.
2. Técnicas para el cumplimiento de la higiene de manos:
a) Uso de soluciones alcohólicas para la fricción de manos:
Aplicar el producto sobre la palma de una mano y frotar ambas manos, cubriendo toda la superficie de las manos y los dedos, hasta que estén secas. Seguir las recomendaciones del fabricante respecto a la cantidad de producto a utilizar.
b) Lavado de manos con agua y jabón:
Mojar primero las manos con agua, aplicar la cantidad de producto recomendada por el fabricante y frotar vigorosamente las manos durante al menos 15 segundos, cubriendo toda la superficie de las manos y los dedos. Enjuagar con agua y secar bien con una toalla desechable. Usar una toalla para cerrar el grifo. Evitar el uso de agua caliente ya que la exposición repetida puede aumentar el riesgo de dermatitis.
c) Formas aceptables de jabón:
Las presentaciones líquidas, en pastilla, en hojas o en polvo son adecuadas para el lavado de manos con agua y jabón no antimicrobiano. Al usar jabón en pastilla, se debe colocar en una jabonera con rejilla para facilitar su secado y preferir pastillas pequeñas.
d) Toallas multiuso:
El uso de toallas multiuso de tejido, ya sea en forma colgante o de rollo, no es recomendable en centros sanitarios.
3. Antisepsia quirúrgica de manos:
a) Preparación previa:
Quitar anillos, relojes, brazaletes, etc., antes de comenzar el lavado quirúrgico de manos.
b) Limpieza de uñas:
Limpiar bien debajo de las uñas utilizando un limpiador adecuado bajo el agua corriente.
c) Uso de jabón antimicrobiano o solución alcohólica:
Para la antisepsia quirúrgica de manos, se puede utilizar indistintamente un jabón antimicrobiano o una solución alcohólica para la fricción de manos con actividad remanente, antes de ponerse los guantes estériles para las intervenciones quirúrgicas.
d) Procedimiento con jabón antimicrobiano:
Frotar las manos y los antebrazos durante el tiempo recomendado por el fabricante, generalmente entre 2 y 6 minutos. Frotar durante 10 minutos no es necesario.
e) Procedimiento con solución alcohólica:
Seguir las instrucciones del fabricante. Antes de aplicar la solución alcohólica, lavar completamente las manos y los antebrazos con agua y jabón no antimicrobiano. Tras aplicar la solución alcohólica según las recomendaciones, dejar secar completamente las manos y los antebrazos antes de ponerse los guantes.
4. Selección de agentes para la higiene de manos:
a) Proveer al personal sanitario con productos efectivos para la higiene de manos que tengan un bajo potencial de causar irritación, especialmente si se usan frecuentemente durante el turno. Esto aplica tanto a los productos usados para la antisepsia de manos antes y después del cuidado del paciente en áreas clínicas como a los usados para la antisepsia quirúrgica de manos en el personal de quirófano.
b) Para aumentar la aceptación de los productos de higiene de manos entre el personal sanitario, solicitar su opinión sobre la textura, fragancia y tolerancia dérmica de todos los productos considerados. El costo de los productos no debe ser el principal factor a considerar en la selección.
c) Al elegir un jabón no antimicrobiano, un jabón antimicrobiano o soluciones alcohólicas para la fricción de manos, pedir información a los fabricantes sobre las interacciones conocidas entre estos productos y los utilizados para la limpieza de manos, el cuidado de la piel y los guantes usados en el centro sanitario.
d) Antes de decidir la compra, evaluar los sistemas de dispensación de diferentes fabricantes o distribuidores para asegurarse de que funcionan correctamente y dispensan el volumen adecuado de producto.
e) No añadir jabón en un dispensador parcialmente vacío. Esta práctica puede provocar la contaminación del jabón.
5. Cuidado de la piel:
a) Proveer a los profesionales sanitarios con lociones y cremas de manos necesarias para minimizar la dermatitis irritativa de contacto asociada con la antisepsia y el lavado de manos.
b) Pedir información a los fabricantes sobre el efecto residual de estas lociones, cremas o antisépticos alcohólicos sobre los jabones antimicrobianos utilizados en el centro.
6. Otros aspectos de la higiene de manos:
a) No usar uñas artificiales o extensiones cuando se tenga contacto directo con pacientes de alto riesgo (por ejemplo, en UCI o quirófanos).
b) Asegurarse de que la longitud natural de las uñas no exceda 0,6 cm (1/4 de pulgada).
c) Usar guantes siempre que pueda haber contacto con sangre u otros materiales potencialmente infecciosos, membranas mucosas o piel no intacta.
d) Quitarse los guantes después de atender a un paciente. No usar el mismo par de guantes para atender a más de un paciente, para diferentes procedimientos en el mismo paciente, ni lavar los guantes entre pacientes.
e) Cambiar los guantes durante la atención a un mismo paciente si se pasa de una zona contaminada a una limpia.
f) No hay una recomendación respecto al uso de anillos en centros sanitarios. Este tema no está resuelto.
7. Programas para la educación y motivación de los trabajadores sanitarios:
a) Como parte de un programa integral para mejorar las prácticas de higiene de manos entre los trabajadores sanitarios, educar al personal sobre las actividades de cuidado de pacientes que pueden conllevar la contaminación de las manos y las ventajas e inconvenientes de los diversos métodos de limpieza de manos.
b) Monitorear el cumplimiento de los trabajadores sanitarios con las prácticas de higiene de manos recomendadas y proporcionar retroalimentación sobre su desempeño.
c) Motivar a los pacientes y a sus familiares a recordar a los trabajadores sanitarios que deben descontaminar sus manos.
8. Medidas administrativas:
a) Priorizar la mejora de la higiene de manos como una meta institucional y proporcionar el apoyo administrativo y financiero necesario.
b) Implementar un programa multidisciplinario diseñado para mejorar la adherencia del personal sanitario a las prácticas de higiene de manos recomendadas.
c) Como parte de este programa multidisciplinario, asegurar que los trabajadores sanitarios tengan acceso fácil a productos para la fricción de manos con solución alcohólica.
d) Para mejorar la adherencia a la higiene de manos en áreas con alta presión asistencial y gran intensidad de cuidados al paciente, proporcionar soluciones alcohólicas para la fricción de manos en la entrada de la habitación del paciente, en otras ubicaciones convenientes o en botellas individuales que puedan llevarse en el bolsillo.
e) Almacenar las soluciones alcohólicas para la fricción de manos en áreas aprobadas para productos inflamables.
Directrices de la OMS sobre la higiene de las manos en la atención sanitaria

Los principales métodos para medir la higiene de manos son los siguientes:
– Observación directa: Evalúa lo que hacen los profesionales sanitarios en su labor asistencial, observando el qué y cómo de sus prácticas.
– Consumo de productos: Mide la cantidad de productos utilizados para la higiene de manos.
– Utilización de encuestas: Recolecta información sobre lo que piensan y conocen los profesionales sanitarios, evaluando su percepción y conocimiento.


