Dolor
Concepto y Clasificación del Dolor
Probablemente, la mejor definición de dolor la proporciona la International Association for the Study of Pain (IASP), que dice: “Es una experiencia emocional y sensorial desagradable, asociada o no a una lesión tisular, o que se describe con las manifestaciones propias de tal agresión”.
Esta definición abarca los conceptos más importantes que deben considerarse al abordarlo terapéuticamente. En primer lugar, el dolor no se describe exclusivamente como una sensación resultado de la estimulación de las vías nociceptivas aferentes o de las estructuras del sistema nervioso central. Implica, al mismo tiempo, la existencia de un factor emocional que modela de manera definitiva la percepción consciente final por parte de quien lo sufre, reconociendo la vivencia de tal experiencia. En segundo lugar, desvincula el dolor de la lesión tisular aparente, no condicionándolo a la existencia de una lesión anatómica macroscópica.
Podríamos hacer varias clasificaciones atendiendo a la cualidad del dolor (localizado, irradiado, difuso, fantasma, penetrante), a la fisiología (somático, visceral, psicosomático), etc., pero nos centraremos en la que, a nuestro juicio, es la más importante y va a condicionar la terapéutica a seguir:
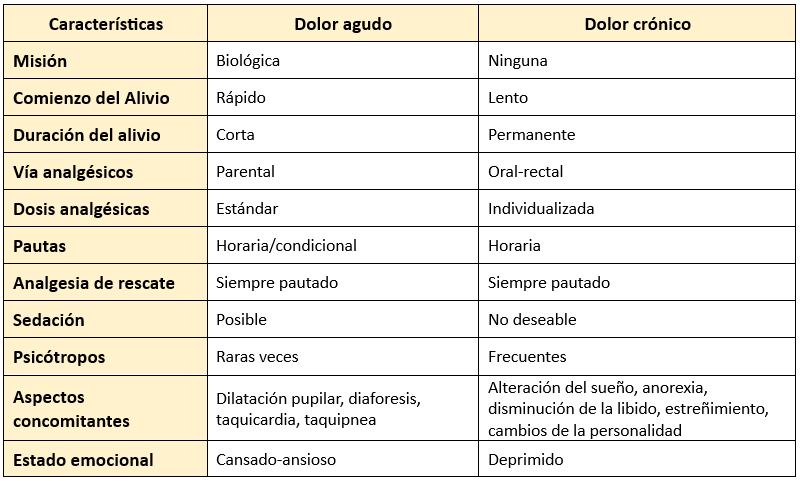
- Dolor agudo: Es el que aparece tras una lesión tisular debido a la activación inmediata de los mecanismos del dolor. Constituye una alarma fisiológica para limitar el daño e iniciar la reparación tisular. Suele ser localizado y continuo. La duración es inferior a seis meses.
- Dolor crónico: Es el que persiste más allá de un período razonable tras la lesión que lo causó (6 meses). Carece de propiedades fisiológicas reparadoras y es síntoma de una enfermedad continua o en brotes. A veces, se mantiene en ausencia de lesión y constituye con frecuencia la única manifestación de la enfermedad. Suele ser difuso.
Escalas de Valoración
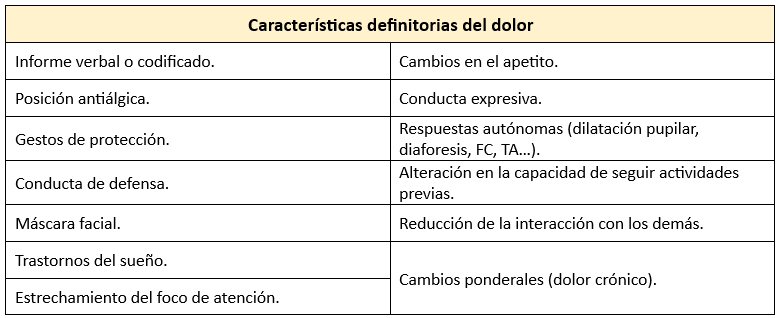
Reconocer el dolor como una experiencia emocional implica una serie de consecuencias que justifican la dificultad de medir con precisión la cantidad o grado de dolor que siente el paciente.
Por tanto, se deben tener en cuenta varios factores antes de cuantificar el dolor:
- Subjetividad: El dolor es una experiencia emocional subjetiva; solo el paciente sabe si le duele y cuánto le duele, por lo que debe ser él mismo quien lo cuantifique.
- Signos externos: A veces, el dolor se acompaña de signos externos como expresión facial, taquicardia, hipertensión arterial, hiperventilación, etc., que no siempre están en proporción a la magnitud del dolor. El dolor no siempre está relacionado con la alteración o grado de lesión del paciente, especialmente en el caso del dolor crónico.
A pesar de la dificultad para cuantificar el dolor, es necesario hacerlo antes de iniciar el tratamiento. Las valoraciones sucesivas en las diferentes etapas de la enfermedad ayudarán a evaluar mejor su efectividad.
Los métodos de valoración del dolor se dividen en objetivos y subjetivos.
Métodos Subjetivos
Estos métodos son los más utilizados en la práctica clínica y se basan en la cuantificación del dolor realizada por el propio paciente.
Escalas Descriptivas Simples (EDS) o Escalas de Valoración Verbal (EVV)
Son unidimensionales. En su forma más simple, se pregunta al paciente si tiene dolor o no, o si su dolor se ha aliviado. Los pacientes utilizan adjetivos para describir la magnitud del dolor, que varían desde “sin dolor” hasta “dolor insoportable”.
- Sin dolor
- Dolor leve
- Dolor moderado
- Dolor intenso
- Dolor insoportable
Estas escalas miden el grado de alivio del dolor, lo cual puede ser beneficioso para los profesionales de la salud. Tienen la ventaja de ser rápidas y simples, aunque en algunos casos, el número de adjetivos puede ser insuficiente y limitado según el tipo de paciente.
Escalas Numéricas de Valoración (ENV)
Consisten en valorar el dolor mediante números que reflejan la intensidad del dolor de menor a mayor. La escala más utilizada es de 0 a 10 (0: Sin dolor / 10: Máximo dolor imaginable).
Escala Visual Analógica (EVA)
Es el método subjetivo más empleado en la práctica clínica. Consiste en una línea recta o curva, horizontal o vertical, de 10 cm de longitud, con los dos extremos representando los polos opuestos de la intensidad del dolor. El paciente debe marcar en la línea el punto que cree que corresponde a su dolor. La línea recta parece ser la más fácil de entender para los pacientes.
Cuestionarios
Los métodos descritos anteriormente solo miden la intensidad del dolor, sin valorar otros aspectos importantes (incapacidad, alteración de la afectividad, etc.). Hablaremos principalmente de dos cuestionarios:
– Cuestionario de McGill: Es el más reconocido y usado en las clínicas del dolor, especialmente para el dolor crónico. Presenta al paciente una serie de palabras agrupadas que describen las dos dimensiones que integran la experiencia dolorosa: la sensorial y la afectiva, junto con una vertiente evaluativa.
– Cuestionario de Lattiner: Es más limitado que el de McGill pero tiene la ventaja de ser fácil de entender y rápido de realizar. Contempla varios apartados: intensidad del dolor, incapacidad, frecuencia del dolor, cantidad de analgésicos necesarios y distorsión del sueño.
Métodos Objetivos
Evaluar el dolor basándose en datos externos puede parecer más fiable, aunque en la práctica es principalmente útil para el dolor agudo. Esto incluye la valoración del comportamiento del paciente por parte de un observador (agitación, ansiedad, expresión facial, movilidad, tiempo de sueño), la determinación de cambios fisiológicos (TA, FC, FR, sudoración) y las determinaciones bioquímicas (niveles de endorfinas, catecolaminas, cortisol, hormona antidiurética). Debido a su complejidad, estos métodos se limitan a estudios clínicos y experimentales.
Además, otra forma de valorar el dolor es medir el consumo de analgésicos. Será tarea del equipo sanitario que atiende al paciente elegir el método más adecuado y conveniente en cada caso.
- Cuando el paciente dice que tiene dolor, es porque realmente lo siente. Debemos prestar al síntoma la atención que merece, sin juzgarlo (exagerado, psicógeno, etc.).
- El control del dolor es multimodal, no solo farmacológico. Además de analgésicos, usaremos coadyuvantes:
- La presencia regular de miembros del equipo y la comunicación es un gran coadyuvante.
- Técnicas de relajación.
- Acupuntura.
- Terapias como la ocupacional, musicoterapia, etc., empiezan a incorporarse al tratamiento. La terapéutica física (TENS, onda corta, láser, magnetoterapia) tiene un papel claramente estudiado en el tratamiento del dolor.
- La analgesia debe ser pautada, no a demanda, con esquemas simples y pocos fármacos. Siempre dejaremos medicamentos e instrucciones claras para una dosis de rescate (la administración de un analgésico de acción rápida en caso de que aparezca dolor a pesar de la analgesia pautada).
- La vía de administración de elección es la que mejor tolere el paciente, habitualmente la oral, que en el 90% de los casos se puede mantener hasta las últimas 24 horas de vida.
- Si se necesita una vía parenteral, la subcutánea es preferible.
- Evitar la vía intramuscular en estos pacientes, que suelen tener disminuida su masa muscular y se les debe evitar molestias innecesarias.
- La vía intravenosa es rara vez necesaria y poco recomendable por la dificultad de su manejo en el domicilio.
- La vía espinal está indicada en dolores resistentes a tratamiento por vía sistémica, especialmente en el hemicuerpo inferior, en la línea media o bilaterales.
- El insomnio debe tratarse enérgicamente. El primer objetivo es una noche de sueño sin dolor.
- La potencia del analgésico se elige según la intensidad del dolor, no según la esperanza de supervivencia. Si el dolor no cede con AINE u opioides débiles, no se debe retrasar el uso de opioides potentes por miedo a la dependencia.
- Desde el principio, considerar los efectos indeseables de los fármacos e individualizar las dosis. El objetivo es una analgesia aceptable para el paciente (no con una ley de todo/nada) y con la menor toxicidad posible. Siempre añadir medidas que contrarresten los efectos secundarios (por ejemplo, laxantes).
- La titulación es la escalada gradual de dosis de opioides hasta lograr una analgesia adecuada o efectos secundarios intolerables.
- Es importante diagnosticar el mecanismo que produce el dolor para tratarlo eficazmente.

Tipos de Dolor
En función de su evolución, el dolor se puede clasificar en agudo y crónico. Desde el punto de vista fisiopatológico, se distinguen varios tipos de dolor.
Dolor Nociceptivo
- Somático: Ocurre por la estimulación de los receptores periféricos cutáneos y musculoesqueléticos. Es un dolor sordo, constante o intermitente, bien localizado, como en el caso de las metástasis óseas, la contractura muscular o una herida quirúrgica.
- Visceral: Resulta de la infiltración, compresión o distensión de las vísceras. Es menos localizado, constante, descrito como profundo o como presión, y puede irradiarse a una zona cutánea, como el dolor de la oclusión biliar, intestinal o metástasis hepáticas.
Dolor Neuropático
Este tipo de dolor es causado por daño en el Sistema Nervioso Central (dolor central) o periférico (desaferentización). Es parcialmente resistente a los opioides, por lo que siempre se debe probar el tratamiento con opioides y evaluar la necesidad de coadyuvantes.
Escalera Analgésica de la OMS
Publicada por la OMS en 1986, esta escalera establece tres niveles terapéuticos que incluyen un número reducido de fármacos que se deben conocer bien. Aunque ha sufrido algunas modificaciones, sigue siendo válida y logra controlar el dolor en la primera semana en el 70-80% de los casos. Para dolores resistentes a opioides, será necesario añadir coadyuvantes, rotar opioides o recurrir a técnicas invasivas especiales.
Existen cinco factores que pronostican una mala respuesta al tratamiento con opioides: dolor neuropático, dolor incidental (asociado al movimiento o la tos), estrés emocional importante, tolerancia y antecedentes de adicción al alcohol o drogas.
Los medicamentos del primer (AINE) y segundo escalón (opioides débiles) tienen una dosis techo, es decir, una dosis por encima de la cual no aumenta la analgesia pero sí los efectos secundarios, por lo que se debe cambiar al siguiente escalón al alcanzar dichas dosis. En el tercer escalón (opioides mayores) no hay techo.
Al subir al segundo escalón, se pueden asociar fármacos del primer escalón y coadyuvantes, y también se pueden añadir al tercer escalón. Está contraindicado combinar fármacos del segundo y tercer escalón, ya que compiten por los mismos receptores opioides, reduciendo la potencia y aumentando la toxicidad.
A continuación, se describen los fármacos más usados en cada escalón, sus dosis habituales, techo, toxicidad y cómo prevenirla o tratarla. Se nombran tanto los fármacos genéricos como los nombres comerciales más utilizados en la práctica clínica.
Primer Escalón (Fármacos No Opioides)
- Fármacos: AAS, paracetamol, AINE (± coadyuvantes).
- Indicaciones: Dolor leve a moderado. Inhiben la síntesis de prostaglandinas, tienen efecto antitérmico y antiinflamatorio (excepto el paracetamol). Tienen una dosis techo, a partir de la cual no aumenta el efecto analgésico pero sí la toxicidad.
- Toxicidad: Gastroduodenal, hepática, hematológica y renal. El paracetamol no es gastrolesivo, aunque puede causar toxicidad hepática.
Segundo Escalón (Opioides Débiles)
- Fármacos: Codeína, dihidrocodeína, tramadol (± primer escalón), (± coadyuvantes).
- Indicaciones: Dolor moderado que no cede a AINE, asociándolos a estos y a coadyuvantes si es necesario.
- Toxicidad: Estreñimiento (especialmente con codeína y dihidrocodeína), sequedad de boca, náuseas, mareos, vómitos.
- Laxantes: Se añaden desde el principio, pudiendo combinar más de uno de distinta familia.
- Antieméticos: Solo si es necesario, en los primeros días.
Tercer Escalón (Opioides Mayores)
- Fármacos: Morfina, fentanilo, oxicodona, metadona y otros opioides potentes (± primer escalón), (± coadyuvantes). ¡Nunca asociar con el segundo escalón!
El uso de la analgesia debe ser pautado y no a demanda, con esquemas simples y pocos fármacos. Se debe dejar siempre medicación e instrucciones claras para una dosis de rescate (administración de un analgésico de acción rápida en caso de dolor a pesar de la analgesia pautada). La vía de administración preferida es la oral, que en el 90% de los casos se puede mantener hasta las últimas 24 horas de vida. Si se necesita una vía parenteral, se prefiere la subcutánea. Evitar la vía intramuscular en estos pacientes debido a su disminuida masa muscular y para evitar molestias innecesarias. La vía intravenosa es raramente necesaria y poco recomendable en el domicilio. La vía espinal está indicada en dolores resistentes a tratamiento por vía sistémica, especialmente en el hemicuerpo inferior, en la línea media o bilaterales.
Es fundamental tratar enérgicamente el insomnio, con el primer objetivo de lograr una noche de sueño sin dolor. La potencia del analgésico se elige según la intensidad del dolor, no según la esperanza de supervivencia. Si el dolor no cede con AINE u opioides débiles, no se debe retrasar el uso de opioides potentes por miedo a la dependencia. Desde el principio, se deben considerar los efectos indeseables de los fármacos e individualizar las dosis, buscando una analgesia aceptable para el paciente con la menor toxicidad posible. Siempre se deben añadir medidas para corregir los efectos secundarios, como laxantes para el estreñimiento.
La titulación es la escalada gradual de dosis de opioides hasta lograr una analgesia adecuada o efectos secundarios intolerables. Es importante diagnosticar el mecanismo que produce el dolor para tratarlo eficazmente.
Morfina
La morfina oral es el opioide de primera elección para el dolor oncológico moderado o severo, según la OMS y la European Association of Palliative Care (EAPC). Está indicada para el dolor severo que no responde a AINE y opioides débiles. Actúa uniéndose a los receptores opioides en varios niveles. Actualmente, compite en uso con el fentanilo transdérmico.
Toxicidad
Generalmente, la morfina es bien tolerada si se inicia de manera gradual a las dosis recomendadas. Al comenzar un tratamiento analgésico con morfina o durante su curso, pueden aparecer efectos secundarios en algunos pacientes.
- Síntomas iniciales: Náuseas y vómitos que ocurren en 2/3 de los pacientes.
- De carácter más continuo: Estreñimiento (uno de los efectos secundarios más comunes), xerostomía (sequedad de boca), náuseas y vómitos, que a menudo requieren tratamiento con antieméticos.
- Síntomas ocasionales: Hipotensión y sudoración (pueden mejorar reduciendo la dosis o añadiendo esteroides al tratamiento), íleo paralítico y retención urinaria (especialmente si se asocian anticolinérgicos), y depresión respiratoria, siendo este el efecto potencialmente más grave.
Fentanilo
El fentanilo es un opioide sintético, agonista puro, que se ha utilizado en anestesia durante mucho tiempo por vía intravenosa. Tiene las mismas indicaciones que la morfina como opioide potente para el tratamiento del dolor crónico que no responde al segundo escalón de la OMS.
El parche de fentanilo no debe utilizarse en pacientes que necesitan un ajuste rápido de su analgesia, ya que tarda de 10-15 horas en alcanzar su nivel de analgesia, persistiendo su efecto durante 72 horas.
Oxicodona
La oxicodona es un opioide semisintético derivado de la tebaína, clasificado como un agonista puro con afinidad principalmente por los receptores mu y en menor grado por los receptores kappa.
La oxicodona no tiene un efecto techo y, en cuanto a los efectos secundarios, las náuseas, vómitos, alucinaciones y el prurito son menos frecuentes en comparación con la morfina.
Es importante recordar que los comprimidos de liberación controlada (LC) de oxicodona deben administrarse únicamente por vía oral. Los comprimidos deben tragarse enteros y nunca fraccionarse, masticarse o triturarse, ya que esto puede ocasionar una liberación rápida y una absorción de una dosis potencialmente tóxica de oxicodona.
Metadona
La metadona es otro opioide de tercer escalón con un efecto analgésico de 8 horas. Su principal inconveniente es que su vida media es superior a 15 horas, lo que supone un gran riesgo de toxicidad por acumulación. Se puede administrar por vía oral y subcutánea.
Buprenorfina (BPF)
La buprenorfina es un agonista parcial con efecto techo. A dosis bajas se comporta como un agonista de los receptores mu, teniendo un efecto aditivo con otros opioides.


