Esterilización
Conceptos Generales sobre la Esterilización
La esterilización es un proceso utilizado para destruir todos los microorganismos, tanto patógenos como saprofitos, y sus formas resistentes (esporas). Los métodos empleados deben asegurar la destrucción completa de cualquier forma de vida, tanto en la superficie como en la profundidad del objeto a esterilizar.
Dado que no se puede demostrar la esterilidad de manera absoluta sin destruir todas las unidades del lote de productos terminados, la esterilidad se define en términos probabilísticos. Se considera que un producto crítico es estéril cuando la probabilidad de que un microorganismo esté presente en forma activa o latente es igual o menor a 1 en 1,000,000 (Nivel de Garantía de Esterilidad – SAL 10^-6).
Antes de proceder a la esterilización del material séptico o contaminado, este debe ser sometido a procedimientos de limpieza para que los medios de esterilización actúen correctamente. La esterilización no sustituye a la limpieza.
Cuando un objeto está esterilizado, se dice que es aséptico.
Importante Recordar:
Todo objeto esterilizado está desinfectado, pero no todo objeto desinfectado está esterilizado. Esto se debe a que en la desinfección, aunque se eliminan los patógenos más sensibles, pueden seguir existiendo microorganismos en el material desinfectado. Sin embargo, la esterilización elimina tanto los microorganismos patógenos como los saprofitos o no patógenos. Por eso, un objeto esterilizado siempre está desinfectado.
Métodos de Esterilización
Los principales métodos de esterilización actúan mediante la destrucción de microorganismos a través de calor, agentes químicos y radiación:
- Muerte por Calor: Proceso de coagulación y oxidación.
- Agentes Químicos: Incluye oxidación química y alquilación.
- Radiación: Comprende la luz ultravioleta y la radiación ionizante.
Esterilización por Agentes Físicos
Las diferentes formas de esterilización utilizando agentes físicos incluyen:
- Calor: puede ser húmedo o seco.
- Radiaciones ionizantes: como los rayos gamma o beta.
- Rayos ultravioleta.
- Filtros microporosos.
Esterilización por Calor Húmedo: Autoclave
Esta técnica utiliza vapor saturado a presión, lo que provoca alteraciones en las proteínas de las células de los microorganismos infecciosos. El vapor por sí solo no esteriliza; para lograr la esterilización, debe someterse a una presión mayor que la atmosférica, aumentando la temperatura del vapor, lo que permite la destrucción de todas las formas de vida.
El dispositivo utilizado para este propósito se llama autoclave.
En resumen, para que el vapor de agua a presión esterilice, debe mantenerse a una temperatura y presión determinadas durante el tiempo necesario.
El autoclave es un recipiente de cierre hermético, similar a una olla a presión. Consta de una cámara de esterilización equipada con una válvula y un manómetro para regular la presión y la temperatura deseadas en su interior. También tiene una válvula de purga para eliminar el aire presente en la cámara.
El vapor penetra en la cámara de esterilización y alcanza la presión deseada. Este vapor comienza a condensarse al entrar en contacto con los materiales fríos que se están esterilizando.
Esterilización “Flash”
Este tipo de esterilización es útil para situaciones de emergencia, aunque no se recomienda para la esterilización de rutina. Los pasos en el ciclo “flash” son similares a los del ciclo tradicional, pero con un tiempo mínimo o nulo de secado. Es importante tener en cuenta que el tiempo de esterilización en sí es el mismo que en el método tradicional.
- 1 kg de presión: 120 °C = 1 atmósfera.
- 2 kg de presión: 134 °C = 2 atmósferas.
- 3 kg de presión: 144 °C = 3 atmósferas.
La condensación del vapor libera calor, humedeciendo y calentando simultáneamente el material expuesto.
Para que este proceso funcione correctamente, es necesario eliminar el aire o cualquier tipo de gas no condensable presente en la cámara. El aire se elimina o purga mediante un sistema de vacío o introduciendo el vapor rápidamente para forzar la salida del aire. En los autoclaves de última generación (autoclaves de vapor saturado con bomba de vacío fraccionado), todo el proceso es automático. Existe una prueba química denominada prueba de Bowie-Dick para verificar la ausencia de aire u otros gases no condensables en el interior, que podrían impedir la rápida y uniforme penetración del vapor en toda la carga del autoclave. Esta prueba consiste en introducir una hoja impresa con material de algodón y realizar un ciclo a 134 °C durante 3 minutos; los resultados se visualizarán en la hoja impresa.
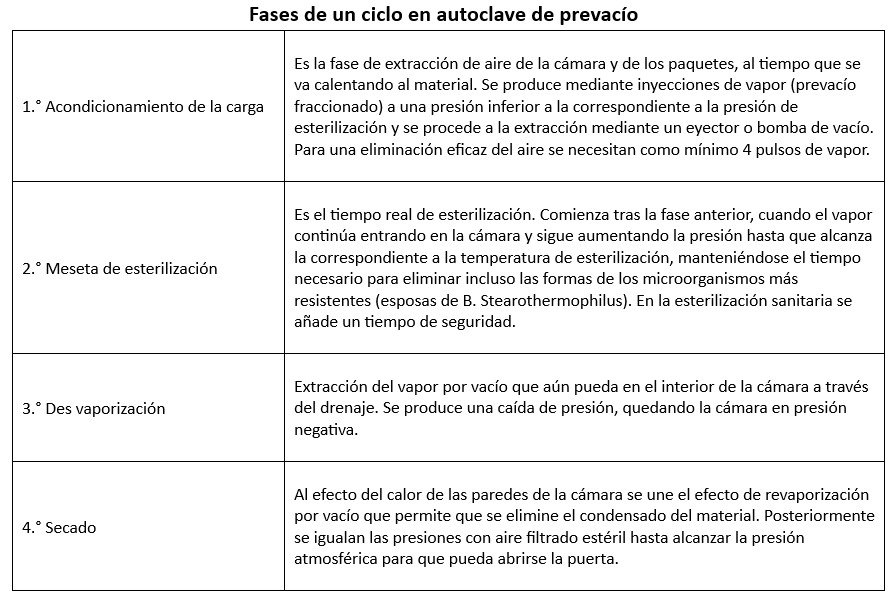
Ventajas de la Esterilización en Autoclave
- Económica.
- Segura.
- Rápida.
- No contamina ni deja residuos.
- Cómoda, ya que los autoclaves son automáticos.
Desventajas de la Esterilización en Autoclave
Aunque la esterilización en autoclave tiene muchas ventajas, también presenta algunos inconvenientes:
- Puede dañar los bordes de los instrumentos afilados.
- Deteriora los materiales de goma o plástico.
- Requiere mucho tiempo para envolver los materiales que se van a esterilizar.
- Demanda mucho cuidado en la disposición de los paquetes dentro de la cámara de esterilización.
- Los materiales metálicos pueden oxidarse al esterilizarlos con calor húmedo.
Materiales que Pueden Esterilizarse por Calor Húmedo
- Textiles: Paños, gasas, ropas, etc.
- Materiales Duros: Envases, bateas, etc.
- Frascos: Conteniendo líquidos y medios de cultivo.
Embalaje de Materiales para Esterilización en Autoclave
Los materiales a esterilizar en autoclave pueden ser envueltos herméticamente en papel (como crepé o celofán), que es poroso y permite el paso del vapor, pero impide la entrada de aire una vez extraído. Las telas (hilo, algodón, renselina) tienen poca durabilidad y no garantizan la protección del contenido después de la esterilización debido a su excesiva porosidad. Las cajas metálicas (de aluminio) y los contenedores tienen filtros de papel bacteriostáticos en las zonas perforadas que garantizan su hermeticidad.
Tiempo Necesario para la Esterilización en Autoclave
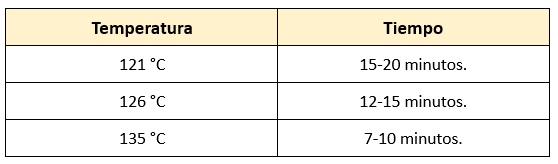
Actualmente, los ciclos de vapor a 140 °C se utilizan para la esterilización de material que podría haber estado en contacto con priones. Los priones son glicoproteínas infecciosas responsables de enfermedades del sistema nervioso central, como la enfermedad de Creutzfeldt-Jakob y la encefalopatía espongiforme bovina (enfermedad de las vacas locas), y son resistentes a los métodos de esterilización convencionales.
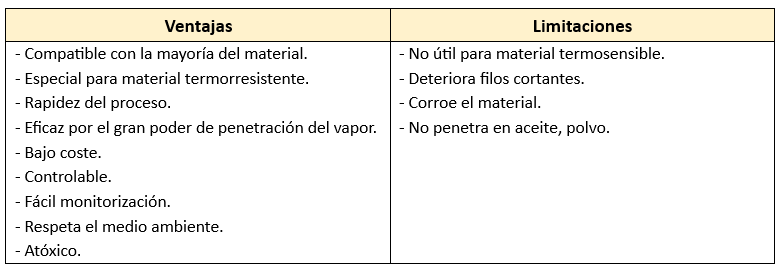
Esterilización por Calor Seco
La esterilización por calor seco requiere temperaturas más altas y períodos de tiempo más largos para lograr la esterilización completa.
A) Flameado
- Consiste en exponer el material a la llama durante unos minutos para esterilizarlo.
- Generalmente se utilizan mecheros Bunsen de gas o mecheros de alcohol.
- Solo es adecuado para esterilizar material metálico, como asas de siembra, etc.
B) Incineración
- Involucra el uso de hornos crematorios para quemar material de un solo uso (jeringas, guantes, catéteres, agujas, etc.) y otros materiales biológicamente contaminados.
C) Estufa Poupinel u Horno de Pasteur
- Utiliza únicamente calor seco.
- El calor seco es bactericida, actuando por oxidación física o coagulación de las proteínas bacterianas debido a la acción exclusiva del calor.
- El calor seco en forma de aire caliente es difícil de controlar y penetra en los materiales de manera lenta y desigual, por lo que es necesario exponer el material al calor durante largos períodos.
- La estufa cuenta con un termostato para controlar la temperatura y dos indicadores: uno que muestra que la corriente eléctrica llega al aparato y otro que indica que las resistencias están calentando.
- No es necesario que los envoltorios del material a esterilizar sean porosos, como en el autoclave. El material más utilizado es el aluminio en forma de bolsas, que es resistente, seguro y económico. También se utiliza ocasionalmente poliamida.
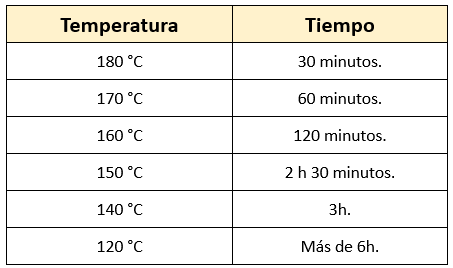
Tiempo Necesario para la Esterilización en el Horno de Pasteur o la Estufa Poupinel
La esterilización por calor seco en el horno de Pasteur o la estufa Poupinel requiere más tiempo debido a la naturaleza del calor seco y su lenta penetración en los materiales.
Esterilización por Calor Seco
Este método se utiliza principalmente para la esterilización de vidrio y material de laboratorio, así como de polvos y sustancias oleosas (aceites sin agua, parafina, grasas, petrolatum).
Esterilización por Radiaciones Ionizantes o Radiación en Frío
El principio de esta técnica radica en la generación de rayos cargados de energía (iones) que dañan la materia de los organismos vivos. La energía liberada se transforma en calor, causando la muerte de los microorganismos. Se utilizan varios tipos de radiaciones:
Radiaciones Gamma
- Las radiaciones gamma son ionizantes y producen un bombardeo de neutrones sobre los objetos que se desean esterilizar.
- Este método es ideal para esterilizar materiales termosensibles que se dañarían con el calor, como tejidos humanos, materiales de goma y medicamentos.
- Aunque es un sistema costoso y requiere protección especial para el personal que maneja los equipos de esterilización, es la forma más utilizada de esterilización en frío.
Radiaciones Beta
- La energía producida por las radiaciones beta se obtiene mediante isótopos radiactivos y un acelerador de partículas (Betatron).
Rayos Ultravioleta
- Este método consiste en un tubo emisor de radiación que debe colocarse a 40 cm de la superficie del material. Los rayos del sol emiten radiaciones ultravioleta que tienen efectos esterilizantes.
- Aunque es relativamente caro e ineficaz debido a que no alcanza todas las superficies de manera uniforme, este método tiene muchos inconvenientes y se usa poco.
Esterilización por Productos Químicos
Los productos químicos utilizados en la esterilización incluyen óxido de etileno, glutaraldehído, ácido paracético, beta-propiolactona, entre otros.
Esterilización por Óxido de Etileno
El óxido de etileno es un gas incoloro con un olor similar al cloroformo. Es altamente inflamable en presencia de aire y tóxico. Para evitar el riesgo de inflamación, se presenta diluido con otros gases inertes como el anhídrido carbónico.
Su acción esterilizante se debe a su toxicidad, que altera las proteínas de los microorganismos, siendo capaz de matar las bacterias presentes en el medio, por lo que se considera bactericida.
Factores que Afectan su Acción Bactericida:
- La concentración del gas.
- La temperatura de exposición.
- La humedad relativa en la cámara de exposición.
- El tiempo de exposición.
La temperatura ideal del gas para una mejor impregnación de los objetos a esterilizar es de 55-60°C, aunque puede ser efectivo a partir de 30°C. La humedad es esencial para actuar sobre las formas resistentes de las bacterias (esporas). Las esporas deshidratadas en condiciones adversas no pueden ser atacadas. La cámara debe mantener una humedad del 50%, nunca inferior al 30%.
El proceso de esterilización con óxido de etileno requiere de 3 a 8 horas, dependiendo de la humedad y la temperatura.
Materiales Esterilizables con Óxido de Etileno:
- Material de goma.
- Plástico y fibras artificiales.
- Caucho (guantes, sondas, etc.).
- Aparatos termolábiles (que no soportan el calor).
- Instrumental óptico.
- Material eléctrico.
- Implantes y prótesis.
- Instrumental de microcirugía, cajas de laparoscopia, suturas, antibióticos, etc.
Después de la esterilización, es necesario airear los materiales (aireación forzada) para evitar residuos debido a la capacidad de penetración del gas. Si quedan residuos en el material, pueden causar lesiones en la piel, como quemaduras.
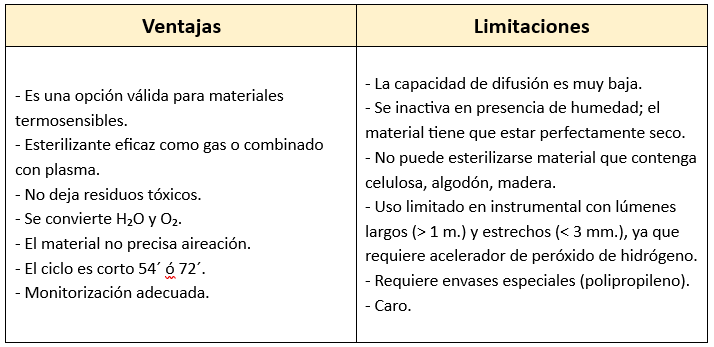
Esterilización por Plasma de Gas
Este es un proceso de esterilización química a baja temperatura que requiere condiciones específicas de tiempo, presión y temperatura.
- Agente esterilizante: Peróxido de hidrógeno.
- Mecanismo de acción: Oxidación de las proteínas celulares, causando la muerte de los organismos.
- Fundamento: Difusión del peróxido de hidrógeno en fase plasma (estado entre líquido y gas).
- Uso: Material termosensible.
La esterilización se lleva a cabo en cámaras específicas diseñadas para este proceso.
Ácido peracético
– Sistema de esterilización húmeda a baja temperatura mediante inmersión, adecuado para material termosensible que se procesa en su lugar de uso, ya que no se puede empaquetar.
– Condiciones necesarias: temperatura, tiempo y concentración constante del agente esterilizante.
- Se realiza en cámaras especializadas.
- El agente esterilizante basado en ácido peracético opera a través de la oxidación.
- Temperatura del proceso: entre 50-55 °C.
- El proceso es automático y estandarizado.
- Es un sistema de uso inmediato para endoscopios rígidos.
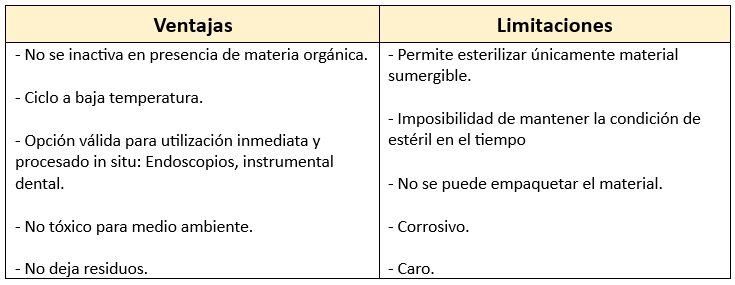
Glutaraldehído y formaldehído
El glutaraldehído al 2 % es un potente bactericida capaz de destruir esporas, hongos y virus. Se utiliza para la desinfección por inmersión durante 10 minutos y para la esterilización durante 10 horas. Su toxicidad puede depositarse en los instrumentos (como endoscopios), lo que puede causar irritación al contacto con los tejidos.
El formaldehído es un importante bactericida. Se emplea en caliente mediante una estufa o cámara de fenol (como la estufa eléctrica de Marion) donde emite vapores a temperaturas de 40-50 °C. Necesita actuar, como mínimo, entre 7 y 10 horas. Se usa para esterilizar materiales de goma, caucho, etc. En frío, se utiliza con el esterilizador de Gross o el tubo de Desno para bolsas de goma, tiendas de oxígeno, etc.
Esterilización aeróbica: ozono
Hoy en día, está proliferando el uso de la técnica de difusión de ozono industrial (O3) en los hospitales, producida por aparatos denominados ozonizadores. Con esta técnica se esterilizan quirófanos, el aire ambiental, habitaciones de los pacientes, zonas comunes, salas de espera, unidades de quemados, etc.
Además de su acción antifúngica, antiviral y antibacteriana (incluyendo esporas), el ozono presenta una acción desodorante que elimina los olores desagradables.
El servicio de esterilización
La central de esterilización en un hospital debe estar ubicada en un lugar de fácil acceso para todas las unidades clínicas, especialmente el bloque quirúrgico. Para evitar la contaminación del material limpio con el sucio, es fundamental minimizar la manipulación y traslado de dicho material. Normalmente, se sitúa en la planta baja o el sótano. Dado que el quirófano es el principal usuario de la central, la comunicación con este debe ser directa, ya sea horizontal o verticalmente.
Si la comunicación es horizontal, se establecerán dos circuitos (pasillos), uno para el material sucio y otro para el limpio. Si la comunicación es vertical, se utilizarán dos montacargas, uno para las áreas limpias y otro para las áreas sucias. En cualquier caso, siempre deben existir dos circuitos claramente diferenciados:
- El circuito de material limpio.
- El circuito de material sucio.
La extensión, dotación de personal y equipo de la central de esterilización estarán en función de la actividad quirúrgica, el número de quirófanos, partos y camas disponibles en el hospital.

Riesgos en la central de esterilización
Al igual que en cualquier área del hospital, en la central de esterilización existen riesgos de accidentes. Conocer los riesgos más comunes por parte de los profesionales que trabajan en esta área aumenta la seguridad del servicio.
Los riesgos laborales pueden ser generales o específicos. Entre los riesgos generales, los más frecuentes son las caídas, heridas, cortes y abrasiones. Las caídas pueden ser causadas por diversas situaciones, tales como:
- Falta de iluminación en algunas áreas.
- Mala distribución del mobiliario, objetos e incluso de las personas.
- Suelos resbaladizos, ya sea por el uso de un material inadecuado para el pavimento o por el uso de calzado inapropiado por parte del personal.
La prevención de este tipo de accidentes se basa en actuar rápidamente sobre estos factores: limpieza adecuada del suelo, organización correcta del mobiliario, ubicación adecuada de las personas, iluminación adecuada en todas las áreas del servicio, etc.
Las heridas, cortes, abrasiones y contusiones se producen generalmente debido al material utilizado y al tipo de trabajo realizado. Estos riesgos se minimizan proporcionando información sobre las actividades a realizar, utilizando guantes, separando los objetos punzantes y cortantes de los que no lo son, etc.
Los riesgos específicos se derivan del material utilizado y de las características propias del servicio. Se pueden clasificar según la naturaleza del agente que los produce, en:
- Riesgos físicos:
- Quemaduras: suelen ocurrir al sacar el material esterilizado. Una correcta información sobre los tiempos, así como el uso de guantes, evita en gran medida estos accidentes.
- Calor excesivo: en la central de esterilización hay numerosos aparatos que generan calor, por lo que una deficiencia en los sistemas de ventilación puede afectar el bienestar de los trabajadores.
- Cansancio visual: la iluminación en los servicios de esterilización, al estar situados normalmente en sótanos, plantas bajas, etc., tiene que ser artificial. Es importante estudiar adecuadamente la distribución de la luz para disminuir el riesgo de caídas.
- Descargas eléctricas: provenientes de los aparatos utilizados. Un correcto mantenimiento y una instalación adecuada disminuyen estos riesgos.
- Levantamiento de pesos: utilizando medios de transporte adecuados se evitan lesiones musculares y articulares.
- Ruidos: los aparatos emiten ruidos y vibraciones durante su funcionamiento. La utilización de un paño verde debajo de los aparatos minimiza estos efectos perjudiciales; también es importante un ajuste correcto de los mismos.
- Incendios: es crucial el conocimiento del plan de emergencia.
Riesgos químicos:
- Óxido de etileno: Este gas es altamente tóxico y puede causar problemas respiratorios, digestivos, dermatológicos, así como tumores y alteraciones cromosómicas. Para evitar estos efectos nocivos, se deben implementar una instalación adecuada, aireación forzada, detectores ambientales, sistemas de ventilación y una formación adecuada para el personal que lo maneja.
- Eczemas: Las alteraciones en la piel, como eczemas, son causadas por el uso de ciertos productos químicos como detergentes y jabones. La mejor manera de reducir estos riesgos es mediante el uso de guantes.
- Toxicidad aguda respiratoria: Algunos productos utilizados en las centrales de esterilización emiten vapores que pueden causar toxicidad respiratoria. Las medidas preventivas incluyen una manipulación correcta del producto y una ventilación adecuada de la unidad.
Riesgos biológicos:
- Pinchazos, cortes o erosiones con material contaminado: Las medidas de protección efectivas incluyen el uso de guantes y la vacunación contra el tétanos y la hepatitis B.
Actuación del servicio de medicina preventiva en la prevención de riesgos:
Cuando una persona es contratada en la central de esterilización, debe:
- Pasar un reconocimiento médico para verificar su idoneidad para el puesto.
- Recibir vacunas contra el tétanos y la hepatitis B si no está previamente inmunizado.
- Realizarse la prueba de Mantoux, a menos que ya tenga un resultado positivo previo. El Mantoux detecta la tuberculosis.
Cada año de servicio se realizará un examen médico prestando especial atención a los siguientes sistemas:
- Piel.
- Aparato respiratorio.
- Aparato digestivo.
- Realización periódica del Mantoux para aquellos con resultados negativos al ingreso.
¿Sabías que…?
Las vacunas recomendadas para el personal sanitario se dividen en dos categorías:
a) Vacunas recomendadas para todo el personal sanitario: Incluyen las vacunas contra el sarampión, rubeola y parotiditis (triple vírica), tétanos y difteria, hepatitis B, varicela y gripe.
b) Vacunas indicadas en ciertas situaciones: Incluyen las vacunas contra la poliomielitis, enfermedad meningocócica invasora, tosferina, hepatitis A y fiebre tifoidea.
Tipos de controles de esterilización
Control físico
En los autoclaves, antes de finalizar el ciclo de esterilización y extraer el contenido, se revisan los registros de presión, tiempo y temperatura para asegurar que las condiciones físicas del aparato son correctas (mediante una gráfica o tira de impresora del esterilizador).
Si el resultado no es satisfactorio, se debe desechar el contenido del esterilizador y notificar al servicio de mantenimiento para garantizar su correcto funcionamiento. Además, se debe realizar una prueba de verificación tras cada reparación.
También existe otro tipo de control físico que implica introducir un sensor térmico (termómetro) en la cámara de esterilización para registrar las temperaturas alcanzadas en una gráfica. Este método tiene algunos inconvenientes, ya que el termómetro, al estar situado en un punto específico, no recoge la información de la temperatura en diferentes lugares de la cámara, lo que puede provocar errores.
Control químico
Conocidos como indicadores colorimétricos, estos son tiras reactivas con franjas de colores compuestas por sales metálicas que cambian de color únicamente si se alcanzan determinadas temperaturas. Si no cambian de color, el material se rechaza y debe ser esterilizado nuevamente.
Estos indicadores muestran si la temperatura alcanzada en el material que envuelven ha sido correcta. Es un buen sistema de verificación para comprobar si la esterilización ha funcionado adecuadamente. Estos indicadores se colocan en el exterior en forma de cinta autoadhesiva, dentro del paquete y en zonas de difícil acceso dentro del autoclave.
Actualmente, se utilizan tiras calorimétricas que registran más parámetros además de la temperatura, aumentando la fiabilidad del resultado de la esterilización.
Control biológico
Los controles biológicos son los únicos universalmente aceptados y se utilizan para verificar la eficacia de la esterilización. Se basan en la utilización de esporas atenuadas de microorganismos dentro de ampollas de vidrio o plástico. Se colocan en el interior de los paquetes a esterilizar.
Las esporas utilizadas son:
- Bacillus subtilis (variedad niger) o Bacillus atrophaeus para los ciclos de óxido de etileno.
- Bacillus stearothermophilus para los ciclos de vapor.
En el caso del óxido de etileno, se deben utilizar en cada ciclo, y el Bacillus stearothermophilus al menos una vez por semana para los ciclos de vapor.
Para verificar si estas esporas resisten la esterilización, se introducen en un medio de cultivo adecuado; si hay crecimiento, se deben corregir los posibles defectos del esterilizador.
Manipulación y conservación del material estéril
Una vez esterilizado el material, la duración de la esterilización varía según:
- El tipo de envoltorio utilizado.
- Las condiciones de almacenamiento.
- El tipo de material.
- El transporte, entre otros factores.
Almacenamiento
Para asegurar la adecuada conservación del material estéril, el almacén debe cumplir con los siguientes requisitos:
- Las paredes deben ser lisas y sin rugosidades para facilitar la limpieza.
- El acceso al almacén debe ser restringido.
- Las condiciones climáticas ideales para el mantenimiento son:
- Ventilación: 6 renovaciones por hora.
- Temperatura: entre 15 – 25 °C.
- Humedad: entre 40 – 60 %.
Procedimiento de almacenamiento
El procedimiento a seguir, una vez esterilizado el producto, es el siguiente:
- Dejar que el material se enfríe después de la esterilización para evitar condensaciones.
- Verificar:
- Que el paquete tenga su identificación y la fecha de esterilización.
- Que el envoltorio esté herméticamente cerrado e intacto (sin roturas ni humedad).
- Que los controles de esterilización hayan sido correctos.
- Las manos deben estar limpias al manipular los paquetes de material estéril.
- El material debe ser colocado de forma que se evite su manipulación excesiva y debe ser organizado para asegurar su rotación, teniendo en cuenta la fecha de caducidad.
Transporte
Al transportar material esterilizado a los distintos servicios del hospital, es crucial garantizar la integridad del envoltorio. Para su transporte se suelen utilizar:
- Material voluminoso: carros herméticos.
- Material pequeño: bolsas de plástico cerradas.
El material que se almacene en las plantas debe ser utilizado en un plazo de 24-48 horas y debe ser organizado por orden de caducidad. Es fundamental manipularlo con las manos limpias.
El material esterilizado, debidamente empaquetado y sellado, debe guardarse en un lugar seco, en cajones o vitrinas, fuera del contacto directo con el aire y el polvo de las habitaciones. Debe evitarse colocarlo cerca de fuentes de calor o humedad que puedan comprometer su envase de aislamiento.
Caducidad
La caducidad de un material esterilizado está estrechamente relacionada con las condiciones de envasado y almacenamiento. Este tiempo de caducidad garantiza la efectividad de la esterilización. En condiciones normales de conservación, se aceptan los siguientes tiempos:
- Triple barrera: máximo tres meses.
- Papel de grado médico (bolsa o papel mixto) para autoclaves, óxido de etileno o vapores de formaldehído:
- Envase simple: seis meses.
- Envase doble: doce meses.
- TYVEK® (hoja opaca fabricada con fibra de polietileno): 12 meses.
- Contenedores: 6 meses (con protección del filtro).
(Fuente: Manual de gestión de los procesos de esterilización y desinfección del material sanitario, INGESA).


